Пульсация в животе: срочно на обследование!
Пульсация в животе — достаточно неприятное явление, с которым сталкиваются люди всех возрастов. Чаще всего это не является симптомом серьезного заболевания Одна если организм подает часто такие внезапные сигналы, наряду с другими симптомами (изжога, тошнота, боли) — это свидетельствует о развитии патологических процессов. Аневризма аорты довольно распространенное заболевание, которое встречается примерно у 1 из 20 людей старше 65 лет. Однако это заболевание может появиться в любом возрасте. Пожилые мужчины более предрасположены к развитию аневризмы, чем женщины. Разрыв аневризмы часто заканчивается смертельным исходом.
Диагноз «аневризма аорты»
Аорта является самой большой артерией в организме человека. Кровь в аорту поступает из сердца, затем, через многочисленные артериальные ветви, ко всем органам человека. Аорта отходит от сердца вверх, образует дугу, затем опускается вниз, проходя в грудной полости (грудная аорта) и в животе (брюшная аорта).
Когда происходит расширение участка аорты или выпячивание ее стенки, такая патология носит название — аневризма аорты. В медицинской практике аневризма грудной аорты встречается реже, чем аневризма брюшной аорты. Это достаточно серьезное заболевание стенок сосудов, и все они ведут к главному органу в организме — к сердцу.
Когда возникает аневризма, стенка аорты становится гораздо слабее, чем когда она наблюдается у здорового сосуда, поэтому она может не выдерживать давления крови изнутри. Это может привести к разрыву аневризмы. Риск этого осложнения зависит от размера аневризмы.
Диаметр нормальной аорты в брюшном отделе приблизительно равен 2 см. При небольшом размере аневризмы (до 5 см) операция может не потребоваться, однако необходимо контролировать ее размер и каждые 6 месяцев проходить обследование. Если диаметр аневризмы больше 5 см, то у 25 пациентов из 100 наступает разрыв в течение 8-9 лет. Аневризма диаметром 7 см представляет серьезный риск.
Определить наличие аневризмы можно на УЗИ, обратившись к врачу с жалобами на пульсирование. Заболевание не проходит самостоятельно, оно требует обязательного медицинского вмешательства. При разрыве аорты показано срочное хирургическое вмешательство.
Симптомы аневризмы брюшной полости
Большая часть аневризм, около 70%, проходит асимптомно. У большинства пациентов аневризма аорты может развиваться несколько лет, прежде чем появятся какие-либо симптомы заболевания. Их проявления аневризмы зависят от того, какой отдел аорты поражен: грудной или брюшной.
Больной чувствует пульсацию слева от пупка в такт с биением своего сердца и пульсом. Пульсирующие боли в животе усиливаются и учащаются при подъеме артериального давления. В этот момент происходит напряжение на стенки аорты, сама аневризма увеличивается в размерах и начинает сильнее давить и вызывать болевые ощущения.
При аневризме брюшной аорты наблюдается постоянно ноющая или тупая боль около пупка и с левой стороны срединной линии живота, иногда боль отдает в паховую область, присутствует боль в пояснице, может появиться отрыжка, вздутие желудка, распирание кишечника, тяжесть в животе, неустойчивый стул или запоры, нарушение мочеиспускания, потеря веса. Боли, как правило, появляются после приема пищи. При пальпации живот твердый, жесткий, напряженный.
Аневризма может сопровождаться бледностью кожных покровов ног, нарушением чувствительности, ощущениями покалывания, реже — расстройствами движений в нижних конечностях. Синдром хронической ишемии нижних конечностей проявляется в появлении боли в мышцах нижних конечностей при ходьбе, иногда в покое, похолодания кожи нижних конечностей.
Разрыв аневризмы приводит к сильному внутреннему кровотечению и имеет ряд особенностей, общих для любого другого кровотечения: сопровождается появлением резкой слабости, возникает головокружение, зачастую пациенты падают в обморок, обычно разрыву предшествует резкая боль в поясничной области и брюшной полости, которая может отдавать в паховую область и промежность. Если вовремя не выполнить экстренную операцию, разрыв закончится летальным исходом: он может привести к таким осложнениям, как прорыв аорты в соседние органы, что приведет к шоку и сердечно-сосудистому коллапсу, или же к острой сердечной недостаточности.
Брюшная аорта доставляет кровь к нижней части тела. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы. Затем с током крови они продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа, а иногда и всей нижней конечности.
Причины развития брюшной аневризмы
Забота о сердечно-сосудистой системе — первый шаг профилактики развития аневризмы. Основной причиной образования аневризм является гипертоническая болезнь: высокое артериальное давление выше 140/80.
При атеросклеротическом процессе происходит отложение холестерина, кальция и фиброзной ткани в стенке артерии (атеросклеротическая бляшка), что приводит к ее ослаблению и выпячиванию.
Существует несколько факторов риска развития атеросклероза: наследственность, избыточный вес, курение, возраст после 55 лет, отсутствие физических нагрузок (ходьба для пожилых людей и плавание, аэробика, бег — для более молодой группы людей).
Возможными причинами аневризмы аорты также могут стать травмы ее стенки, например, полученные в автомобильных происшествиях, или серьезные инфекционные заболевания (туберкулез, сальмонеллёз), а также редкие врожденные заболевания (при синдроме Марфана часто встречаются аневризмы грудной аорты).
Отдельно стоит обратить внимание на васкулит — воспаление аорты. Это иммунопатологическое воспаление сосудов, приводящее к изменению их структуры. Причины возникновения заболевания остаются неизвестными, однако с точки зрения медицины к нему приводит комбинация генетической предрасположенности с факторами внешней среды, а также инфекции с участием золотистого стафилококка или вируса гепатита.
Аневризма, развившаяся вследствие постепенного ослабления всех слоев стенки аорты, называется «истинной». Аневризма, полученная в результате травмы, — «ложная».
Диагностика аневризмы аорты
Аневризма аорты относится к сосудистой хирургии. Первый этап диагностики включает в себя пальпацию (ощупывание поверхности изучаемого органа), перкуссию (простукивание определённых участков тела и анализ звуков, возникающих при этом), аускультацию (выслушивании звуков с помощью фонендоскопа) и опрос пациента, — уже на этом этапе можно выявить аневризму. У худых пациентов даже небольшую аневризму можно пропальпировать, у тучных пациентов это сделать сложнее, потому что большой слой жировой клетчатки передней брюшной стенки может скрыть небольшую трех сантиметровую аневризму.
Затем назначается инструментальный метод диагностики. Наиболее часто аневризмы брюшной аорты выявляют при ультразвуковом исследовании органов брюшной полости.
Ультразвук позволяет определить первую и наиболее важную характеристику — это диаметр аневризмы. Также с помощью этого метода врач видит распространение аневризмы: ее верхний полюс, так как важно знать, насколько аневризма распространяется по аорте вверх, насколько она распространяется на подвздошной артерии вниз, и какие отделы сосудистой системы затронуты, потому что от этого будет зависеть дальнейшая операционная тактика.
Если врачу необходимо уточнить детали диагноза, тогда используются другие современные методы диагностики: КТ-ангиография (позволяет получить подробное изображение кровеносных сосудов и оценить характер кровотока), МР-ангиография (метод получения изображения кровеносных сосудов при помощи магнитно-резонансного томографа), рентгеноконтрастная аорто- и ангиография (метод контрастного исследования кровеносных сосудов), ультразвуковое дуплексное или триплексное ангиосканирование брюшной аорты. Эти методы дают точные анатомические позиции аневризмы, характеристики патологического процесса, на какие отделы аневризма распространяется, какие артерии в ней задействованы и какое расстояние расстояние между ними возможно. От этих тонкостей зависит четкость тактики лечения, какое необходимо будет техническое обеспечение, какой объем операций предстоит.
Лечение брюшной аневризмы
Выбор лечения аневризмы зависит от наличия симптомов и размера аневризмы. Если же специалистами установлен диагноз — аневризма аорты, диаметр которой менее 5 см, основная методика лечения – консервативная терапия. Такому пациенту рекомендовано наблюдение у сосудистого хирурга, так как в данном случае риск операции превышает риск разрыва аневризма аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При больших размерах аневризмы рекомендуется оперативное вмешательство, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы. Особенно опасно, если размер аневризмы увеличивается более чем на 1 см в год.
Все мешковидные аневризмы, даже небольших размеров, подлежат хирургическому лечению. Операции также подлежат все больные с аневризмами, протекающими с болевым синдромом, или с симптомами компрессии соседних органов и нарушениями движения крови по сосудам. Особенному вниманию и обязательному оперативному лечению подлежат больные с аневризмами врожденной и инфекционной этиологии, а также с послеоперационными аневризмами.
Существует два основных метода хирургического лечения: классический, или открытый метод, и эндоваскулярный, который проводится на кровеносных сосудах без разрезов — через пункцию небольшие проколы на коже под контролем методов лучевой визуализации с использованием специальных инструментов. Выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
У 70% больных операции проводятся открытым методом. Этому методу уже более 50 лет. Операция заключается в замещении пораженного участка аорты искусственным сосудистым протезом. Раньше убирали всю аневризму: делали полное удаление всех стенок аневризмы и заменяли на искусственный протез. Сейчас доказано, что необходимости в этом нет, поэтому делается внутримешковое протезирование, когда вскрывается полость аневризмы и протез вшивается как бы внутри просвета этой аневризмы, в здоровый участок аорты выше аневризмы и в здоровый участок аорты, или в подвздошной артерии, ниже аневризмы, а сами стенки аневризматического мешка не иссякаются, потому что к ним близко расположены нижняя полая вена и другие органы.
Риск хирургического вмешательства связан с возможными осложнениями, которые включают инфаркт, инсульт, почечную недостаточность, инфекцию протеза, потерю конечности, острую ишемию кишечника, сексуальную дисфункцию у мужчин, а также вероятность высокой кровопотери. Такая операция выполняется под общим наркозом и длится около 3-5 часов. Средний показатель смертности при открытых вмешательствах составляет 3-10%. Однако, этот процент возрастает, если в аневризму вовлечены почечные и/или подвздошные артерии, или если у пациента имеются иные патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Поэтому необходимо проанализировать до начала операции, в какой группе риска данный человек, какая в этой группе риска послеоперационная летальность.
У 50% больных оперативное вмешательство проводится эндоваскулярно. Эндопротезирование аорты является современным методом лечения. Такая операция заключается в том, что через небольшой прокол артерии в паховой области, в бедренную аорту под контролем рентгена вводится длинная узкая трубка называемая катетером. Через катетер к аневризматическому расширению вводится специальный сосудистый протез (стент), который изнутри фиксируется к нормальным отделам аорты выше и ниже месторасположения аневризмы. Эндопротез, или стент-графт брюшной аорты представляет собой сетчатый каркас, выполненный из специального сплава и обернутый синтетическим материалом.
Эта методика позволяет значительно снизить послеоперационные осложнения и риски. Болевой синдром, по сравнению с традиционной хирургией, существенно снижен. Операция выполняется под спинальной или местной анестезией. Данный метод лечения гораздо легче переносится пациентом, и сам период восстановления после операции всего 2-3 дня. Средний показатель смертности при данной методике 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев. Эндоваскулярный метод лечения менее травматичный, однако эндопротезирование можно применить не во всех случаях.
При случившемся разрыве единственным шансом на спасение человека будет только экстренная операция. Такие операции сопровождаются гораздо большим риском для пациента, чем при плановых операциях, когда есть возможность полностью обследовать пациента и тщательно подготовить к хирургическому вмешательству. Так как есть риск поражения и других артерий (артерии сердца или сонной артерии), должно производиться тщательное обследование всех сосудистых систем, чтобы свести риск операции к минимуму.
Важно помнить: чтобы исключить диагноз «аневризма аорты» или другие заболевания органов ЖКТ, необходимо обратиться к опытному специалисту и пройти тщательную диагностику. Только доктор подскажет, по какой причине может пульсировать в области живота, и, при необходимости, назначит лечебную терапию. Заниматься самолечением в данном случае опасно.
Источник
Почему пульсирует внизу живота у женщин
Появление пульсации в области пупка, внизу или вверху живота причиняет ощутимый дискомфорт и мужчинам, и женщинам. Чаще всего пульсация связана с напряжением мышц или передней брюшной стенки, что может вызывать неприятные ощущения. Если патология сопровождается болезненностью, это указывает на развитие не самых благоприятных процессов в организме. Однако есть и менее серьезные причины.
Физиологические причины пульсаций

- длительное пребывание в неудобной позе;
- лишний вес;
- переедание;
- худощавость и высокий рост – органы у людей расположены рядом с аортой;
- икота – после длительного икания диафрагма приходит в активное движение, что может отдавать в эпигастральную область;
- физические нагрузки накануне, вызвавшие перенапряжение мышц;
- беременность на поздних или ранних сроках.
У некоторых людей желудок дергается после сна, когда сильно хочется есть. Физиологические причины пульсаций встречаются чаще всего, однако не следует путать их с опасными симптомами.
Патологические факторы
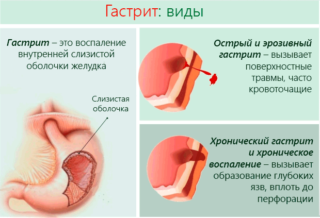
- начало острого гастрита, либо его хроническое течение;
- формирование полипов, доброкачественных или злокачественных опухолей;
- сужение аорты и другие сосудистые изменения;
- аневризма главного сосуда – стенки аорты сильно растягиваются, встречается это состояние в основном у людей старше 60 лет;
- панкреатит – если пульсирует в верхней части живота, это может указывать на патологии поджелудочной железы, при присоединении боли можно заподозрить панкреатит;
- заболевания печени – пульсации появляются на фоне увеличения органа;
- дисфункция сердечной мышцы;
- психическое перенапряжение и болезни ЦНС – стрессы, эмоциональные потрясения могут сказываться на состоянии мышц, сосудов и организма в целом.
Отдельно можно выделить причины пульсации возле пупка у женщин во время беременности. Это может указывать на серьезные отклонения и опасные состояния:
- Начало выкидыша. Дополнительно присутствует кровотечение и острая боль внизу живота. Пульсации появляются в результате интенсивного сокращения матки.
- Внематочная беременность. Боль может располагаться слева или справа. При разрыве маточной трубы она становится очень сильной, появляется кровотечение.
- Преждевременные роды. Пульсация на поздних сроках указывает на раскрытие шейки матки и начало схваток.
- Отслойка плаценты. Происходит у некоторых женщин до родов, а причиной могут быть травмы. Общее самочувствие ухудшается, появляются острые боли.
- Разрыв матки. Чаще всего приходится на 30-35 неделю при сильном натяжении органа. Разрыв может произойти при наличии рубцов и других заболеваний.
Все тревожные симптомы у беременных женщин требуют неотложной медицинской помощи. Если пульсации появляются без боли и дискомфорта, следует посетить врача и исключить возможные патологии, иногда это связано с движением ребенка.
Опасные симптомы при пульсации

- бледность и покалывание кожи нижних конечностей;
- ощущение сильного давления и распирания в животе, кишечнике;
- постоянная боль в эпигастральной зоне;
- нарушение чувствительности живота, ног;
- снижение или повышение АД.
Подобные симптомы могут наблюдаться также при проблемах с сердцем.
Появление опасных симптомов не должно игнорироваться. Любая боль – это повод для вызова скорой медицинской помощи. Принимать НПВС или средства от давления категорически запрещено при сильных болях и выраженных признаках болезней.
Методы диагностики
Чтобы точно определить причину неприятного симптома, нужно пройти следующие диагностические процедуры:
- УЗИ брюшной полости и органов малого таза;
- КТ или МРТ при подозрении на опухоли, могут назначить процедуру с контрастом для лучшего изучения сосудов и аорты;
- анализ кала, мочи и других биологических жидкостей;
- рентген с контрастом или без него.
При подозрении на болезни ЖКТ могут назначить эндоскопическое обследование.
Методы борьбы с непатологической пульсацией
- организуйте себе отдых – устройте выходной, расслабьтесь, займитесь легкой физической активностью, если пульсация вызвана стрессом;
- при появлении симптома после длительного нахождения в неудобной позе постарайтесь больше не принимать такое положение;
- если пульсация появляется по утрам, это может указывать на газообразование или заброс желудочного сока в пищевод; можно принять сироп «Гавискон» перед сном;
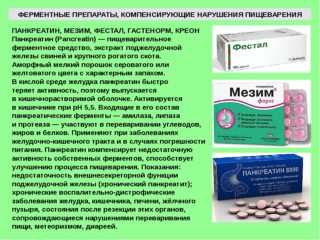
- при переедании принимайте «Мезим» или «Фестал», ферменты ускорят пищеварение.
При беременности важно следить за рационом, отказываться от интенсивных физических нагрузок, больше отдыхать.
Соблюдение диеты – лучший способ устранения пульсаций, вызванных газообразованием или другими пищеварительными сбоями. Старайтесь есть овощи и фрукты при отсутствии иных рекомендаций. Откажитесь от газированных напитков, жирной пищи, соленого, маринованного и копченого.
Во время беременности для предотвращения пульсаций нужно сменить положение. Срочно обращаться к врачу нужно при появлении болей и кровавых выделений.
Если пульсирует в животе слева или справа, появляются неприятные ощущения в области пупка, а также дополнительные признаки, самостоятельным лечением заниматься нельзя. Такие опасные состояния, как аневризма аорты, требуют медицинского вмешательства, иногда – хирургического. Дальнейшая симптоматическая терапия зависит от состояния пациента.
Способы профилактики
Защититься от развития тяжелых заболеваний очень сложно, даже здоровый образ жизни не всегда помогает. Если же пульсации беспокоят человека без серьезных болезней, можно руководствоваться следующими принципами профилактики:
- избегать сильного стресса и чрезмерных физических нагрузок;
- выделять себе выходные и не работать 7 дней в неделю;
- правильно питаться;
- добавлять умеренную физическую активность.
Очень важно для предотвращения опасных заболеваний контролировать состояние организма и лечить патологии на начальных стадиях. Для этого нужно минимум 1 раз в год посещать врача и проходить обследование при первых признаках нарушений.
Источник