- «Просто как овощ». Почему люди продолжают болеть и через год после ковида
- «Ничего делать не могла»
- «Пришлось уволиться с работы»
- «Волосы лезли клочьями»
- «Мне легче думать, что это не ковид»
- «Главное — довериться врачам»
- «Это уже самостоятельное заболевание»
- У меня такое чувство что за эти три месяца
- Похожие:
- Синдром деперсонализации — дереализации — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы синдрома деперсонализации — дереализации
- Патогенез синдрома деперсонализации — дереализации
- Классификация и стадии развития синдрома деперсонализации — дереализации
- Осложнения синдрома деперсонализации — дереализации
- Диагностика синдрома деперсонализации — дереализации
- Лечение синдрома деперсонализации — дереализации
- Прогноз. Профилактика
«Просто как овощ». Почему люди продолжают болеть и через год после ковида
МОСКВА, 29 сен — РИА Новости, Альфия Еникеева. По разным данным, от 20 до 75 процентов переболевших COVID-19 и полгода спустя страдают от его последствий. Среди основных симптомов — хроническая усталость, одышка, выпадение волос, панические атаки, проблемы со сном. Медики называют это постковидным синдромом. В России его диагностируют каждому пятому пациенту. Как эти люди живут и борются с осложнениями — в материале РИА Новости.
«Ничего делать не могла»
Плюс появились проблемы с сосудами на ногах и в глазах. Я даже думала, что у меня разрыв сетчатки на фоне кислородного голодания и повреждения сосудов. Но офтальмолог ничего не нашел, слава богу. Назначил капли, не помогли — глазные яблоки будто болели изнутри. Я консультировалась с разными врачами, никто ничего не мог толком сказать. Прописывали лекарства. От одних становилось только хуже, другие совсем не действовали.
Так как я индивидуальный предприниматель, смогла себе организовать очень лайтовый режим труда. Первые три месяца, до января, не работала вообще. Бизнес просто встал. Никаких доходов — проедала подушку безопасности.
«Пришлось уволиться с работы»
Александр Корчевный, 39 лет, Экибастуз, Казахстан. Сейчас лечится в Новосибирском центре профилактики тромбозов
Я заболел в начале июня 2020 года, заразился, предположительно, на работе. Сдал ПЦР-тест — положительный. Меня отправили на добровольную изоляцию в инфекционную больницу на 18 дней. Как оказалось, зря: родные один за другим заболели ковидом.
В стационаре особо ничем не лечили, только наблюдали, поскольку болезнь протекала не тяжело. Было легкое недомогание около трех дней, потом два дня плохо сбиваемая температура до 38. Пропали запахи, снизился аппетит, появились проблемы со сном. Первый «звонок» был дней через десять после постановки диагноза. Началась неожиданная тахикардия, паническая атака и подскочило давление. Сделали укол эуфиллина. Вроде немного полегчало.
Из больницы выписался не больной и не здоровый. Очень хотелось домой после изоляции. Но дальше было только хуже. Постепенно добавлялись новые симптомы, связанные с нервами и сосудами. Начались бесконечные походы по врачам. Никто из них до конца не понимал, в чем дело и как меня лечить. Все анализы более-менее спокойные. В течение года проходил курсы у пяти невропатологов в разных городах. Все ставили два диагноза: вегето-сосудистая дистония и синдром хронической усталости. Все намекали на психолога. У него я тоже побывал, он нарушений не выявил.
«Волосы лезли клочьями»
Наиля Вагизова, 38 лет, Казань
Когда я выписывалась из больницы, меня никто не предупреждал, что это может затянуться так надолго и восстановление будет столь тяжелым. От государственной медицины сейчас никакой помощи. Врачи в поликлинике ничего не говорят. Я сама сдаю все анализы платно, пью витамины, собираю информацию в интернете, от людей, которые тоже переболели. Я по профессии врач-лаборант, поэтому начала самостоятельно в теме разбираться и контролировать свое состояние.
«Мне легче думать, что это не ковид»
Заболела коронавирусом я в конце прошлой осени, но в декабре был уже хороший анализ. Про постковид меня врач сразу предупредила. Она сама перенесла COVID-19 и знает, что это такое. Сейчас время от времени у меня проявляются какие-то типичные симптомы, но я осознанно списываю их на основное заболевание. Мне так легче.
Я постоянно под медицинским наблюдением. Меня регулярно навещает врач. Мне бесплатно выдают антиагреганты, получаю в аптеке довольно дорогой антикоагулянт. На дом приезжают осматривать узкие специалисты и берут анализы. Но я редко беспокою поликлинику просьбами. Научилась с приступами справляться сама. В целом просто надеюсь, что рано или поздно тело приспособится к чужому вирусу. Если до сих пор выжила с таким списком болезней и даже перенесла ковид, значит, надо благодарить гены и ангела-хранителя.
«Главное — довериться врачам»
Валентина Нелюбова, 59 лет, Москва
Сейчас, слава богу, все позади. Восстанавливалась после ковида несколько месяцев, долго рассказывать. Но все закончилось хорошо. Я очень благодарна врачам филиала дневной больницы Алексеева при поликлинике 121-й, что в Южном Бутово. Они реально помогают справиться с постковидным синдромом, с депрессивным состоянием. Многие боятся психбольниц. Это какое-то неправильное толкование, непонимание. А ведь только квалифицированные психологи могут добраться до проблем постковида и помочь. По крайней мере, мне помогли.
«Это уже самостоятельное заболевание»
По данным исследователей Сеченовского университета, в России от постковидного синдрома страдают больше 20 процентов пациентов, перенесших коронавирусную инфекцию. Среди самых частых жалоб — слабость (точнее, быстрая утомляемость), одышка, тревога, депрессия, проблемы со сном и выпадение волос.
«Постковидный синдром (ПКС) — это симптомокомплекс, который возникает вследствие перенесенной коронавирусной инфекции. Это очень широкое понятие, которое может включать поражение нервной, сердечно-сосудистой систем, органов желудочно-кишечного тракта, мышечную атрофию. Могут быть даже какие-то психические проявления. Его продолжительность — дело сугубо индивидуальное. У кого-то основные симптомы в легкой форме разрешаются в течение двух-трех месяцев. У других сохраняются до года и даже больше. О максимальных сроках говорить рано. Мы пока только наблюдаем это заболевание, изучаем его. По моему опыту — дольше всего у пациентов держатся различные нарушения неврологического характера, поражения периферической нервной системы», — рассказал РИА Новости заведующий кафедрой спортивной медицины и медицинской реабилитации Сеченовского университета, эксперт Лиги здоровья нации профессор Евгений Ачкасов.
По его словам, симптомы ПКС, их выраженность и продолжительность часто зависят от тяжести течения COVID-19, но не всегда. Так, среди пациентов немало людей, которые относительно легко перенесли сам ковид, а от его осложнений мучаются уже более года.
«Основа реабилитационных программ при постковидном синдроме — дыхательная гимнастика, циклические физические упражнения, кардиопротекция. Мы стремимся защитить сердечную мышцу как медикаментозно, так и различными физиотерапевтическими вариантами. Используем массажи, барокамеры. Достаточно широкий спектр. Но надо понимать, что зачастую дома реабилитировать таких пациентов очень сложно. Лучше госпитализировать. Постковидный синдром — это уже самостоятельное заболевание, и к нему надо относиться очень серьезно», — подчеркнул профессор.
Однако если симптомы ПКС ярко выражены, а возможности обратиться к врачу нет, то специалисты советуют заниматься скандинавской ходьбой. Этот вид физической активности хорошо влияет на сердечно-сосудистую и дыхательные системы. А вот надувать шарики для восстановления объема легких ни в коем случае нельзя, чтобы не получить дополнительную легочную травму.
Источник
У меня такое чувство что за эти три месяца
У меня такое чувство, будто ты за эти три месяца стала, по крайней мере, на пять лет старше — так ты изменилась. Ты стала на пять лет красивее. И на десять лет опаснее.
Эрих Мария Ремарк «Жизнь взаймы»
Похожие:
Одно завораживающее мгновение сведёт на нет пять лет непоколебимой верности.
Но никогда нельзя быть слишком уверенным в том, что тебя любят. Что тебя любят, несмотря ни на что. Что может пройти еще пять или десять лет, и тебя не разлюбят.
У меня такое чувство, будто я оказался среди людей, которые собираются жить вечно. Во всяком случае, они так себя ведут. Их настолько занимают деньги, что они забыли о жизни.
Эрих Мария Ремарк
У меня такое чувство, будто я оказался среди людей, которые собираются жить вечно. Во всяком случае, они так себя ведут. Их настолько занимают деньги, что они забыли о жизни.
Эрих Мария Ремарк
То, каким человеком ты станешь через пять лет, определят два основных фактора: люди, с которыми ты общаешься, и книги, которые ты читаешь.
Одно завораживающее мгновение сведёт на нет пять лет непоколебимой верности.
Фрэнсис Скотт Фицджеральд «Великий Гэтсби»
Иногда я веду себя так, будто старше своих лет, но этого-то люди не замечают. Вообще ни черта они не замечают..
Джером Дэвид Сэлинджер «Над пропастью во ржи»
Лет через пять он встретит её в том же месте, на той же лавочке. Но теперь она будет не одна. С ней дочь и тот, на чьем месте мог бы быть он.
Я не ухожу, просто иногда меня нет…
Эрих Мария Ремарк. «Жизнь взаймы»
— Вы его знаете?
— Я знаю его так хорошо, что не разговариваю с ним уже десять лет.
Хватит вести себя так, как будто вам осталось жить 500 лет.

Источник
Синдром деперсонализации — дереализации — симптомы и лечение
Что такое синдром деперсонализации — дереализации? Причины возникновения, диагностику и методы лечения разберем в статье доктора Егорова Ю. О., психотерапевта со стажем в 11 лет.
Определение болезни. Причины заболевания
Синдром дереализации-деперсонализации — это психическое расстройство, при котором человек ощущает, будто его тело, окружение и психическая деятельность изменились настолько, что кажутся нереальными, отдалёнными или автоматическими [3] . В Международной классификации болезней расстройство идёт под кодом F48.1.
Синдром дереализации-деперсонализации относится к диссоциативным расстройствам. Для таких расстройств характерно нарушение интегрированных функций сознания: эмоций, восприятия, мышления, памяти, контроля над движениями. Это приводит к тому, что единство ощущения собственного «Я» нарушается и фрагментируется. Люди, переживающие деперсонализацию, чувствуют отчуждённость, обособленность или разъединённость от своего собственного существования [8] .
В то время как деперсонализация предполагает отрешённость от самого себя, люди с дереализацией чувствуют себя оторванными от окружения, как будто мир вокруг них в тумане, похож на сон или визуально искажён (что нельзя приравнивать к галлюцинациям). Люди с дереализацией обычно описывают чувство, как будто время «проходит» мимо них, и они не находятся “здесь и сейчас”. Эти переживания могут вызвать сильные чувства тревоги и обречённости [8] .
Эпизоды деперсонализации и дереализации могут длиться часами, днями, неделями или даже месяцами. У некоторых людей симптомы приобретают хронический характер, что проявляется периодами усиления или уменьшения их интенсивности [9] .
В своей изолированной форме синдром дереализации-деперсонализации встречается редко. Наиболее часто данное расстройство диагностируется в рамках депрессии, биполярного аффективного расстройства, генерализованного тревожного расстройства, посттравматического расстройства и обсессивно-компульсивного расстройства. Гораздо реже — при шизофрении или шизоаффективном расстройстве. Люди с такими расстройствами личности, как шизоидное расстройство личности, шизотипическое расстройство личности и пограничное расстройство личности также имеют высокие риски развития синдрома дереализации-деперсонализации [2] [6] .
По данным эпидемиологических исследований, распространённость синдрома дереализации-деперсонализации составляет от 0,8 % до 1,9 % [4] . Симптомы данного расстройства эпизодически встречаются у одной трети людей при усталости, сенсорной депривации, употреблении психоактивных веществ (ПАВ) или при засыпании и просыпании.
Развитие синдрома дереализации-деперсонализации обычно происходит в подростковом возрасте, хотя некоторые пациенты сообщают о наличии деперсонализации с раннего детства [4] [10] .
Синдром дереализации-деперсонализации тесно связан с сильнейшей, запредельной, непереносимой для психики тревогой и является по сути защитной реакцией психики на неё [2] . Синдром в значительной степени связан с межличностной травмой, такой как жестокое обращение в детстве.
Исследования говорят о том, что при синдроме чрезмерно активируются центры головного мозга, участвующие в эмоциональных процессах и ответе на стресс [7] [8] [11] .
Симптомы синдрома деперсонализации — дереализации
В самом широком смысле симптомы деперсонализации включают в себя:
- ощущение изменённого мировосприятия. Человек будто бы является внешним наблюдателем своих мыслей, чувств, тела или его частей;
- тело, ноги или руки кажутся искаженными, увеличенными или уменьшенными;
- ощущение изменения собственного веса;
- притупление чувств или реакций на окружающий мир вплоть до потери высших эмоций — утраты чувств любви, сострадания и долга (болезненная психическая анестезия);
- ощущение, что воспоминания лишены эмоций либо же являются ложными.
Симптомы дереализации включают в себя:
- чувство отчуждённости по отношению к своему окружению, мир воспринимается искажённым, размытым, бесцветным, двумерным или искусственным;
- чувство эмоциональной разобщённости с теми, кто дорог (как будто вас отделяет стеклянная стена);
- искажение в восприятии времени (недавние события кажутся далёким прошлым);
- искажения расстояния, а также размеров и формы объектов.
Нередко к явлениям дереализации также относят феномены deja vu (“уже виденное”): ощущение, что происходящая ситуация уже происходила в прошлом; jamais vu (“никогда не виденное”) — ощущение, что хорошо знакомая ситуация, происходящая в данный момент, никогда прежде не переживалась [1] .
Начало синдрома дереализации–деперсонализации может быть острым или постепенным. При остром начале некоторые люди помнят точное время и место своего первого опыта деперсонализации или дереализации. Постепенное начало, в свою очередь, может простираться настолько долго, что пациентам бывает трудно вспомнить самый первый эпизод [4] .
Несмотря на то, что синдром дереализации–деперсонализациии сопровождается значительным искажением или изменением субъективного восприятия реальности, он не связан с психозом. Пациенты с данным синдромом сохраняют способность отличать собственные «неправильные» внутренние ощущения и объективную реальность окружающего мира, сохраняют критическое восприятие себя [3] .
Феномены дереализации и деперсонализации могут встречаться и у психически здоровых людей при сенсорной депривации или усталости. Однако поставить диагноз можно только тогда, когда эти чувства ярко выражены, склонны к повторению и мешают ежедневному функционированию [2] .
Патогенез синдрома деперсонализации — дереализации
Сильный стресс, тяжёлое депрессивное расстройство, паническое расстройство, а также приём галлюциногенов — самые частые факторы риска для развития заболевания. Детская межличностная травма (в частности, эмоциональное насилие) — также значимый фактор риска.
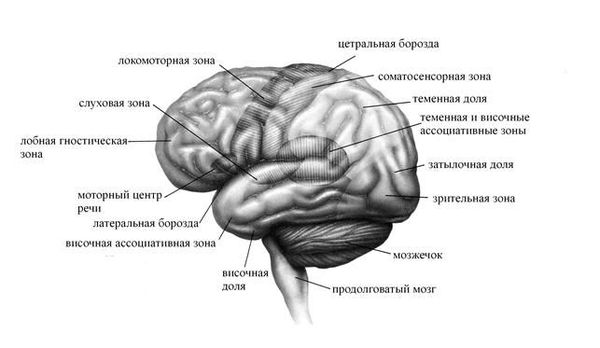
О нейробиологии синдрома дереализации-деперсонализации известно немного. Однако есть свидетельства, что аномальная активность префронтальной коры может подавлять нейронные сети, которые участвуют в эмоциональных процессах. С помощью методов нейровизуализации были выявлены функциональные нарушения в зрительной, слуховой и соматосенсорной коре головного мозга (отвечающей за осязание, ощущение температуры и положения тела в пространстве), а также в областях, ответственных за интегрированную схему тела [11] .
Исследования пациентов с синдромом дереализации–деперсонализации, где им показывали эмоционально-агрессивные сцены, продемонстрировали пониженную активацию нейронов в миндалевидном теле — области мозга, связанной с эмоциями [11] .
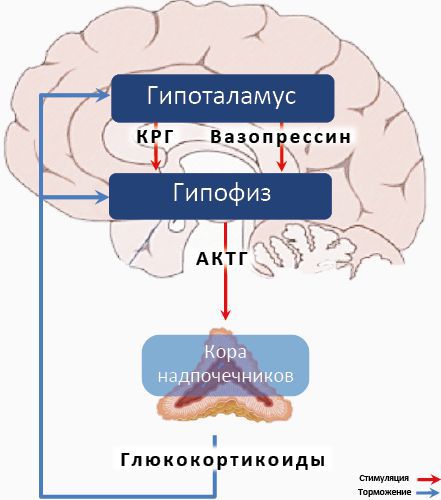
Синдром дереализации–деперсонализации может быть также связан с дисрегуляцией гипоталамо-гипофизарно-надпочечниковой оси — важнейшей системы нашего организма, участвующей в стрессовых реакциях. Пациенты с данным синдромом демонстрируют аномально повышенные уровни кортизола, который является одним из важнейших показателей хронического стресса и аффективных расстройств [8] .
Описано также множество случаев, когда симптомы дереализации и деперсонализации встречались у пациентов, страдающих такими неврологическими заболеваниями, как боковой амиотрофический склероз, болезнь Альцгеймера, рассеянный склероз, нейроборрелиоз (болезнь Лайма), что также указывает на биологическую природу данных феноменов [4] .
Классификация и стадии развития синдрома деперсонализации — дереализации
В классической психопатологии центральным термином является только деперсонализация.
Деперсонализация подразделяется на:
- аутопсихическую (нарушение восприятия своего “Я”);
- аллопсихическую или дереализацию (нарушение восприятия внешнего мира);
- соматопсихическую (нарушение восприятия своего тела и его функций) [1] .
Синдром дереализации–деперсонализации в клинической практике также подразделяют на первичный и вторичный, т.е. развивающийся на фоне другого психического расстройства (депрессии, биполярного расстройства, посттравматического стрессового расстройства и др.) [12] . Однако несмотря простоту классификации, определить, что первично, а что вторично, представляется довольно трудным, т. к. дереализация-деперсонализация очень часто выставляется как сопутствующий синдром. Поэтому в большинстве случаев приоритет решено отдавать другим “основным” психическим расстройствам [3] .
Осложнения синдрома деперсонализации — дереализации
К относительно лёгким осложнениям синдрома дереализации-деперсонализации можно отнести функциональный нейрокогнитивный дефицит — трудности фокусировки внимания на задачах или при запоминании информации, что в некоторых случаях влияет на работоспособность и продуктивность.
К осложнениям также можно отнести проблемы во взаимоотношениях с семьей и друзьями, а также чувство безнадёжности из-за невозможности справиться с данным недугом [6] .
Более тяжело пациентами переносится развитие сопутствующих расстройств настроения (депрессивное расстройство, биполярное аффективное расстройство) или тревожных расстройств (генерализованное тревожное расстройство, агорафобия, социальное тревожное расстройство, обсессивно-компульсивное расстройство).
Дереализация или деперсонализация при депрессии могут быть клиническим показателем того, что депрессия будет устойчива к стандартному лечению (медикаменты и психотерапия).
Важно также отметить, что деперсонализация и дереализация, в рамках какого бы расстройства они не возникали, сопровождаются более высоким риском суицида и злоупотребления психоактивными веществами [2] .
Диагностика синдрома деперсонализации — дереализации
В настоящее время, к сожалению, не существует лабораторного теста, который бы использовался для диагностики деперсонализации–дереализации. Для постановки диагноза синдром дереализации-деперсонализации (F48.1 по МКБ-10) необходимо, чтобы в клинической картине пациента присутствовал хотя бы один из двух следующих критериев [3] :
1. Деперсонализация: пациент жалуется, что отдалился или находится «на самом деле не здесь». Например, больной может жаловаться, что его чувства или ощущение внутренней жизни отделены, чужды им, не их собственные или потеряны, или ощущение, что их эмоции или движения принадлежат кому-то ещё, или они чувствуют себя, как играющие на сцене.
2. Дереализация: больной жалуется на чувство нереальности. Например, могут быть жалобы, что окружение или определённые объекты выглядят незнакомыми, изменёнными, плоскими, бесцветными, безжизненными, неинтересными или похожи на сцену, где каждый играет.
При этом необходимо, чтобы пациент сохранял понимание того, что эти изменения происходят внутри него самого и являются болезненными, а не навязаны извне другими людьми или силами.
Некоторые медицинские и психиатрические состояния имитируют симптомы синдрома дереализации-деперсонализации. Клиницисты должны исключить следующее заболевания, чтобы установить точный диагноз:
- паническое расстройство;
- височная эпилепсия;
- острое стрессовое расстройство;
- шизофрения;
- мигрень;
- наркозависимость;
- опухоли мозга.
В случае наличия синдрома дереализации-деперсонализациии при шизофрении, обсессивно-компульсивном расстройстве, фобических или депрессивных расстройствах врачам следует считать эти расстройства основными при выстраивании схемы лечения.
Лечение синдрома деперсонализации — дереализации
Синдром дереализации-деперсонализации весьма трудно поддаётся терапии. Тем не менее современные клинические исследования продемонстрировали эффективность антидепрессантов группы селективных ингибиторов обратного захвата серотонина (СИОЗС), в первую очередь пароксетина, в комбинации со стабилизатором настроения ламотриджином [13] .
Пароксетин в комбинации с налоксоном (антагонистом опиоидных рецепторов) показывает скромную эффективность в лечении деперсонализации, связанной с посттравматическим стрессовым расстройством и пограничным расстройством личности [5] .
Некоторой эффективностью также обладают когнитивно-поведенческая психотерапия, а также диалектическая поведенческая психотерапия [13] .
К немедикаментозным факторам, способным уменьшать симптомы дереализации и деперсонализации, относят социальную активность (комфортное взаимодействие с другими людьми), интенсивную физическую или эмоциональную стимуляцию и релаксацию, а также отвлечение себя (например, путём увлечённого разговора или просмотра интересного фильма) [8] .
Прогноз. Профилактика
Большинство пациентов с синдромом дереализации-деперсонализации возвращаются в состояние ремиссии на фоне медикаментозной терапии и психотерапии. Полное выздоровление возможно в тех случаях, когда синдром является результатом временных стрессов или излечимых психических расстройств. В других случаях (например, при органических изменениях в мозге) синдром дереализации–деперсонализации может протекать хронически [13] .
Даже постоянные или повторяющиеся симптомы деперсонализации или дереализации могут вызвать лишь минимальные нарушения. Важно, чтобы пациент старался отвлечься от субъективного ощущения симптомов и фокусировался на других мыслях или действиях. Однако некоторые пациенты становятся инвалидами из-за хронических проявлений дереализации, тревоги или депрессии. Употребление алкоголя и хроническая усталость являются главными факторами, ухудшающими симптомы дереализации и деперсонализации [2] [6] .
Советы пациентам с дереализацией-деперсонализаций:
- систематическое наблюдение у лечащего психиатра, приём прописанной психофармакотерапии;
- когнитивно-поведенческая психотерапия, семейная психотерапия;
- соблюдение режима сна-бодрствования, наличие полноценного отдыха;
- исключение алкоголя и других ПАВ;
- лечение других сопутствующих заболеваний (например, депрессии).
Источник