Цитокиновый шторм: организм атакует сам себя
Потенциально опасный для жизни сбой иммунной системы в виде цитокинового шторма – считается одним из осложнений инфекции коронавируса SARS-CoV-2 . Слишком активный ответ организма на вирус приводит к тому, что иммунная система начнет убивать собственные клетки организма, а не просто бороться с инфекцией. У некоторых пациентов с тяжелым течением Covid-19 чрезмерная реакция иммунной системы может привести к еще большему воспалению, потере функций органов и летальному исходу.
Что такое цитокиновый шторм
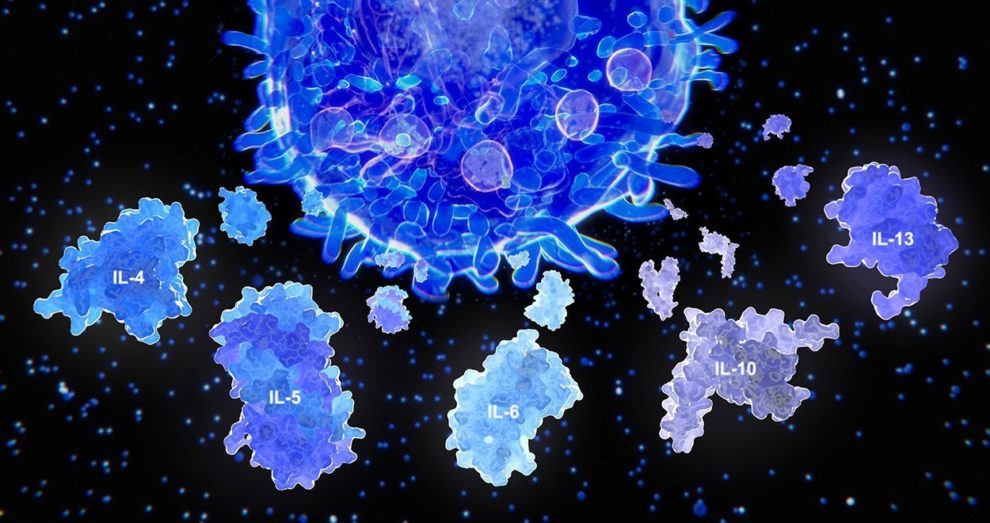
Наша врожденная иммунная система для эффективной борьбы с возбудителями инфекций вырабатывает сигнальные белки-цитокины. Цитокины – это группа из интерферонов, интерлейкинов, лимфокинов, хемокинов и множества других. В норме провоспалительные (вызывающие воспаление) цитокины обеспечивают прикрепление иммунных клеток к месту инфекции. Если же опасность миновала, система «выключается». Но иногда иммунная система дает сбой, и цитокинов высвобождается слишком много. Они непрерывно провоцируют иммунные клетки производить все новые порции белков, процесс становится лавинообразным и неуправляемым. В итоге иммунные клетки атакуют не только очаг воспаления, но и здоровые ткани. Возникает так называемый цитокиновый шторм. Складывается парадоксальная ситуация: острый иммунный ответ на болезнь опаснее, чем первоначальная инфекция. Системное воспаление охватывает разные органы, и фактически организм уничтожает себя сам.
Точка атаки при коронавирусе
Наука пока затрудняется назвать причины нарушения иммунного ответа. Все исследования по изучению цитокинового шторма при коронавирусе основываются на том, что главным цитокином является белок интерлейкин 6 (IL-6). А его повышенный уровень в крови может стать маркером опасной иммунной реакции. К тому же считается, что неконтролируемое высвобождение цитокинов в ответ на вирус SARS-CoV-2 проявляется не у всех заболевших, и чаще всего наблюдается при тяжелом течении болезни.
Как распознать цитокиновый шторм?
У пациентов с коронавирусом этот синдром может проявиться не сразу, а примерно через 8-9 дней после начала заболевания. Нередко цитокиновому шторму предшествует краткое улучшение общего состояния, человеку кажется, что он идет на поправку. Первые симптомы – это высокая температура, мышечная боль, падение артериального давления, сильная слабость. Состояние ухудшается из-за снижения уровня кислорода в крови, рвоты, диареи. Нередки неврологические расстройства, нарушения сна, галлюцинации или панические атаки. Однако отличить адекватную воспалительную реакцию организма от нерегулируемой крайне непростая задача. Полагаться на симптомы мало, нужны дополнительные исследования крови, оценка функций печени и почек. Цитокиновый шторм можно остановить только в условиях клиники, но это удается сделать не всегда. Читайте также: Как самостоятельно расшифровать анализ на антитела к коронавирусу.
Цитокиновый шторм и генетика у пациентов с Covid-19
По данным зарубежных медиков, иммунное нарушение тесно связано с развитием острой легочной недостаточности и является причиной чуть ли не большинства смертей больных Covid-19. Поэтому контроль над цитокиновой бурей является, в том числе, ключом для эффективного лечения и снижения летальности. Ряд экспертов считает, что шторм чаще наблюдается у пожилых людей, страдающих от хронических заболеваний. Между тем врачи уверяют: гиперактивная иммунная реакция может развиться и у здорового человека, подхватившего коронавирус.
«Цитокиновый шторм – это реакция иммунитета. Здесь нет прямой взаимосвязи с общим состоянием здоровья – нельзя говорить о том, что у здорового человека цитокинового шторма быть не может», – подчеркнул доцент кафедры инфекционных болезней у детей ПФ РНИМУ им. Пирогова Минздрава РФ Иван Коновалов.
В случае Covid-19 собственная иммунная система не всегда является гарантией легкого исхода болезни. У некоторых людей организм изначально генетически предрасположен к тому, чтобы слишком мощно реагировать на патогены.
«Как правило цитокиновый шторм генетически обусловлен, то есть у каждого из нас есть своя генетическая программа в виде уникального генома. Возникновение агрессивного иммунного ответа зависит от генома конкретного человека и в тоже время от генома коронавируса, который попал в организм. То есть можно говорить о взаимодействии двух геномов: кто кого переиграет», – рассказал «ForPost Здоровье» профессор кафедры молекулярной генетики и биотехнологий КФУ, доктор биологических наук Владимир Владимирович Оберемок.
«И здесь общее состояние нашего организма тоже имеет значение. В любом случае укреплять свой иммунитет необходимо, но это не имеет никакого отношения к цитокиновому шторму как к таковому, – продолжил ученый. – Это влияет на то, как перенесет каждый отдельный человек запрограммированный цитокиновый шторм».
Не только Covid-19
Явление цитокинового шторма известно медицине давно – чрезмерные иммунные реакции характерны для аутоиммунных заболеваний, описаны в ревматологии и онкологии. Резкое высвобождение цитокинов может быть вызвано лечением, направленным на повышение активности иммунной системы. Например, при терапии CAR T-клетками при борьбе с раком. Прием некоторых лекарств или сепсис иногда могут спровоцировать цитокиновый шторм.
Успокоить шторм
Для подавления убийственной иммунной реакции врачи применяют различные лекарства-иммунодепрессанты. Их задача – «выключить» либо приглушить активность специфических цитокинов и предотвратить повреждающее действие на органы и системы. В России в мае 2021 года в был зарегистрирован отечественный препарат для борьбы с цитокиновым штормом, вызванным Covid-19. Лекарство в форме ингаляции абсолютно безопасно и разрешено только для пациентов со средней тяжестью заболевания, заявил в начале октября директор Научного центра биомедицинских технологий ФМБА России Владислав Каркищенко. По его словам, внедрение препарата будет проводиться в ближайшее время. Главное, что после применения препарата нет смертей и нет больных, у которых ухудшилось состояние, добавил ученый.
В начале октября ВОЗ впервые опубликовала определение постковидного синдрома – состояния здоровья после перенесенного коронавируса. Подробнее про ПКС читайте в статье ForPost Здоровье «Постковидный синдром: проблемы с памятью, слабость и бессонница».
Источник
Цитокиновый шторм ( Гиперцитокинемия , Цитокиновая буря )
Цитокиновый шторм – это особая тяжелая форма системной воспалительной реакции, характеризующаяся избыточной активацией иммунокомпетентных клеток, выработкой большого количества воспалительных цитокинов. Может развиться при сепсисе, вирусных инфекциях (грипп, коронавирусная инфекция, лихорадка Эбола), отторжении пересаженного органа и пр. Основные клинические проявления включают лихорадку, боли в голове, поясничной области, затрудненное дыхание. Диагноз устанавливается при обнаружении высокой концентрации в сыворотке цитокинов – ФНО-α, ИЛ-6, ИФН-γ. В качестве лечения применяются моноклональные антитела, блокаторы интерлейкинов, иммуноглобулин.
Общие сведения
Термин «цитокиновый шторм» (син. цитокиновая буря, гиперцитокинемия) был впервые применен американским гематологом-онкологом Джеймсом Феррара в 1993 году при изучении реакции отторжения трансплантата. В большинстве случаев гиперцитокинемия несет в себе гораздо более серьезную опасность для жизни человека, чем болезнь, на фоне которой она развилась. Гиперцитокинемия ассоциируется с тяжелыми формами заболеваний и сама по себе считается предиктором неблагоприятного прогноза. Цитокиновый шторм – явление достаточно редкое, точные эпидемиологические данные о его распространенности отсутствуют.
Причины
На сегодняшний день, несмотря на многочисленные исследования, точный этиологический фактор, запускающий каскад патологических реакций цитокинового шторма, не установлен. Предполагается, что непосредственная причина выброса цитокинов заключается в активации Toll-подобных рецепторов (TLR) мононуклеарных клеток.
Не исключается роль генетической предрасположенности (например, избыточная экспрессия рецепторов на поверхности иммунных клеток). Ниже приведены заболевания и состояния, при которых может возникнуть потенциально фатальная гиперцитокинемия:
- Вирусные инфекции. Довольно часто цитокиновый шторм встречается при затяжных осложненных формах птичьего гриппа (H5N1), свиного гриппа (H1N1). Наиболее актуальныой проблемой в настоящее время является гиперцитокинемия при тяжелой форме коронавирусной инфекции COVID-19, протекающей с пневмонией и дыхательной недостаточностью. Именно с развитием цитокинового шторма связаны летальные случаи этого заболевания.
- Сепсис и септический шок. Возрастание уровня цитокинов считается одним из основных звеньев патогенеза при генерализации бактериальных, грибковых инфекций – стафилококковых, стрептококковых, кандидозных.
- Онкологические заболевания. Цитокиновый шторм может наблюдаться на терминальных стадиях онкогематологических болезней – лейкозов, лимфом.
- Трансплантация органов. Гиперцитокинемия лежит в основе отторжения трансплантированного органа, реакции «трансплантат против хозяина» при пересадке гемопоэтических стволовых клеток костного мозга.
- Экстракорпоральное оплодотворение. Активация Т-лимфоцитов, NK-клеток с чрезмерной продукцией цитокинов может наблюдаться после искусственного оплодотворения (имплантации эмбрионов в стенку матки) и вызывать выкидыши или преждевременные роды.
- Другие причины: острый панкреатит с панкреонекрозом, печеночная энцефалопатия, тяжелые формы бронхиальной астмы, резистентной к терапии глюкокортикоидами и бронходилалаторами. При данных заболеваниях цитокиновая буря встречается крайне редко.
Патогенез
Цитокины представляют собой белки, которые синтезируются иммунными клетками (лимфоцитами, макрофагами, NK-клетками). Они выполняют регуляторную функцию, контролируют процессы воспаления, иммунного ответа на чужеродные антигены, также принимают участие в гемостазе, в поддержании микроциркуляции. Однако их избыточное количество оказывает крайне токсический эффект практически на все органы и ткани.
В развитии цитокинового шторма принимает участие большое число цитокинов, провоспалительных медиаторов, но ведущую роль в патогенезе играют фактор некроза опухолей альфа ФНО-α, гамма-интерферон ИФН-γ, интерлейкин-6 (ИЛ-6). Нет единого мнения о каскаде патологических реакций при цитокиновом шторме, среди специалистов и исследователей до сих пор ведутся активные дискуссии.
При контакте с чужеродным антигеном, макрофаги и эндотелиальные клетки начинают продуцировать интерлейкин-6, который вызывает активацию Т-лимфоцитов и других иммунных клеток, их миграцию в очаг воспаления. Активированные лимфоциты, в свою очередь, синтезируют ФНО и интерферон. Также под влиянием интерлейкина запускается образование коллагеназ, металлопротеиназ, нейтральных протеаз.
В результате нарастания уровня цитокинов происходит увеличение сосудистой проницаемости, повреждение сосудистой стенки, клеточных мембран, системное нарушение микроциркуляции и внутрисосудистое тромбообразование. В клетках подавляется выработка аденозинтрифосфата, из-за чего наступает гипоэнергетическое состояние.
«Порочный круг» заключается в механизме положительной обратной связи, т.е. образование цитокинов и активация иммунокомпетентных клеток приводит к активации других клеток иммунной системы, синтезу других цитокинов. Процесс принимает генерализованный характер, что часто вызывает полиорганную недостаточность. Другие исследователи развитие цитокинового шторма связывают с пониженным содержанием в сыворотке больных противовоспалительных цитокинов (ИЛ-1Ra, ИЛ-10) и активацией рецепторов лимфоцитов пероксисомами (PPAR).
Симптомы цитокинового шторма
Клиническая картина достаточно яркая и разнообразная. Симптомы возникают довольно быстро. Сначала появляются неспецифические признаки – высокая лихорадка, головная боль, миалгии. Затем присоединяются тошнота, рвота, диарея. Пациенты становятся беспокойными. Учащается сердцебиение, снижается артериальное давление. У больных с вирусной инфекцией дыхательных путей сухой кашель усугубляется и приобретает изнуряющий характер. Значительно затрудняется дыхание.
Характерный симптом – увеличение размеров шеи за счет отека подкожной жировой клетчатки, который связан с резким повышением сосудистой проницаемости. Некоторые больные жалуются на ноющие или тупые боли в пояснице, уменьшение объема мочеиспускания. Возможны кожные высыпания. У части пациентов развивается спутанность сознания, галлюцинации, эпилептиформные припадки.
Осложнения
Цитокиновая буря имеет широкий спектр неблагоприятных последствий. Наиболее часто страдает дыхательная система – у подавляющего числа больных при тяжелых формах COVID-19 и гриппа возникает острый респираторный дистресс-синдром с дыхательной недостаточностью, требующей немедленного подключения к аппарату ИВЛ. За счет выраженного повреждения почек, печени развивается почечная недостаточность, печеночная недостаточность с энцефалопатией.
Возможен инфаркт миокарда и острая сердечная недостаточность и кардиогенным шоком. У некоторых пациентов наблюдается одновременное поражение нескольких органов – полиорганная недостаточность. Нередким осложнением выступает синдром диссеминированного внутрисосудистого свертывания, который характеризуется сочетанием тромбообразования и массивных кровотечений.
Диагностика
Ввиду тяжелого соматического статуса больные с цитокиновым штормом курируются врачами-реаниматологами. Также по основному заболеванию эти пациенты наблюдаются инфекционистами, терапевтами. Заподозрить данное состояние помогает сочетание клинической картины, анамнестических сведений. Лабораторными предикторами наступления цитокинового шторма являются запредельно высокие сывороточные маркеры воспаления – скорость оседания эритроцитов, С-реактивный белок, ферритин.
Пациентам с нарушением дыхания, особенно при симптомах COVID-19, обязательно проводится аускультация и перкуссия легких, измеряется уровень насыщения крови кислородом (сатурация) с помощью пульсоксиметра. Также назначается дополнительное обследование, включающее:
- Анализы крови. В общем анализе крови отмечается снижение общего уровня лейкоцитов, абсолютная лимфопения, возможны анемия, тромбоцитопения. В биохимическом анализе часто обнаруживается увеличение содержания печеночных трансаминаз (АЛТ, АСТ), общего билирубина, мочевины, креатинина. При сепсисе измеряются показатели прокальцитонина, пресепсина.
- Определение цитокинов. Методом электрохемилюминесцентного анализа обнаруживаются высокие концентрации ИЛ-6, ФНО-α, ИФН-γ.
- Идентификация возбудителя. При подозрении на вирусное инфекционное заболевание проводится забор мазка из зева и полости носа для дальнейшего ПЦР-анализа и определения РНК SARS-CoV-2, РНК вируса гриппа. Для подтверждения сепсиса выполняется 3-кратный бактериологический посев крови.
- Коагулограмма. Могут выявляться изменения как в сторону гиперкоагуляции, так и гипокоагуляции (в зависимости от стадии ДВС-синдрома). Исследуются такие показатели как Д-димер, протромбиновое время, активированное частичное тромбопластиновое время.
- Газовый анализ крови. У многих пациентов отмечается снижение парциального давления кислорода (PaO2) в артериальной крови (гипоксемия), смещение pH крови в кислую сторону (ацидоз).
- Лучевая диагностика. При рентгенографии или компьютерной томографии органов грудной клетки обнаруживаются инфильтраты в легких, области затемнения, картина «матового стекла».
Цитокиновый шторм имеет схожий патогенез и клиническое течение с некоторыми состояниями, от которых его нужно отличать. К ним относятся гемофагоцитарный лимфогистиоцитоз (синдром активации макрофагов), который развивается у ревматологических больных, особенно при ювенильном ревматоидном артрите, и синдром высвобождения цитокинов – ятрогенное состояние, возникающее как ответная реакция на введение генно-инженерных биологических лекарственных препаратов.
Лечение цитокинового шторма
Все больные должны быть госпитализированы в палату интенсивной терапии либо реанимационное отделение. При низком уровне сатурации проводится подключение пациента к искусственной вентиляции легких. Для снижения частоты летальных исходов, независимо от причины, используются следующие лекарственные средства, позволяющие уменьшить степень выраженности цитокинового шторма:
- Таргетная терапия. Наиболее эффективными в подавлении мультиорганного поражения, вызванного гиперцитокинемией, считаются моноклональные антитела к ИЛ-6 – тоцилизумаб, сарилумаб. Также действенными оказались ингибиторы янус-киназ (JAK-киназ) – барицитиниб, тофацитиниб. При их неэффективности применяются антагонисты ИЛ-6 и ИЛ-1 – олокизумаб, RPH-104.
- Глюкокортикостероиды. С целью снижения чрезмерной активации иммунной системы в схему лечения добавляются глюкокортикоиды (дексаметазон, метилпреднизолон)
- Внутривенный иммуноглобулин. Обладающий иммуносупрессивным действием человеческий иммуноглобулин для внутривенного введения способен подавить биологические эффекты цитокинов.
Следует помнить, что данные препараты оказывают ингибирующее действие на несколько звеньев иммунной системы, поэтому их применение ассоциировано с повышением риска присоединения вторичной инфекции, чаще всего бактериальной. Помимо «антицитокинового лечения» проводится следующая терапия:
- Противовирусная. При гриппе назначаются ингибиторы нейраминидазы – осельтамивир. Для лечения COVID-19 используются ЛС для лечения ВИЧ-инфекции и вирусных гепатитов – рекомбинантный интерферон, лопинавир, ритонавир.
- Антибактериальная. При сепсисе рекомендуется комбинация 2 или 3 антибиотиков из разных групп – амоксициллин, гентамицин, левофлоксацин.
- Коррекция ДВС-синдрома. В случае гиперкоагуляции для предотвращения тромбообразования необходимы антикоагулянты – гепарин, ривароксабан. При гипокоагуляции назначаются гемостатики (аминокапроновая кислота, этамзилат) и переливание свежезамороженной плазмы.
- Борьба с гипотензией и шоком. При выраженном снижении давления пациенту вводятся вазопрессоры (норадреналин, допамин) и кардиотоники (добутамин).
Прогноз и профилактика
Цитокиновый шторм является крайне тяжелым состоянием, характеризующимся высокой летальностью. При COVID-19 больше 70% смертельных исходов наступает вследствие данного расстройства. Основными причинами смерти становятся острая дыхательная или полиорганная недостаточность, тромботические осложнения в рамках ДВС-синдрома.
Ввиду того, что этиологический фактор, провоцирующий возникновение цитокиновой бури не установлен, эффективных методов профилактики не существует. Основные меры по предотвращению гиперцитокинемии сводятся к своевременной диагностике и грамотному лечению тех заболеваний, при которых данное состояние развивается. Чтобы снизить фатальность, необходимо применять таргетную терапию как можно раньше.
Источник