Стресс перелом латерального мыщелка большеберцовой кости
Переломы проксимального отдела большеберцовой кости включают переломы, располагающиеся выше бугристости большеберцовой кости. Их следует разделить на внесуставные и внутрисуставные. К внутрисуставным переломам относятся повреждения мыщелков, в то время как к внесуставным — переломы межмыщелкового возвышения, бугорков и подмыщелковые переломы. Эпифизарные переломы большеберцовой кости считают внутрисуставными. Переломы проксимального отдела малоберцовой кости особого значения не имеют, поскольку малоберцовая кость не несет весовой нагрузки.
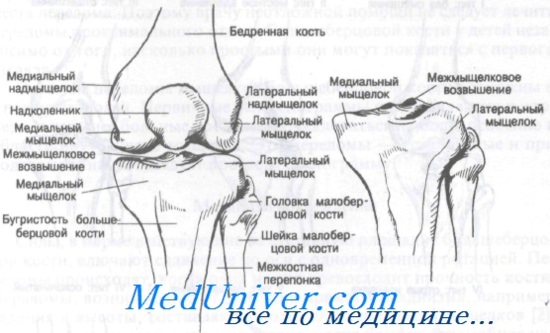
Внутренний и наружный мыщелки большеберцовой кости формируют площадку, передающую вес тела от мыщелков бедра к диафизу большеберцовой кости. Переломы мыщелков, как правило, связаны с некоторой степенью раздавливания кости вследствие осевой передачи веса тела. Кроме того, раздавливание мыщелка приводит к вальгусной или варусной деформации коленного сустава. Как показано на рисункежмыщелковое возвышение составляют бугорки, к которым прикреплены крестообразные связки и мениски.
На основании анатомических признаков переломы проксимального отдела большеберцовой кости можно разделить на пять категорий:
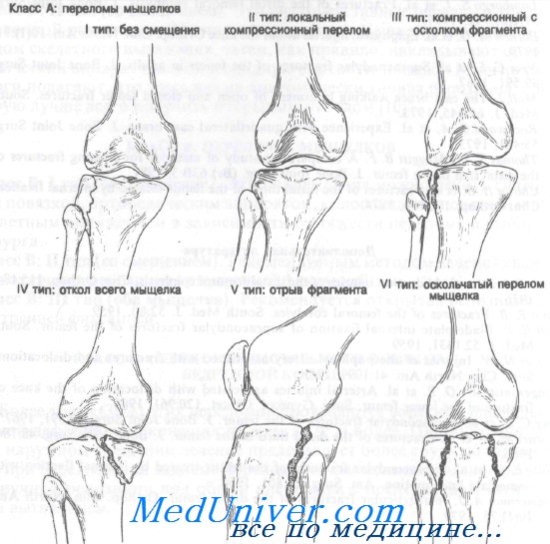
Класс А: переломы мыщелков
Класс Б: переломы бугорков
Класс В: переломы бугристости большеберцовой кости
Класс Г: подмыщелковые переломы
Класс Д: переломы эпифизеолизов, переломы проксимального отдела малоберцовой кости
Класс А: переломы мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости встречаются нередко. Они были классифицированы Hohl на основании анатомических данных и принципов лечения. Рассматривая переломы мыщелков большеберцовой кости, следует указать, что под отломом мыщелка имеют в виду смещение вниз его более чем на 4 мм. Серьезная деформация коленного сустава может возникнуть после, казалось бы, незначительных переломов проксимального отдела большеберцовой кости у детей. Причина ее остается неясной. Она появляется у детей до 4-летнего возраста и проявляется вальгусной деформацией коленного сустава через 6—15 мес после травмы.
Создается впечатление, что развитие этой деформации происходит в первую очередь из-за искривления диафиза большеберцовой кости ниже места перелома. Поэтому врачу неотложной помощи не следует лечить переломы проксимального отдела большеберцовой кости у детей независимо от того, насколько простыми они могут показаться с первого взгляда.
Скрытые переломы мыщелков большеберцовой кости возможны и у пожилых людей. Первичные рентгенограммы представляются в норме; тем не менее больные продолжают жаловаться на боли, особенно в области внутреннего мыщелка. Эти переломы — усталостные и при подозрении на них следует провести сканограмму.
Силы, в норме действующие на суставную площадку большеберцовой кости, влючают сдавление по оси с одновременной ротацией. Переломы происходят, когда одна из сил превосходит прочность кости. Переломы, возникающие от действия прямого механизма, например падения с высоты, составляют около 20% переломов мыщелков. Дорожно-транспортные происшествия, когда бампер автомобиля наносит удар по проксимальному отделу большеберцовой кости, являются причиной приблизительно 50% этих переломов. Остальные переломы вызываются комбинацией сдавления по оси и одновременного ротационного напряжения.
Переломы наружной площадки большеберцовой кости обычно происходят при насильственном отведении ноги. Переломы медиальной площадки, как правило, результат сильного приведения дистального отдела голени. Если в момент повреждения колено разогнуто, чаще возникает передний перелом. Большинство поздних мыщелковых переломов происходит при травме, когда коленный сустав в момент удара был согнут.
Как правило, больной жалуется на боль и припухлость, при этом его колено слегка согнуто. При осмотре часто можно обнаружить ссадину, указывающую на место удара, а также выпот и уменьшение объема движений из-за болей. Вальгусная или варусная деформация обычно указывает на отлом мыщелка. После выполнения простых рентгенограмм для диагностики скрытых повреждений связок или менисков могут потребоваться рентгенограммы под нагрузкой.
Для выявления этих переломов обычно достаточно снимков в боковой и косой проекциях. Кроме того, для оценки степени вдавления очень информативным может оказаться снимок суставной площадки. Анатомически суставная площадка имеет скос назад и вниз. На рутинных рентгенограммах этот скос не будет заметен, что замаскирует некоторые вдавленные переломы. Проекция суставной площадки компенсирует этот скос и позволит точнее выявить вдавленные переломы суставной площадки. При определении протяженности перелома всегда оказываются полезными рентгенограммы в косых проекциях.
Все рентгенограммы коленного сустава необходимо тщательно просмотреть на наличие отрывных фрагментов головки малоберцовой кости, мыщелков бедра и межмыщелкового возвышения, указывающих на повреждение связочного аппарата. Расширение суставной щели в сочетании с переломом противоположного мыщелка предполагает повреждение связок. Для выявления скрытых компрессионных переломов могут понадобиться томограммы.
Переломы мыщелков большеберцовой кости часто сочетаются с рядом серьезных повреждений коленного сустава.
1. Эти переломы часто сопровождаются повреждениями связок и менисков как по отдельности, так в сочетании. При переломе наружного мыщелка следует заподозрить повреждение коллатеральной связки, передней крестообразной связки и наружного мениска.
2. После этих переломов могут наблюдаться либо острые, либо проявляющиеся позже повреждения сосудов.
Лечение переломов мыщелков большеберцовой кости
Четыре наиболее распространенных способа лечения перелома в зоне коленного сустава включают наложение давящей повязки, закрытую репозицию с наложением гипсовой повязки, скелетное вытяжение и открытую репозицию с внутренней фиксацией. Независимо от способа целями лечения являются:
1) восстановление нормальной суставной поверхности;
2) раннее начало движения в коленном суставе для профилактики контрактуры; 3) воздержание от нагрузки на сустав до полного заживления.
Выбор метода лечения зависит от типа перелома, опыта и мастерства хирурга-ортопеда, возраста больного и его дисциплинированности. Настоятельно рекомендуется срочная консультация хирурга-ортопеда.
Класс А: I тип (без смещения). У соблюдающего режим амбулаторного больного без сопутствующих повреждений связок перелом мыщелка без смещения можно лечить аспирацией гемартроза с последующим наложением давящей повязки. К конечности прикладывают пузырь со льдом и придают ей приподнятое положение не менее чем на 48 ч. Если через 48 ч рентгенограммы остаются без изменений, можно начинать движения в коленном суставе и упражнения для четырехглавой мышцы бедра. До полного выздоровления ногу не следует полностью нагружать. Можно использовать частичную нагрузку с ходьбой на костылях или гипсовый тутор.
Пребывание в гипсовой повязке более 4—8 нед с момента повреждения дисциплинированному больному не рекомендуется из-за высокой частоты развития контрактур коленного сустава. Если больной амбулаторный и не имеет повреждений связок, но в то же время недисциплинирован, рекомендуется иммобилизация гипсовой повязкой. Активные изометрические упражнения для тренировки четырехглавой мышцы бедра следует начинать рано, а гипсовую повязку оставлять до полного заживления. Госпитализированных больных без повреждений связок обычно лечат методом скелетного вытяжения в сочетании с ранними двигательными упражнениями.
Класс А: II тип (локальная компрессия). Неотложное лечение этих переломов зависит от следующих моментов: 1) отрывной перелом мыщелка со смещением его вниз более чем на 8 мм требует оперативной коррекции (поднятия фрагмента): 2) локализация вдавления в переднем или среднем отделах опаснее, чем в заднем; 3) наличия сопутствующих повреждений связок.
При диагностике этих переломов необходимы снимок с выведением проекции суставной площадки и проведение нагрузочных проб для выяснения целостности связок коленного сустава. Если связки повреждены, показано оперативное восстановление. Консервативное лечение перелома без смещения и повреждений связок включает: 1) аспирацию крови при гемартрозе; 2) наложение давящей повязки или задней лонгеты сроком от нескольких дней до 3 нед с полной разгрузкой конечности; 3) раннюю консультацию ортопеда.
Если больной госпитализирован, рекомендуется скелетное вытяжение по Buck с активными двигательными упражнениями.
Класс А: III тип (компрессионный, с отрывом мыщелка). Неотложная помощь при этих переломах включает лед, иммобилизацию задней лонгетой и точную рентгенологическую диагностику со срочным направлением к специалисту. Лечение варьируется от гипсовой иммобилизации с разгрузкой конечности до оперативной репозиции или скелетного вытяжения.
Класс А: IV тип (полный отрыв мыщелка). Неотложное лечение этих переломов включает лед, иммобилизацию и точную рентгенологическую диагностику со срочным направлением к ортопеду. Отщепление 8 мм и более считают значительным смещением, которое лучше лечить методом открытой или закрытой репозиции.
Класс А: V тип (откол). Эти переломы обычно захватывают внутренний мыщелок и могут быть передними или задними. Рекомендуемый метод лечения — открытая репозиция с внутренней фиксацией.
Класс А: VI тип (оскольчатый). Неотложная помощь при этих переломах включает лед, приподнятое положение конечности, иммобилизацию задней лонгетой, аспирацию крови при гемартрозе (при строгом соблюдении правил асептики) и госпитализацию для скелетного вытяжения.
Осложнения переломов мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости могут сопровождаться развитием нескольких серьезных осложнений.
1. После длительной иммобилизации возможна полная потеря движений в коленном суставе.
2. Несмотря на оптимальное лечение, может развиться дегенеративный артроз.
3. Даже при первично несмещенных переломах в первые несколько недель может развиться угловая деформация коленного сустава.
4. Эти повреждения могут осложниться нестабильностью коленного сустава или рецидивирующим подвывихом из-за разрыва связочного аппарата.
5. Леченные хирургическим методом открытые переломы могут осложниться инфекцией.
6. Туннельный синдром приводит к повреждению сосудисто-нервного пучка и может осложнить лечение этого вида переломов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Стрессовые переломы большеберцовой и малоберцовой костей
Стрессовые переломы возникают на фоне повторяющихся нагрузок, которые приводят к нарушению нормального баланса между новообразованием костной ткани и ее резорбцией в пользу последней.
Такие травмы чаще всего встречаются у бегунов. Другими видами спорта, в которых нередки стрессовые переломы берцовых костей, являются баскетбол, футбол, коньки, аэробика и балет.
Для танцоров и баскетболистов наиболее характерны стрессовые переломы передней кортикальной пластинки средней трети большеберцовой кости.
Предрасполагающими к стрессовым переломам факторами могут быть разница длины конечностей, высокий продольный свод (полая стопа). Спортсмены со сниженной минеральной плотностью кости (например, женщины с аменореей) могут быть в большей степени подвержены стрессовым переломам.
Кроме того, фактором риска стрессового перелома является недостаточность витамина D.
Пациенты со стрессовыми переломами обычно рассказывают о недавних изменениях в режиме тренировок, например, об изменении дистанции бега, использовании другой обуви, изменении характера грунта, скорости бега и т. п.
Симптомы обычно развиваются постепенно в течение нескольких недель, и первое время спортсмен продолжает тренировки, превозмогая собственные болевые ощущения.
При осмотре определяется четко ограниченная зона локальной болезненности над соответствующим участком большеберцовой или малоберцовой костей. Также могут определяться отек, покраснение и локальное повышение температуры. Подпрыгивание на одной ноге обычно приводит к усилению болевых ощущений, то же самое вызывает поколачивание по кости.
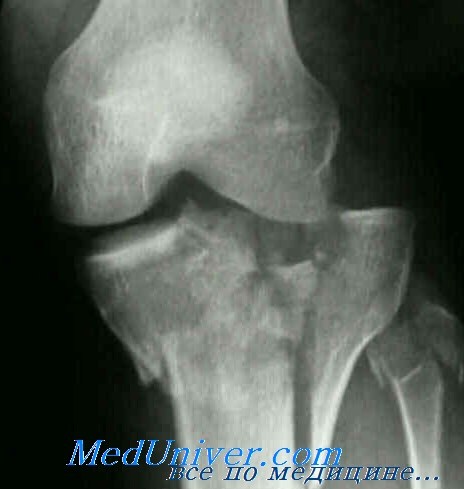
В большинстве случаев на рентгенограммах в момент развития симптоматики изменений не обнаруживается, однако через 2-3 недели начинает определяться некоторое просветление кортикального слоя кости.
Иногда обнаруживается поперечный рентгенопрозрачный дефект кортикальной пластинки, что свидетельствует о более неблагоприятном характере стрессового перелома.
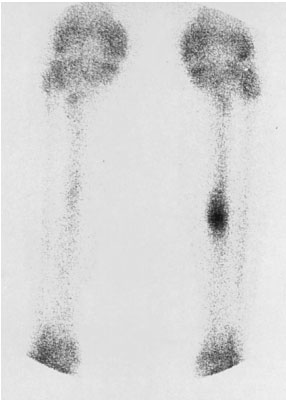
Отсутствие рентгенологических изменений, даже по прошествии нескольких месяцев с момента развития симптоматики, не исключает наличие стрессового перелома. В подобных ситуациях более чувствительным методом обследования является сцинтиграфия. При наличии стрессового перелома будет отмечаться локальное усиление захвата изотопа.
Другие дополнительные методы исследования включают компьютерную томографию (КТ) высокого разрешения и МРТ.
Сцинтиграмма при стрессовом переломе большеберцовой кости: виден локальный очаг усиления захвата изотопа.
Лечение в основном симптоматическое, оно должно в первую очередь включать покой и отказ от физических нагрузок.
Иммобилизация при стрессовых переломах большеберцовой или малоберцовой костей необходима редко.
Ограничение нагрузки в течение первых дней или недель позволяет в значительной мере купировать острую симптоматику. По мере уменьшения боли разрешается постепенное увеличение нагрузки вплоть до нормальной ходьбы без вспомогательных средств опоры. Обычные тренировки заменяются на плавание, бег в бассейне, лыжи или велосипед.
По мере снижения боли спортсмены постепенно возвращаются к обычным для себя тренировкам с тем лишь условием, что их интенсивность не должна приводить к рецидиву или усугублению имеющейся симптоматики.
Возвращение к соревнованиям допускается при полном восстановлении объема движений в суставах и силы мышц и лишь при минимальной локальной болезненности в зоне перелома.
Продолжительность отказа от тренировок при стрессовых переломах варьирует в достаточно значительных пределах и зависит от их типа и локализации. Спортсмены с переломами малоберцовой кости могут возобновить тренировки уже через две недели, тогда как продолжительность заживления стрессового перелома передней кортикальной пластинки большеберцовой кости предсказать сложно.
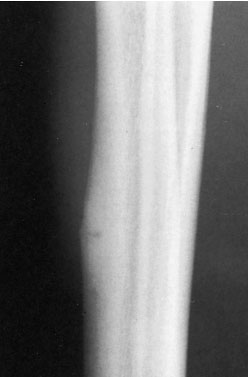
Поперечный стрессовый перелом передней кортикальной пластинки большеберцовой кости отличается от других стрессовых переломов и заслуживает отдельного обсуждения, поскольку его лечение может оказаться достаточно непростой проблемой. Он обычно виден на рентгенограмме в виде зоны просветления кортикальной пластинки, риск несращения или формирования на его фоне полного перелома большеберцовой кости также относительно высок.
Поперечный стрессовый перелом передней кортикальной пластинки большеберцовой кости.
Предложены различные варианты хирургического лечения таких переломов. Наиболее распространенный, применяемый у спортсменов и военных с неподдающимися другим методам лечения стрессовыми переломами большеберцовой кости, — интрамедуллярный остеосинтез большеберцовой кости стержнем с блокированием и с рассверливанием костномозгового канала. Эта операция дает хорошие и отличные результаты. Все пациенты вернулись к полноценным занятиям спортом в среднем через пять месяцев после вмешательства.
Интрамедуллярный остеосинтез стрессового перелома передней кортикальной пластинки большеберцовой кости.
Источник