- Стрессовые переломы, не классифицированные в других рубриках
- Содержание
- Определение и общие сведения [ править ]
- Этиология и патогенез [ править ]
- Клинические проявления [ править ]
- Стрессовые переломы, не классифицированные в других рубриках: Диагностика [ править ]
- Дифференциальный диагноз [ править ]
- Стрессовые переломы, не классифицированные в других рубриках: Лечение [ править ]
- Профилактика [ править ]
- Прочее [ править ]
- Источники (ссылки) [ править ]
- Перелом голени, включая голеностопный сустав (S82)
- Перелом голени — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость
- Причины переломов голени
- Симптомы перелома голени
- Патогенез перелома голени
- Классификация и стадии развития перелома голени
- Осложнения перелома голени
- Местные, или локальные осложнения
- Общие, или системные осложнения
- Диагностика перелома голени
- Сбор анамнеза и осмотр
- Инструментальные методы диагностики
- Лабораторная диагностика
- Лечение перелома голени
- Консервативное лечение
- Хирургическое лечение
- Прогноз. Профилактика
- Реабилитация
Стрессовые переломы, не классифицированные в других рубриках
Рубрика МКБ-10: M84.3
Содержание
Определение и общие сведения [ править ]
Усталостные переломы или стресс-переломы костей нижних конечностей — нередкие травмы у спортсменов, которые часто трудно диагностировать. Стрессовый перелом — перелом вызванный усталостью кости вследствие неоднократной длительной нагрузки.
Стресс-переломы плюсневых костей были впервые зарегистрированы у прусских солдат в 1855 году, а в 1897 году Стехоу (Stechow) обнаружил рентгенологические признаки переломов плюсневых костей у военнослужащих. Самый ранний известный диагноз стрессового перелома бедренной кости у спортсмена был поставлен в 1934 году. В 1956 году Девас (Devas) опубликовал первое комплексное исследование усталостных переломов малоберцовой кости у спортсменов.
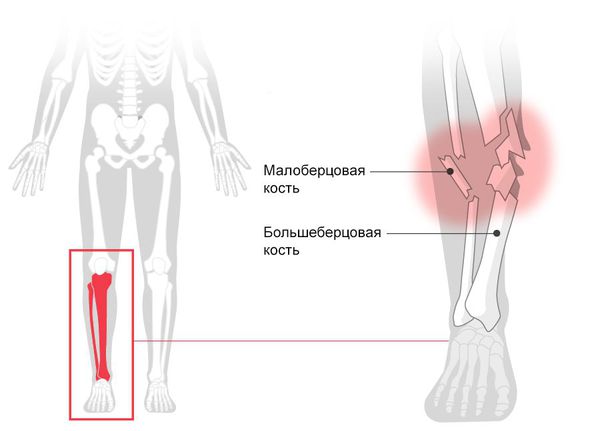
Более половины всех стресс-переломов у взрослых и подростков происходят в костях голени.
Этиология и патогенез [ править ]
Ряд внутренних и внешних факторов могут увеличивать риск стресс-переломов у спортсменов, включая состояние костной ткани, методики тренировок, питание и биомеханические факторы. Высокий риск стрессового перелома имеют передняя поверхность большеберцовой кости, латеральная шейка бедренной кости, надколенник, медиальная лодыжка и головка бедренной кости.
Стрессовые переломы, по-видимому, чаще встречаются у женщин, особенно с нерегулярным менструальным циклом. Подростки также могут подвергаться большему риску.
Клинические проявления [ править ]
Усталостные переломы обычно вызывают тупую боль и отек в области перелома. Боль ухудшается во время упражнений, ходьбы или стояния.
Стрессовые переломы, не классифицированные в других рубриках: Диагностика [ править ]
МРТ является средством выбора для диагностики.
Дифференциальный диагноз [ править ]
Стрессовые переломы, не классифицированные в других рубриках: Лечение [ править ]
Первичное лечение стрессового перелома консервативное — исключение нагрузки, холод на пораженный участок в течение 24-48 часов, болеутоляющие средства, иммобилизация.
Серьезные стресс-переломы могут потребовать хирургического вмешательства. Полное восстановление может занять несколько месяцев или лет.
Профилактика [ править ]
Прочее [ править ]
Источники (ссылки) [ править ]
Sports Health. 2013 Mar; 5(2): 165–174.
Micheli, L. and Jenkins, M. The Sports Medicine Bible, 1995.
Источник
Перелом голени, включая голеностопный сустав (S82)
Включен: перелом лодыжки Следующие подрубрики даны для факультативного использования при дополнительной характеристике состояния, когда невозможно или нецелесообразно проводить множественное кодирование для идентификации перелома и открытой раны; если перелом не обозначен как закрытый или открытый, его следует классифицировать как закрытый: 0 — закрытый 1 — открытый
Исключен: перелом стопы, исключая голеностопный сустав (S92.-)
Большеберцовой кости:
- мыщелков
- головки
- плато
- проксимального отдела
- бугристости
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Источник
Перелом голени — симптомы и лечение
Что такое перелом голени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вахитов-Ковалевич Р. М., травматолога со стажем в 7 лет.
Определение болезни. Причины заболевания
Перелом голени (Fracture of lower leg) — это нарушение целостности большеберцовой или малоберцовой кости. При переломе человек не может опереться на ногу, возникает острая боль, меняется длина и конфигурация голени [1] .
Распространённость
В России травмы крупных костей скелета (плечевой, бедренной и большеберцовой кости) — это основная причина смерти пациентов младше 40 лет [3] . Переломы костей голени занимают первое место среди повреждений длинных трубчатых костей: на них приходится от 20 до 37,3 % случаев [11] .
Причины переломов голени
Повреждения голени чаще всего происходят при автодорожных авариях, падении с высоты, занятиях спортом, катании на коньках и на лыжах.
При переломе голени нередко повреждается несколько костей, например:
- при автодорожной аварии перелом центральной части большеберцовой кости часто сочетается с травмой верхнего конца малоберцовой кости;
- падение с большой высоты может привести к перелому нижнего конца большеберцовой кости и наружной лодыжки.
Чем быстрее оказана медицинская помощь и при необходимости проведена операция, тем реже развиваются осложнения.
Симптомы перелома голени
Один из первых признаков перелома — это острая боль, которая возникает из-за повреждения мягких тканей. Чаще всего она не проходит, даже если нога зафиксирована и не двигается, и стихает только после медицинской помощи.
Боль локализуется в зоне перелома и усиливается при прикосновении или надавливании. При движениях она может распространяться выше по ноге, но, как правило, человек этого не замечает, потому что боль слишком сильная.
Нарастающий отёк мягких тканей — второй характерный симптом, который развивается в первые часы после травмы. При отёке часто возникает местная ишемия, т. е. ухудшается кровообращение из-за сужения или полной закупорки просвета артерии. Кроме того, из-за отёка в области перелома развивается дополнительное раздражение, повреждаются мягкие ткани и усиливается боль.
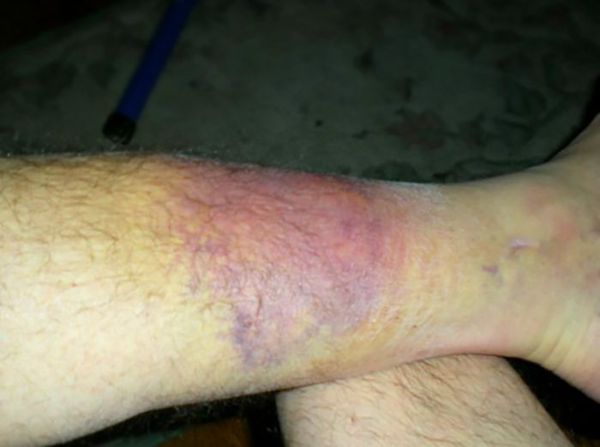
Гематома образуется в месте перелома вслед за отёком из-за повреждения мелких сосудов окружающих и костных тканей. Гематома усиливает отёк и боль, поэтому пока не остановится внутреннее кровотечение, отёк будет нарастать — так замыкается круг симптомов. Чтобы его прервать, ногу нужно зафиксировать.
Деформация ноги и невозможность опереться всегда сопровождают переломы голени. Заметить их можно сразу после травмы.
Характерное потрескивание отломков (крепитация), щелчки и выраженный хруст в области травмы — это достоверные признаки перелома голени. Патологическая подвижность голени, нетипичные движения в ноге, которые вызывают острую боль, также свидетельствуют о переломе. Обычно из-за сильной боли пациенты максимально щадят ногу, стараются не шевелить ею и не дают к ней прикоснуться.
Перечисленные симптомы всегда оцениваются в совокупности: чем больше признаков выявлено, тем вероятнее перелом [1] .
Патогенез перелома голени
Выделяют два вида проявлений перелома голени: местные, возникшие в травмированной ноге, и системные, затрагивающие весь организм.
Основное местное проявление перелома голени — это острая боль, которая напрочь лишает желания двигать ногой [4] .
Мышцы голени в момент травмы рефлекторно сокращаются, что усугубляет перелом: острые костные отломки смещаются и повреждают мышечную ткань. Чем толще кость и сильнее развит мышечный каркас, тем вероятнее, что костные отломки сместятся.
При непроизвольном сокращении мышц из повреждённых мелких сосудов начинается кровотечение. В зоне перелома появляется гематома, развивается отёк мягких тканей и боль усиливается.
Вне зависимости от типа перелома, примерно с 10-го дня гематома становится основой для костной мозоли. Костная мозоль — это будущая соединительная ткань, которая при заживлении преобразуется в кость. Период образования мозоли длится до двух недель, в это время могут возникать системные проявления перелома: обостряются хронические заболевания, повышается температура и систолическое (верхнее) давление.
В дальнейшем, благодаря активному кровоснабжению и доставке минеральных элементов, формируется вторичная костная мозоль и перелом срастается.
Важную роль в сращении перелома играет кровоснабжение кости, наличие костных отломков, расстояние между ними и тип фиксации. Переломы без осколков срастаются лучше, чем оскольчатые. Осколки, как правило, лишены кровоснабжения и отдалены друг от друга, поэтому такие переломы считаются сложными и плохо заживают.
После сращения перелома костная мозоль выглядит как нарост, но в дальнейшем перестраивается [5] . В среднем через 3–3,5 месяца человек может вернуться к бытовым нагрузкам, через полгода линия перелома становится незаметной.
При множественных переломах костей голени, обширной кровопотере, длительном травмирующем воздействии и интенсивной боли может развиться травматический шок, при котором нарушаются функции нервной системы, ухудшается кровообращение и дыхание, что усугубляет патогенез перелома.
Классификация и стадии развития перелома голени
В Международной классификации болезней 10-го пересмотра (МКБ-10) перелом голени кодируется как S82.1 .
По сообщению перелома с окружающей средой и повреждением мягких тканей выделяют:
- открытый перелом — кость сообщается с окружающей средой, в открытой ране видны костные отломки;
- закрытый перелом — кожа не повреждена, открытых ран нет.
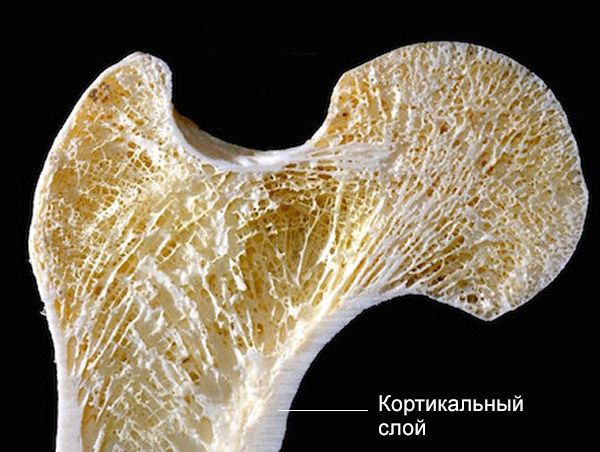
По повреждению кортикального слоя (самой прочной части костной ткани):
- полный перелом — нарушена целостность кости;
- неполный перелом — костная стенка разрушена не полностью.
Чаще всего при неполном переломе появляется боль и выраженный отёк. Нога подвижна и не деформирована, хруста отломков нет. В народе такой перелом называют «трещиной».
По локализации перелома:
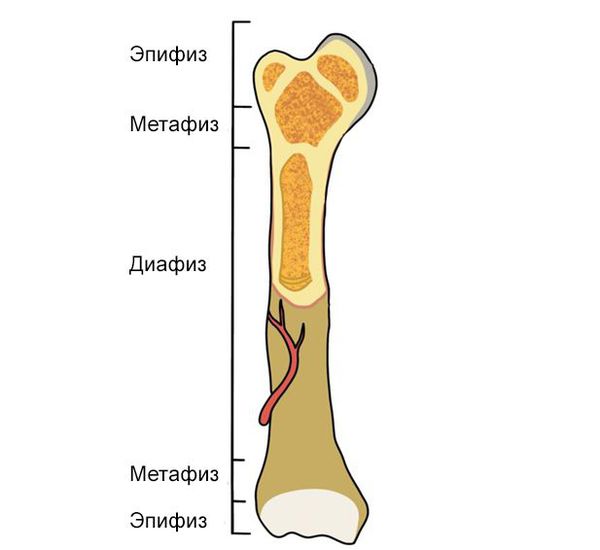
- повреждение диафиза — перелом средней трети голени, тела трубчатой кости;
- эпифиза — перелом конца трубчатой кости эпифизарной зоны;
- метафиза — перелом верхней или нижней трети голени (как правило, в отдельную группу такие переломы не выделяют).
По смещению костных отломков переломы бывают:
- Без смещения — простые переломы, при которых не нужно совмещать костные отломки.
- Со смещением — осложнённые переломы, требующие совмещения костных отломков. При таких переломах голень сильно деформирована, отекает и болит, есть крепитация отломков.
По прохождению линии перелома по кости (заметно только на рентгенограмме):
- поперечные;
- косые;
- винтообразные;
- вколоченные;
- фрагментарные;
- отрывные.
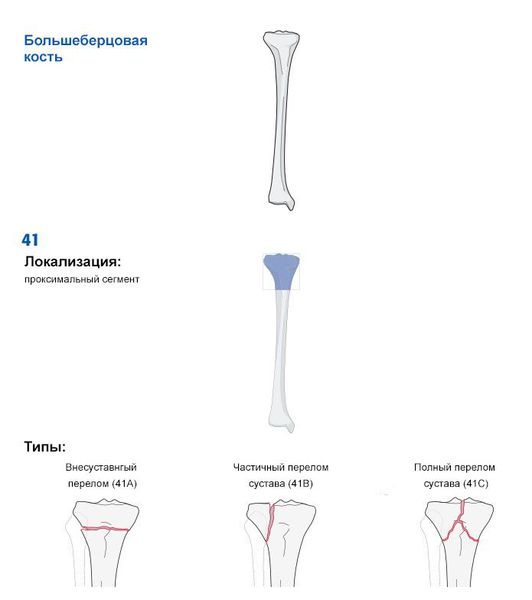
Чтобы упростить постановку диагноза, оценить тяжесть и прогноз травмы, Ассоциацией остеосинтеза была создана универсальная классификация переломов длинных трубчатых костей (AO ASIF Trauma).
Основной принцип данной классификации — это разделение переломов в зависимости от повреждённой кости, её сегмента и типа перелома. Фрагмент из классификации приведён на рисунке ниже [12] .
Осложнения перелома голени
Все осложнения перелома голени могут быть разделены на две группы:
- По времени возникновения:
- ранние — возникают в первые часы после травмы;
- поздние — развиваются в процессе лечения и реабилитации.
- По месту проявления: локальные и системные [7] .
Местные, или локальные осложнения
- повреждение мягких тканей (разрыв мышц, сухожилий и фасций);
- повреждение сосудисто-нервного пучка, онемение ноги и нарушение кровотока;
- местная ишемия тканей;
- контрактуры и атрофия мышц, которые проявляются скованностью движений;
- ложный сустав — несросшийся перелом, нарушение непрерывности трубчатой кости.
Ложный сустав можно распознать по рентгенограмме: видна линия перелома, костные края становятся округлыми, ось кости нарушена. Главная опасность заключается в утрате опорной функции голени, из-за чего пациент не может полноценно ходить.
Общие, или системные осложнения
Такие осложнения могут быть опасны для жизни. К ним относятся:
- Травматико-геморрагический шок, который возникает из-за боли при травме или потери крови. Пациент может потерять сознание, у него сильно понижаются давление и частота дыхания.
- Жировая эмболия — закупорка сосудов каплями жира, которые попали в кровь из участка перелома. Сопровождается помутнением сознания, эйфорией и неадекватным поведением: человек плохо осознаёт свои действия, отказывается от помощи, пытается встать и уйти.
- Тромбоэмболия — закупорка сосудов тромбами, из-за чего возникает ишемия или некроз тканей. В тяжёлых случаях, например при тромбоэмболии лёгочной артерии, пациент может погибнуть. Закупорка мелких сосудов приводит к ишемии тканей, в результате чего они разрушаются и организм отравляется продуктами распада. При закупорке крупных сосудов пациент может потерять сознание, у него резко падает давление и возникает терминальное состояние, близкое к клинической смерти.
Осложнения множественных травм носят комплексный характер: повреждается несколько костей или органов, например перелом ноги может сочетаться с черепно-мозговой травмой.
Диагностика перелома голени
Сбор анамнеза и осмотр
Диагностика всех видов травм начинается со сбора анамнеза — врач спрашивает, какие действия привели к перелому и что делал пациент после травмы.
Затем проводится физикальный осмотр и уточняются симптомы. Выделяют два вида признаков перелома:
- достоверные, к которым относится деформация, патологическая подвижность, укорочение или удлинение ноги и костный хруст (крепитация);
- недостоверные — боль, отёк и невозможность опираться на ногу.
Чем больше выявлено достоверных симптомов, тем вероятнее перелом костей голени.
Инструментальные методы диагностики
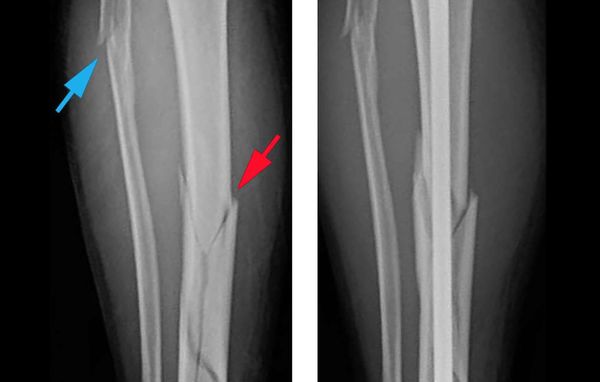
Объективно подтвердить диагноз позволяет рентгенологическое исследование голени в двух стандартных проекциях: прямой и боковой [8] . Чтобы избежать ошибок, рентген следует выполнять строго по стандартным укладкам.
Шок, вынужденное неестественное положение ноги из-за боли, наличие шин и фиксаторов затрудняют диагностику перелома. Если металлические шины или фиксаторы мешают сделать качественный снимок, то их придётся снять. Когда положение ноги не позволяет сделать снимок, её вправляют под местной анестезией.
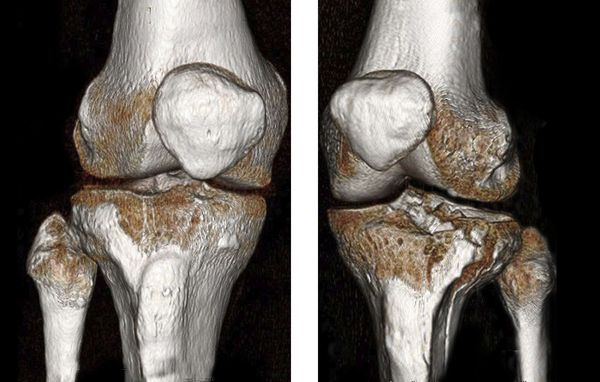
В некоторых случаях, если требуется детальная диагностика нескольких сегментов голени или пациент находится в тяжёлом состоянии, показана компьютерная томография с 3d-реконструкцией кости. Исследование можно проводить и при вынужденном положении конечности, но такой томограф есть не во всех клиниках. Поэтому в некоторых случаях, если информации недостаточно, делаются уточняющие прицельные рентгеновские снимки отдельных сегментов кости.
К дополнительным методам диагностики относятся:
- рентгеновские снимки под углом;
- рентгеноскопия (просвечивание) — процедура, при которой изображение выводится на светящемся экране;
- томография с введением контрастных веществ — метод, позволяющий выявить метастазы, которые могли стать причиной перелома;
- денситометрия — исследование плотности костной ткани.
Перечисленные диагностические методы применяются в тех случаях, когда причинно-следственная связь между переломом и предшествующими событиями недостаточно ясна. К примеру, если из-за резкого подъёма с кровати возник оскольчатый перелом обеих костей голени.
Лабораторная диагностика
Лабораторные методы при диагностике травм голени вторичны, они позволяют оценить общее состояние пациента и решить, нужно ли ему ложиться в больницу.
- при критически низком уровне эритроцитов и гемоглобина (свидетельствует о сильной кровопотере);
- при высоком уровне лейкоцитов (возникает при нарушениях в работе внутренних органов).
Лечение перелома голени
При поступлении в стационар проводят следующие процедуры:
- Чтобы уменьшить боль, внутримышечно вводят анальгетики центрального действия. Также показано местное обезболивание раствором Новокаина.
- Выполняется закрытая репозиция конечности, т. е. восстанавливают ось ноги, выводят её в правильное положение.
- В зависимости от типа перелома накладывают скелетное вытяжение или гипсовую повязку. Выбирают тот метод, который позволяет оптимально зафиксировать ногу [9] .
Далее лечение сводится к основным принципам травматологии:
- если общее самочувствие пациента стабильно, костные отломки не смещены или смещены незначительно, то показано консервативное лечение;
- при грубом смещении, угловой деформации и укорочении конечности потребуется операция [10] .
Консервативное лечение
При консервативном лечении пациенту накладывают гипсовую повязку. Повязки могут быть как классическими, так и из полимерных материалов. Тип повязки на сращение перелома не влияет, важно качество наложения и адекватная фиксация. От материала зависит только удобство ношения повязки. Фиксаторы в остром периоде практически не используются.
Общие рекомендации по ношению гипса:
- не мочить повязку, иначе кожа под ней будет преть;
- не пытаться самостоятельно ослабить повязку, не обрезать края и не стараться сделать её удобнее;
- не подсовывать под повязку линейку, расчёску и прочие предметы, чтобы почесать кожу;
- следить за тем, чтобы повязка не пережимала ногу слишком сильно;
- если отёк нарастает, то рекомендуется обратиться к доктору и переложить повязку.
Гипс можно снимать только после того, как кости срослись (это видно на рентгенограмме). В среднем это происходит через 3–3,5 месяца.
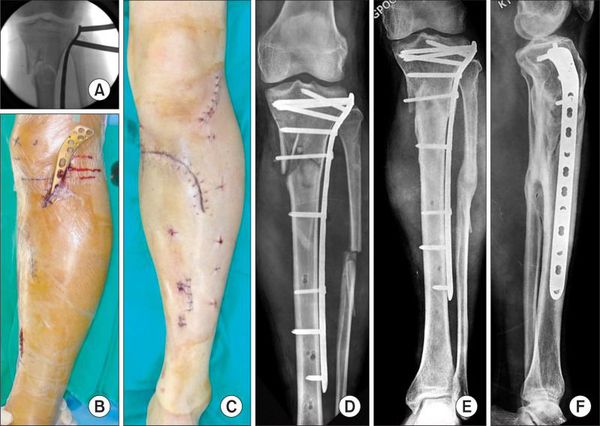
Хирургическое лечение
Хирургическое лечение состоит в открытой репозиции костных фрагментов и остеосинтезе — операции, при которой восстанавливают правильную ось ноги и придают отломкам нужное положение. Процедура проводится под общей анестезией. Подходящую технику остеосинтеза врач подбирает в зависимости от участка перелома.
При использовании металлоконструкций кости голени сращиваются в среднем через 3–3,5 месяца после операции. Удалять конструкции по медицинским показаниям можно не ранее, чем через полгода. К таким показаниям относятся риск перфорации кожи и травмы мягких тканей. Также конструкцию нужно убрать, если она мешает разработке сустава, сдвинулась или поломалась.
Если конструкция мешает пациенту, её можно удалить, но не раньше, чем через год.
Аппараты внешней фиксации, например стержневые фиксаторы или аппарат Илизарова, применяют только временно, пока состояние пациента нестабильно и нельзя провести операцию.
Прогноз. Профилактика
Прогноз зависит от вида перелома, возраста пациента, сопутствующих заболеваний и осложнений. Также важно, как быстро человек обратился за помощью, соблюдал ли рекомендации врача и какая тактика лечения была выбрана [1] .
При переломе большеберцовой кости отломки чаще всего смещаются и кость долго сращивается. Большинство переломов диафиза голени, как правило, хорошо фиксируются как при консервативном лечении, так и при оперативном. Хуже заживает перелом нижней трети и опорной площадки голени. Непредсказуемы исходы множественных переломов костей голени и переломы обеих ног.
В целом, если выбрана правильная тактика лечения и своевременно проведена операция, то большинство переломов сращиваются за 3–3,5 месяца.
Реабилитация
После лечения пациенту рекомендуется:
- Рационально дозировать нагрузку: её начальный уровень должен составлять 25 % от первоначального и постепенно расти. Слабую боль можно терпеть, при сильной — нагрузку нужно уменьшить.
- Пока кости полностью не срослись, запрещено прыгать, ходить без внешней опоры и сгибать ногу поперёк оси. Нагрузки даются строго под наблюдением оперирующего врача.
- Если сохраняются отёки, следует носить компрессионный трикотаж.
- Заниматься на аппаратах механотерапии типа Artromot и разрабатывать смежные суставы колена и голеностопа: сгибать и разгибать их, совершать вращательные движения.
- Ходить с внешней опорой и равномерной нагрузкой, постепенно переходя на трость.
- Затем следует отказаться от трости и восстановить нормальную походку, заниматься лечебной гимнастикой и подобрать силиконовые стельки, чтобы предотвратить хромоту.
- К бытовым нагрузкам можно вернуться через 3–3,5 месяца после травмы, но заниматься спортом разрешается только через 6–7 месяцев.
Источник