- Стресс как универсальный фактор риска
- Стресс и иммунитет: где связь?
- Тесты НМО/Стресс как универсальный фактор риска
- ответы [ править ]
- Вторичный иммунодефицит — симптомы и лечение
- Определение болезни. Причины заболевания
- Когда можно заподозрить вторичный иммунодефицит
- Иммунодефицитные состояния у детей
- Симптомы вторичного иммунодефицита
- Как проявляется вторичный иммунодефицит
- Патогенез вторичного иммунодефицита
- Классификация и стадии развития вторичного иммунодефицита
- Осложнения вторичного иммунодефицита
- Диагностика вторичного иммунодефицита
- Как распознать вторичный иммунодефицит
- Лечение вторичного иммунодефицита
- Заместительное лечение вторичного иммунодефицита
- Иммунотропное лечение вторичного иммунодефицита
- Прогноз. Профилактика
- Вакцинотерапия
Стресс как универсальный фактор риска
Автор: ФГАОУ ВО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Минздрава России
Вопрос №1: В связи с чем человек в современном мире испытывает хронический стресс?
в связи с тем, что в его сознании переживается настоящее, прошлое и будущее
Вопрос №2: В современном обществе большая часть стрессогенных факторов имеет природу
Вопрос №3: В современном обществе доминирующим типом стресса является
Вопрос №4: В чём заключается главный тезис концепции embodied thinking?
в том, что ментальные состояния переживаются телесно и могут вызываться телесными ощущениями
Вопрос №5: В чём заключается феномен negative thinking?
зацикливание мышления на негативных мыслях без объективных причин
Вопрос №6: В чём опасность феномена negative thinking?
в продуцировании хронического стресса
Вопрос №7: В чём состоит эволюционный смысл стресса?
поддержание работоспособности мышц за счёт поддержания перфузии и гликемии
Вопрос №8: В чём сущность ментальных техник для редукции стресса?
Вопрос №9: В чём сущность порочного круга тревожности в современном обществе?
социальная тревожность индуцирует эндогенную, и наоборот
Вопрос №10: Выберите два основных пути модификации стресса
Вопрос №11: Гипоталамус является
центром интеграции нервных и гуморальных систем
Вопрос №12: Главный финальный кардиоваскулярный эффект стрессорной реакции — это
повышение сердечного выброса
Вопрос №13: Для постоянной, длительной работы над собой необходимо такое качество, как
Вопрос №14: К быстрым, короткодействующим конструктивным практикам снижения стресса относятся
Вопрос №15: К неинфекционной патологии относятся
Вопрос №16: К способам модификации метаболических последствий стресса относятся
Вопрос №17: К чему приводит длительная персистенция хронического стресса?
Вопрос №18: Как называется эволюционная реакция быстрого реагирования на опасность?
Вопрос №19: Какая группа гормонов отвечает за длительную стрессовую реакцию?
Вопрос №20: Какие факторы необходимо учитывать при работе со стрессом?
необходимо учитывать биологические, психологические и социальные факторы стресса
Вопрос №21: Каков ключевой момент долгосрочной работы над стрессом?
это работа над собой, сдвиг своей рамки референциальности
Вопрос №22: Какова главная особенность стресса у человека, которая и делает его значимым кардиоваскулярным фактором риска?
хронизация стресса с последующей декомпенсацией
Вопрос №23: Какова сущность понятия модификации стресса как фактора риска?
это управление стрессом, его снижение, нивелирование его отрицательных последствий
Вопрос №24: Каковы главные черты правильной дыхательной гимнастики при стрессе?
Вопрос №25: Каковы основные гормональные сдвиги при реализации стрессовой реакции?
Вопрос №26: Каковы основные и самые типичные вегетативные сдвиги при реализации стрессовой реакции?
Вопрос №27: Каковы основные реакции сердечно-сосудистой системы на стресс?
Вопрос №28: Какой период в течение дня человек проводит в осознании текущего момента?
Вопрос №29: Когда окончательно сформировалось общество с высоким уровнем персистирующей тревоги?
Вопрос №30: Компонентами стресса являются
Вопрос №31: Кто из учёных впервые создал единую теорию стресса?
Вопрос №32: На стрессовую реакцию организма отвечают такие органы, как
Вопрос №33: Неинфекционные болезни в международной литературе обозначаются как
Вопрос №34: По своей психологической природе стресс является
сложным феноменов, включающим эмоциональные и соматические компоненты
Вопрос №35: Почему алкоголь обладает выраженным антистрессорным действием?
за счёт тормозного действия на ЦНС вообще и центры стресса в частности
Вопрос №36: Почему дыхательная гимнастика полезна при стрессе?
за счёт изменений вегетативной регуляции сердцебиения
Вопрос №37: Почему физическая активность полезна при стрессе?
она позволяет утилизировать метаболиты, образующиеся при стрессе в теле
Вопрос №38: Проявлениями стресс-индуцированной дисфункции иммунной системы являются
Вопрос №39: С какой опасностью чаще всего сталкивается человек?
с опасностью социальной природы
Вопрос №40: Стресс в наибольшей степени является фактором риска для
Вопрос №41: Стресс действует
и на пациентов, и на врачей
Вопрос №42: Стресс является феноменом
Вопрос №43: Физиологической основой реализации реакции организма на стресс является
Вопрос №44: Каким образом осуществляется связь ментального Я и телесности в рамках концепции embodied thinking?
Вопрос №45: Стресс включает в себя
Источник
Стресс и иммунитет: где связь?
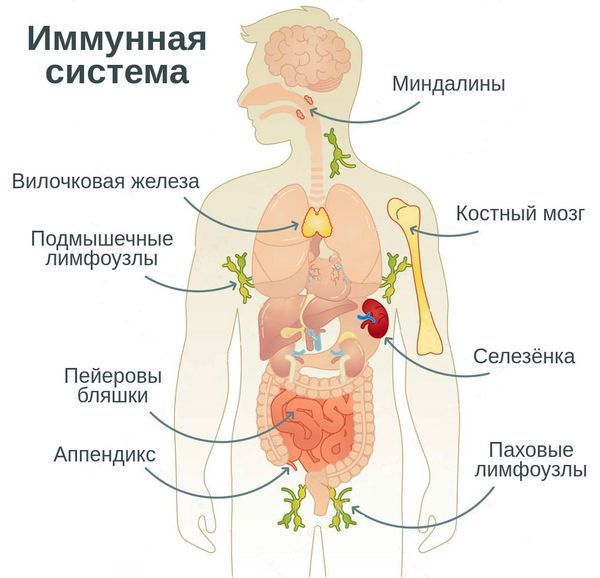
Наша иммунная система защищает организм от чужеродных белков, бактерий и вирусов с помощью лимфоцитов – главных клеток иммунитета, имеющих различные функции.
Эти клетки перемещаются внутри нашего тела по лимфатическим и кровеносным сосудам, а также могут быть сосредоточены в органах иммунной системы:
Каждый из этих органов иннервирован, то есть способен обмениваться информацией с нервной системой, и изменять активность ответа на инородные тела под влиянием различных стимулов.
Некоторые ученые называют нашу иммунную систему сенсорным органом или “шестым чувством” из-за её возможности воспринимать определённые сигналы, исходящие от чужеродных белков.
Интенсивность этих сигналов регулируется нашим мозгом, и стресс играет не последнюю роль в данном процессе.
Как стресс влияет на функции иммунной системы?
Существует два вида стресса: первый активирует защитные функции, второй их угнетает. Представим, что вы подверглись слабому стрессорному воздействию. Например, увидели любимого человека (радость — это тоже стресс). Такое кратковременное и относительно слабое стрессорное воздействие временно активирует функции иммунной системы:
- образуется больше антител;
- стимулируется процесс размножения клеток иммунной системы и др.
Однако при сильном стрессе (дистрессе), связанным с негативными событиями, наблюдается обратная картина. Важную роль играет значимость стрессового события и личностные особенности – у всех разный порог стресса, устойчивость к нему и стратегии поведения.
Реакция на стресс реализуется нервной и эндокринной системами. В частности, происходит выброс гормона кортизола. Всегда считалось, что его высокий уровень угнетает иммунную систему.
Но недавно ученые получили экспериментальные данные, опровергающие эту гипотезу. На самом деле, при дистрессе нарушается функциональное взаимодействие между нервной и иммунной системой. Это ведет к развитию синдрома хронической усталости – заболеванию, при котором человек постоянно ощущает слабость, часто болеет и быстро устает.
Лучший способ борьбы с этим эффектом — уменьшение уровня дистресса. Старайтесь смягчать свою реакцию с помощью психотерапии, и снижать негативные последствия для иммунитета – приём витаминов и микроэлементов, дефицит которых может вызывать хроническую усталость.
Источник
Тесты НМО/Стресс как универсальный фактор риска
Стресс как универсальный фактор риска
ответы [ править ]
В связи с чем человек в современном мире испытывает хронический стресс?
в связи с тем, что в его сознании переживается настоящее, прошлое и будущее
В современном обществе большая часть стрессогенных факторов имеет природу
В современном обществе доминирующим типом стресса является
В чём заключается главный тезис концепции embodied thinking?
в том, что ментальные состояния переживаются телесно и могут вызываться телесными ощущениями
В чём заключается феномен negative thinking?
зацикливание мышления на негативных мыслях без объективных причин
В чём опасность феномена negative thinking?
в продуцировании хронического стресса
В чём состоит эволюционный смысл стресса?
поддержание работоспособности мышц за счёт поддержания перфузии и гликемии
В чём сущность ментальных техник для редукции стресса?
это деконструкция стрессогенной ситуации
это рефлексия над причинами стресса
В чём сущность порочного круга тревожности в современном обществе?
социальная тревожность индуцирует эндогенную, и наоборот
Выберите два основных пути модификации стресса
коррекция нарушений на фоне развившегося стресса
центром интеграции нервных и гуморальных систем
Главный финальный кардиоваскулярный эффект стрессорной реакции – это
повышение сердечного выброса
Для постоянной, длительной работы над собой необходимо такое качество, как
К быстрым, короткодействующим конструктивным практикам снижения стресса относятся
К неинфекционной патологии относятся
К способам модификации метаболических последствий стресса относятся
аэробные физические нагрузки
К чему приводит длительная персистенция хронического стресса?
Как называется эволюционная реакция быстрого реагирования на опасность?
Какая группа гормонов отвечает за длительную стрессовую реакцию?
Какие факторы необходимо учитывать при работе со стрессом?
необходимо учитывать биологические, психологические и социальные факторы стресса
Каким образом осуществляется связь ментального Я и телесности в рамках концепции embodied thinking?
с помощью гуморальных систем
путём эфферентной и афферентной вегетативной иннервации
Каков ключевой момент долгосрочной работы над стрессом?
это работа над собой, сдвиг своей рамки референциальности
Какова главная особенность стресса у человека, которая и делает его значимым кардиоваскулярным фактором риска?
хронизация стресса с последующей декомпенсацией
Какова сущность понятия модификации стресса как фактора риска?
это управление стрессом, его снижение, нивелирование его отрицательных последствий
Каковы главные черты правильной дыхательной гимнастики при стрессе?
это долгое дыхание
зто осознанное дыхание
Каковы основные гормональные сдвиги при реализации стрессовой реакции?
Каковы основные и самые типичные вегетативные сдвиги при реализации стрессовой реакции?
Каковы основные реакции сердечно-сосудистой системы на стресс?
Какой период в течение дня человек проводит в осознании текущего момента
Когда окончательно сформировалось общество с высоким уровнем персистирующей тревоги?
Компонентами стресса являются
Кто из учёных впервые создал единую теорию стресса?
На стрессовую реакцию организма отвечают такие органы, как
Неинфекционные болезни в международной литературе обозначаются как
По своей психологической природе стресс является
сложным феноменов, включающим эмоциональные и соматические компоненты
Почему алкоголь обладает выраженным антистрессорным действием?
за счёт тормозного действия на ЦНС вообще и центры стресса в частности
Почему дыхательная гимнастика полезна при стрессе?
за счёт изменений вегетативной регуляции сердцебиения
Почему физическая активность полезна при стрессе?
она позволяет утилизировать метаболиты, образующиеся при стрессе в теле
Проявлениями стресс-индуцированной дисфункции иммунной системы являются
С какой опасностью чаще всего сталкивается человек?
с опасностью социальной природы
Стресс в наибольшей степени является фактором риска для
Стресс включает в себя
и на пациентов, и на врачей
Стресс является феноменом
Физиологической основой реализации реакции организма на стресс является
Источник
Вторичный иммунодефицит — симптомы и лечение
Что такое вторичный иммунодефицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычковой Е.Ю., остеопата со стажем в 22 года.
Определение болезни. Причины заболевания
Вторичный иммунодефицит — это патологическое состояние, при котором дефект одного или нескольких механизмов иммунного ответа приводит к нарушению иммунной системы в целом. Оно развивается на фоне основного заболевания [8] .
Вторичный иммунодефицит формируется у людей старше 6 лет с исходно нормальным иммунитетом. До этого возраста происходит созревание иммунной системы, особенно полноценных механизмов противоинфекционной защиты, поэтому частое развитие инфекционных заболеваний у детей младше 6 лет не является признаком патологии.
Появление вторичного иммунодефицита обычно связано с воздействием окружающей среды или каких-либо других факторов, но у многих из пациентов можно выявить генетическую предрасположенность к нарушению иммунитета.
Иммунологически здоровый организм способен контролировать и предотвращать развитие инфекций и опухолевых процессов, то есть осуществлять иммунологический контроль внутренней среды.
Когда можно заподозрить вторичный иммунодефицит
При развитии вторичного иммунодефицита основным «маркером» проблемы становится развитие инфекций, вызванных условно-патогенными агентами (вирусами, бактериями и грибами), и активация инфекций, которые обычно не возникают у людей со здоровым иммунитетом. Поэтому основными признаками вторичного иммунодефицита являются рецидивы и обострения инфекций — острых, подострых и хронических [2] [12] .
Причины развития вторичных иммунодефицитных состояний:
- Инфекции различной природы:
- бактериальные — инфекции, вызванные золотистым стафилококком (от лёгких инфекций кожи до сепсиса), скарлатина, абсцессы, гнойные раны, менингит, инфекции мочевой системы, псевдомембранозный колит;
- вирусные — инфекции, спровоцированные вирусами семейства герпеса (простой и опоясывающий герпес);
- грибковые (кандидоз, аспергиллёз, криптококкоз, вагинит);
- вызванные простейшими микроорганизмами (токсоплазмоз и криптоспоридиоз).
- Аутоиммунные и ревматологические заболевания (системная красная волчанка, диффузный токсический зоб, ревматоидный артрит и склеродермия).
- Заболевания эндокринной системы (сахарный диабет, гипотиреоз).
- Заболевания пищеварительной системы (неспецифический язвенный колит, гепатит, печёночная недостаточность).
- Заболевания почек (почечная недостаточность).
- Онкологические заболевания (злокачественные новообразования различных органов, меланома) и болезни крови (лимфома, лимфогранулематоз).
- Лечение и манипуляции, проводимые при ряде заболеваний (антибиотикотерапия, химиотерапия, приём глюкокортикоидных гормонов, иммунодепрессантов, лучевая терапия, наркоз).
- Стресс (особенно хронический) — сопровождается повышенным уровня кортизола, одного из гормонов надпочечников. Он меняет соотношение провоспалительных и противовоспалительных цитокинов в организме (медиаторов иммунной системы), тем самым нарушая иммунный ответ [14] .
- Хирургические вмешательства, в том числе на органах иммунной системы (спленэктомия — удаление селезёнки).
- Несбалансированное питание, приводящее к дефициту белков, витаминов, макро- и микроэлементов.
- Бытовые интоксикации (курение), а также интоксикации, вызванные неблагоприятными экологическими факторами.
- ВИЧ-инфекция — уничтожает ключевые клетки иммунной системы — Т-хелперы.
- Физиологические состояния (возраст до 6 лет, беременность, «синдром пожилых») [8][11] .
Физиологический иммунодефицит у беременных обратим. Он формируется для роста и развития плода и не требует иммунокоррекции [4] .
Иммунодефицитные состояния у детей
Развитию иммунодефицита у детей, как и у взрослых, способствуют:
- дисбактериоз;
- инфекционные заболевания (в основном вирусы герпетической группы: вирус Эпштейна-Барр и цитомегаловирус, которые могут долго существовать в иммунокомпетентных клетках; реже ВИЧ-инфекция);
- злокачественные новообразования;
- трансплантация органов и аутоиммунные заболевания [15] ;
- дефицит витаминов, макро- и микроэлементов;
- избыток токсинов в быту и неблагоприятная экологическая обстановка.
Дисбактериоз у матери является причиной дисбактериоза у ребёнка с последующим замедлением и неполноценным созреванием иммунной системы. Каждый курс антибиотикотерапии может усугубить это состояние.
Проявления иммунодефицита зависят от степени его выраженности, они сопровождаются частыми ОРВИ с инфекционными осложнениями, эпизодами лихорадки, болезненностью, увеличением лимфоузлов, болью в животе, рвотой и нарушением стула.
Симптомы вторичного иммунодефицита
Как проявляется вторичный иммунодефицит
Клинические проявления вторичного иммунодефицита разнообразны. Очень часто на первый план выходят симптомы основного заболевания, которое привело к развитию иммунодефицита. Но основные проявления проблем с иммунитетом, которые указывают на необходимость иммунологического обследования, всё же присутствуют. К ним относятся:
- частые простудные заболевания — более шести раз в год у детей и более двух раз в год у взрослых;
- продолжительность каждого эпизода инфекционно-воспалительного процесса — более двух недель;
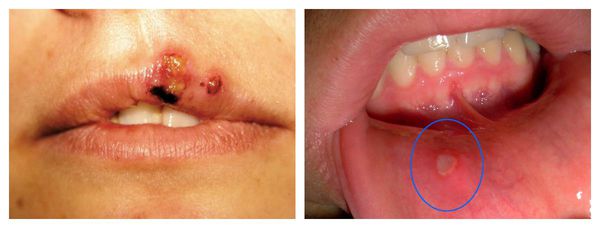
- рецидивы инфекций, которые обычно не возникают у людей со здоровым иммунитетом (герпес, кандидоз, папилломавирусные инфекции);
- рецидивы бактериальных инфекций (фурункулёз, гидраденит, гинекологические и ЛОР-заболевания);
- небольшое повышении температуры неясной природы (если исключены такие возможные причины, как туберкулёз и онкозаболевания);
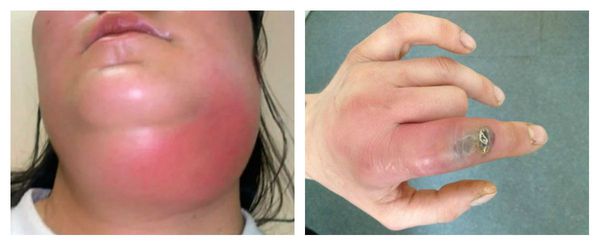
- рецидивы лимфаденитов (воспалений лимфоузлов) и лимфаденопатий (увеличения лимфоузлов без их воспаления);
- астенический синдром — слабость, утомляемость, снижение работоспособности, ощущение разбитости после 8-часового сна;
- хронические язвы и незаживающие раны.
Все хронические инфекции и воспаления протекают на фоне ослабленной иммунной защиты. Поэтому любая хронизация инфекции будет указывать на несостоятельность иммунитета, который не может справиться с болезнью в ходе острого воспалительного процесса.
Следует помнить, что оптимальный вариант иммунной защиты при острой инфекции должен заканчиваться выздоровлением в течение 2-4 недель от начала заболевания [4] .
Патогенез вторичного иммунодефицита
В течение жизни организм подвергается воздействию различных повреждающих факторов, вызывающих вторичный иммунодефицит. Они приводят к угнетению реакций клеточного иммунитета, снижению лейкоцитов и интерферонов — белков иммунной системы, которые вырабатываются лейкоцитами и иммунными клетками и блокируют распространение вируса. Вследствие этого появляются хронические инфекционно-воспалительные процессы, часто рецидивирующие.
Некоторые микроэлементы способны регулировать работу иммунной системы, например цинк, йод, литий, медь, кобальт, хром, молибден, селен, марганец и железо. Их нехватка усугубляет дисфункцию иммунитета [5] .
Из-за нехватки витаминов, дисбаланса макро- и микроэлементов, вызванных несбалансированным питанием, нарушается работа клеточной системы иммунитета: снижается ответ лимфоцитов на митогены, которые стимулируют Т-клетки, атрофируется лимфоидная ткань, нарушается функция нейтрофилов (клеток крови, подавляющих вредоносные вещества) [5] .
Наиболее ярко механизм развития вторичного иммунодефицита можно продемонстрировать на примере вирусов герпетической группы. Некоторые вирусы (например, вирусы простого герпеса, цитомегаловирус и вирус Эпштейна — Барр) постоянно находятся в клетках организма. Периодически активируясь под влиянием стресса, несбалансированного питания, сопутствующей патологии или иммунодепрессивной терапии, они способствуют развитию различных клинических проявлений [3] .
Опухоли, возникающие в организме с ослабленной иммунной защитой, истощают иммунитет по мере своего роста, а проводимое лечение (операция, лучевая и химиотерапия) усугубляют возникший иммунодефицит. В этом случае страдает клеточное звено иммунитета:
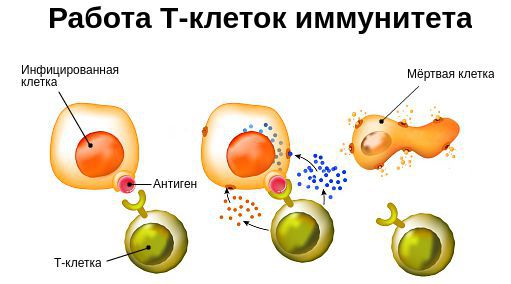
- снижается количество Т-лимфоцитов, которые уничтожают раковые и инфицированные клетки;
- увеличивается активность клеток-супрессоров, контролирующих силу и длительность иммунного ответа;
- фагоциты начинают медленней поглощать бактерии, вирусы, мёртвые или погибающие клетки [6] .
Многие хронические заболевания также приводят к развитию вторичного иммунодефицита. Например, при сахарном диабете угнетаются хемотаксис (движение микроорганизмов в ответ на химическое вещество) и фагоцитарная активность нейтрофилов (клеток, участвующих в захвате вирусов и бактерий), нарушается защита против бактериальных инфекций, вследствие чего развиваются кожные пиодермии (гнойные болезни) и абсцессы [7] .
На стресс организм реагирует выбросом таких активных веществ, как катехоламины и глюкокортикоиды, которые воздействуют на работу клеток иммунной системы. Под их влиянием происходит выброс провоспалительных цитокинов, запускаются процессы, направленные на борьбу с возможным инфекционным агентом. При хроническом стрессе из-за продолжительного воздействия глюкокортикоидов на клетки иммунной системы снижается уровень иммуноглобулинов, активность Т-клеточного иммунитета и фагоцитоза. В результате клетки иммунной системы повреждаются: запускается процесс их окисления и программируемой гибели. Если избыточной нагрузки не было и организм достаточно отдохнул, то работа иммунной системы нормализуется [9] .
Классификация и стадии развития вторичного иммунодефицита
По причине возникновения выделяют:
- Приобретённый иммунодефицит (СПИД) — развивается на фоне ВИЧ-инфекции.
- Индуцированный иммунодефицит — возникает под воздействием конкретных факторов: радиации, инфекции, токсических веществ, медикаментов и др.
- Спонтанный иммунодефицит — причина появления клинических и лабораторных признаков иммунодефицита неизвестна [17] .
По форме вторичный иммунодефицит может быть:
- Скрытым — проявляется только при лабораторном обследовании, симптомы отсутствуют. Например, некоторые вирусы, особенно вирусы семейства герпеса, часто находятся в организме человека без проявлений патологии. Это говорит о широко распространённом вирусоносительстве. Со временем вирусы повреждают иммунную систему: сначала приводят к её гиперстимуляции, а затем к иммунодепрессии [3][10] .
- Явным — помимо лабораторных отклонений наблюдаются клинические проявления иммунодефицита.
По продолжительности выделяют два типа вторичного иммунодефицита:
- Транзиторный — обратимое состояние, при котором вторичный иммунодефицит через какое-то время сглаживается. Зависит от силы и продолжительности воздействия патогенного фактора:
- голодания или дефицита важных компонентов в рационе;
- психической депрессии;
- излечимой ожоговой болезни;
- временного дистресса (повышенного напряжения) любой природы;
- операция (если после неё не развились осложнения, состояние иммунной системы восстанавливается в течение месяца).
- Стойкий — возникает под влиянием факторов, которые повреждают лимфоидную ткань и нарушают образование иммунокомпетентных клеток:
- ВИЧ-инфекция;
- ионизирующая радиация в запороговых дозах;
- лимфопролиферативные заболевания (лимфома, лимфогранулематоз, лейкоз);
- некоторые злокачественные новообразования (меланома) [1] .
По локализации основного дефекта различают:
- комбинированный дефицит — изменения затрагивают несколько звеньев иммунной защиты;
- Т-клеточный дефицит;
- недостаточность антител — преимущественно В-клеточный дефицит;
- дефект естественных киллеров;
- недостаточность фагоцитоза — дефицит макрофагов и гранулоцитов;
- дефицит системы комплемента;
- дефицит системы интерферонов.
Установить локализацию повреждения иммунной системы, основываясь только на симптомах, без лабораторного исследования иммунного статуса, практически невозможно: сходная клиническая картина может наблюдаться при разных типах вторичного дефицита. Например, склонность к вирусным инфекциям может встречаться как при Т-клеточном дефиците, так и при дефиците системы интерферонов.
Осложнения вторичного иммунодефицита
Вторичный иммунодефицит, развивающийся на фоне инфекции и/или воспаления, становится причиной тяжёлых жизнеугрожающих состояний. Без своевременной коррекции иммунитета патологический круг замыкается: течение основной болезни ухудшается.
Наиболее частыми осложнениями вторичного иммунодефицита являются тяжёлые инфекционные заболевания: пневмония, сепсис, абсцесс и флегмона. Их основные проявления: высокая температура и признаки воспаления. При пневмонии наблюдается одышка, кашель и боль в грудной клетке. Сепсис является жизнеугрожающим состоянием, он развивается при попадании в кровь инфекции, сопровождается системной воспалительной реакцией и полиорганной недостаточностью. При абсцессах и флегмоне в организме присутствует очаг гнойного воспаления с выраженной болью, отёком и гиперемией (покраснением).
Прогноз и возможные осложнения следует определять индивидуально, исходя из течения и тяжести основного заболевания, на фоне которого возник вторичный иммунодефицит [2] .
Диагностика вторичного иммунодефицита
Диагноз «вторичный иммунодефицит» ставится на основании истории болезни, физикального обследования и оценки статуса иммунной системы.
Чтобы назначить эффективных мер по коррекции иммунитета, важно выявить факторы, которые поспособствовали развитию иммунодефицита. Поэтому на консультацию к врачу-иммунологу стоит принести все имеющиеся обследования, а врач будет очень подробно расспрашивать о перенесённых заболеваниях, проведённом лечении, операциях и образе жизни пациента.
Как распознать вторичный иммунодефицит
При подозрении на вторичный иммунодефицит врач назначает анализ крови и иммунограмму — иммунологические тесты, которые оценивают компоненты иммунной системы с точки зрения количества и качества.
Схема обследования различных звеньев иммунной системы (иммунограмма):
- лейкоцитарная формула (высокий или низкий уровень нейтрофилов, моноцитов и лимфоцитов);
- реакция бласттрансформации лимфоцитов (РБТЛ) — исследование субпопуляций и функциональной активности Т- и В-лимфоцитов (повышение или понижение СД4-, СД8-, СД16-, СД95-клеток);
- оценка неспецифической защиты — фагоцитоза и комплемента (снижение бактерицидной активности макрофагов, гранулоцитов, фагоцитарного числа, индекса завершённости фагоцитоза и содержания комплемента);
- показатели работы интерферонового звена (снижение уровня α- и γ-интерферона);
- реже исследуют продукцию цитокинов (фактор некроза опухоли альфа, интерлейкин-1, -2, -4 и др.) и более углубленно изучают функциональную активность отдельных клеточных субпопуляций [1][9][13] .
На вторичный иммунодефицит могут указывать как пониженные, так и повышенные показатели иммунограммы.
Так как иммунная система работает по системе модулей, нарушение иммунитета на ранних этапах может сопровождаться, например, повышенными показателями Т-звена или дефицитом маркеров интерферонового статуса. Такая картина наблюдается в начале хронического течения герпетических инфекций. На более поздних этапах вторичного иммунодефицита снижаются показатели сразу двух модулей: такое часто бывает в иммунограммах пациентов с распространёнными онкозаболеваниями [1] .
При подозрении на дисбаланс ключевых нутриентов (витаминов, микроэлементов и т. д.) врач-иммунолог может назначить исследования:
- белковых фракций (альбумин, глобулин);
- показателей углеводного и жирового обмена (глюкоза, инсулин, омега 3- и 6-жирные кислоты);
- витаминов (Д, С, Е) и минералов (цинк, медь, магний, железо, кремний). Дефицит этих витаминов и микроэлементов часто выявляется у людей с вторичным иммунодефицитом [5] .
В своём заключении врач-иммунолог может указать «вторичный иммунодефицит» как основной или сопутствующий диагноз. Всё зависит от клинической картины.
Лечение вторичного иммунодефицита
Лечение пациента с вторичным иммунодефицитом проводится совместно с врачом, который курирует пациента по поводу основного заболевания. Задача врача-иммунолога заключается в подборе иммунокорригирующей терапии.
«Коррекция иммунитета» в данном случае подразумевает восстановление ослабленной иммунной защиты, исправление дисбаланса её компонентов и иммунных реакций, ослабление патологических иммунных процессов и подавление аутоиммунных реакций.
Лечение вторичного иммунодефицита начинают с определения и устранения его причины. Например, при нарушении иммунитета, вызванном инфекционно-воспалительным процессом, устраняются очаги хронического воспаления.
Если вторичный иммунодефицит возник в результате витаминно-минеральной недостаточности, то назначаются комплексы, содержащие дефицитные компоненты. Например, при истощении лимфоузлов и старении вилочковой железы назначают витамины В6. При обострении или начале аутоиммунных и лимфопролиферативных заболеваний показаны витамины Е.
Важными минералами для иммунной системы являются цинк, йод, литий, медь, кобальт, хром, молибден, селен, марганец и железо. Эти микроэлементы помогают активировать ферменты, которые участвуют в иммунных реакциях. К примеру, цинк предотвращает гибель клеток иммунной системы.
Заместительное лечение вторичного иммунодефицита
Заместительная терапия помогает предотвратить инфекции. Для этого применяют:
- внутривенное введение иммуноглобулина (ВВИГ) — эффективный метод при большинстве форм недостаточности антител;
- подкожное введение иммуноглобулина (ПКИГ) — вызывает меньше системных побочных эффектов, иногда назначают вместо ВВИГ;
- трансплантация кроветворных стволовых клеток, полученных из костного мозга, пуповинной крови или стволовых клеток периферической крови взрослого [16] .
Иммунотропное лечение вторичного иммунодефицита
Иногда иммунная система не справляется с патологическим процессом из-за дефицита каких-либо факторов защиты (клеток и цитокинов). В таких случаях врач-иммунолог назначает иммуностимулирующие препараты. Они активизируют работу иммунитета и ускоряют выздоровление [2] .
При остром инфекционном воспалении иммуностимуляторы позволяют:
- уменьшить глубину повреждений в воспалённых тканях;
- сократить сроки лечения и выздоровления;
- снизить риск смертельных осложнений в тяжёлых случаях;
- предотвратить хронизацию заболевания и формирование устойчивых штаммов возбудителей инфекций.
При хроническом инфекционном воспалении иммуномодуляторы:
- значительно ослабляют симптомы болезни или способствуют полному выздоровлению;
- существенно увеличивают срок ремиссии между обострениями инфекции.
На степень эффективности иммунокоррекции влияет кратность приёма и стадия заболевания. Срок действия иммуномодуляторов зависит от характера препарата, показателей иммунного статуса и вида заболевания, вызвавшего вторичный иммунодефицит.
Устранение дефицита одного звена иммунитета может привести к компенсации другого звена, так как иммунная система работает по принципу взаимосвязанных модулей.
Может быть назначен как один иммуномодулятор, так и несколько, то есть их комбинация. При комбинированной иммунокоррекцией последовательно или одновременно принимают несколько модуляторов, обладающих разными механизмами действия. Таких иммуномодулирующих препаратов сейчас довольно много.
Показаниями для комбинированной иммунотерапии являются:
- хронизация основного заболевания (когда болезнь длится больше трёх месяцев);
- частые рецидивы (более четырёх раз в год);
- наличие осложнений основной болезни;
- выраженный синдром интоксикации;
- нарушенный обмен веществ;
- безуспешная иммунокоррекция одним препаратом в течение месяца;
- поражение нескольких звеньев иммунитета (фагоцитоза, Т- и В-звеньев);
- необходимость в разнонаправленном воздействии на звенья иммунитета — стимуляция одного звена и сдерживание другого.
ВАЖНО: Самостоятельно назначать себе иммунокорректоры нельзя, так как их бесконтрольное применение может спровоцировать развитие вторичного иммунодефицита.
Прогноз. Профилактика
При вторичном иммунодефиците работа иммунной системы нарушена слабее, чем при первичном. В большинстве случаев выявляется несколько факторов, подавляющих иммунный ответ.
Прогноз определяется тяжестью основного заболевания. Например, если иммунодефицит возник из-за нехватки витаминов или нарушения режима труда и отдыха, он намного легче компенсируется, чем иммунодефицит, спровоцированный опухолевым процессом, сахарным диабетом или ВИЧ-инфекцией.
У детского организма отдельные звенья иммунной системы ещё незрелы: Т-лимфоциты только начинают «знакомиться» с различными инфекциями, поэтому ребёнок часто болеет ОРВИ. Со временем нарабатываются «клетки памяти». По мере взросления формируется широкий «репертуар» Т-лимфоцитов, способных распознавать и быстро запустить иммунный ответ, в связи с чем заболеваемость снижается.
С возрастом иммунная система стареет: в ответ на новые антигены участвует меньше Т-клеток, ухудшается кооперация между клетками иммунной системы, фагоциты хуже поглощают вирусы и мёртвые клетки. Поэтому многие инфекционно-воспалительные заболевания у пожилых людей протекают значительно тяжелее и чаще дают осложнения.
Первичная профилактика вторичного иммунодефицита заключается в ведении здорового образа жизни, сбалансированном питании, отказе от курения. Всё это позволяет предупредить развитие различных заболеваний.
Вторичная профилактика направлена на своевременное лечение инфекционных и общесоматических заболеваний.
Людям с вторичным иммунодефицитом нужны «особые условия», которые не позволят усугубить нарушение иммунитета. Пациентам следует:
- наблюдаться у врача-иммунолога, при необходимости — пройти дообследование, включающее иммунограмму, и пройти курсы иммунокоррекции по её результатам [1] ;
- снизить содержание патогенной и условно-патогенной флоры: не находиться в больших коллективах, плохо вентилируемых помещениях, своевременно проходить вакцинацию, очищать воздуха и воду;
- придерживаться здорового образа жизни;
- принимать профилактические курсы витаминно-минеральных комплексов, индивидуально подобранных врачом [2] .
Вакцинотерапия
Вакцинация проводится в соответствии с национальным календарем прививок. Перед введением вакцины нужно скомпенсировать иммунодефицит: пропить курс витаминов, минералов и иммуномодуляторов по назначению врача. Это позволит сформировать иммунный ответ на прививку и снизить риск осложнений.
Источник