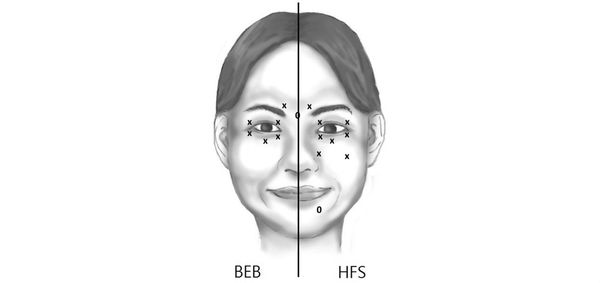
- Синдром Брейгеля
- Клиника и течение
- Диагностика
- Лечение
- Случай из практики
- Гемифациальный спазм (лицевой гемиспазм) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы гемифациального спазма
- Патогенез гемифациального спазма
- Классификация и стадии развития гемифациального спазма
- Осложнения гемифациального спазма
- Диагностика гемифациального спазма
- Лечение гемифациального спазма
- Прогноз. Профилактика
Синдром Брейгеля
Ксения Скрыпник рассказывает о лицевой дистонии с картины фламандского художника
Синдром Брейгеля (краниальная дистония, лицевой параспазм, синдром Мейжа) впервые был описан американским неврологом Горацио Вудом в 1887 году. Изучая различные нервные заболевания, он впервые обратил внимание на блефароспазм и оромандибулярную дистонию и описал их симптомы в своей работе «Нервные заболевания и их диагностика». Французский врач Генри Мейж (с именем которого связано одно из названий синдрома) в 1910 году обследовал 10 пациентов, страдающих этим заболеванием, и точно описал возникшие у них симптомы. Наконец, британский врач Чарльз Девид Марсден отметил, что выражения лиц больных, страдающих лицевым параспазмом, напоминают гримасу героя картины «Зевающий» фламандского живописца Питера Брейгеля-Старшего, творившего в 16 веке. По имени живописца синдром и получил свое название [1]
Дистонией называют синдром, характеризующийся постоянными или периодическими сокращениями мышц [2]. Чаще всего такие сокращения возникают спонтанно и могут иметь повторяющийся характер. Генерализованные дистонии (распространяющиеся на различные группы мышц) встречаются с частотой 3 на 100 000 человек, а фокальные формы, затрагивающие только одну часть тела, – 30 на 100 000 [3].
Клиника и течение
Впервые синдром Брейгеля проявляется в 50–60 лет. Женщины страдают этим синдромом в три раза чаще, чем мужчины. Обычно дебют заболевания сопровождается гиперкинезом круговой мышцы глаза (блефароспазмом) с последующей оромандибулярной дистонией – гиперкинезом мышц лица, челюстей, глотки и языка.
Этиология синдрома Брейгеля в настоящий момент неизвестна. Синдром редко возникает у детей, поражая в основном пожилых людей. Возможно, что появление дистонии связано с нарушением баланса основных нейромедиаторов в головном мозге и нарушениями в системе передачи сигналов. Скорее всего, этот дисбаланс обусловлен генетически.
Проявляется лицевой гиперкинез спонтанно – возникают сначала частые моргания, постепенно смыкание век становится всё более длительным. Блефароспазм обычно симметричен – затрагивает сразу оба глаза, но бывают случаи, когда поражается только одна половина лица. Блефароспазм сопровождается покраснением лица, учащением дыхания (диспноэ), корригирующими жестами, возникающими при попытке больного бороться с возникшим симптомом. У одних пациентов отмечается постоянное слезотечение, а другие, наоборот, страдают от повышенной сухости глаз.
Существует ряд парадоксальных кинезий – двигательных активностей, приводящих к снижению проявлений симптомов лицевого параспазма. К ним относятся сосание леденцов, курение. Подавляющее действие оказывают также прием алкоголя, темнота, закрывание одного или обоих глаз.
Обычно пациентам удается обнаружить положение глаз, при котором они ощущают облегчение – симптомы блефароспазма практически пропадают при полуопущенных веках или отведении глазных яблок в крайние положения.
Многие больные, страдающие синдромом Брейгеля(Мейжа), становятся неспособны обслуживать себя самостоятельно из-за возникающей «функциональной слепоты». Возникающий гиперкинез круговых мышц глаза приводит к невозможности нормально видеть, несмотря на то что зрение у таких пациентов не нарушено.
Оромандибулярная дистония – дистония мышц рта – может появиться через несколько лет после манифестации синдрома. Этот промежуток может достигать 20 лет, и некоторые пациенты не доживают до развития генерализованной формы синдрома Брейгеля.
При оромандибулярной дистонии затрагиваются мышцы нижней челюсти, щек, языка, глотки. В редких случаях спазмом поражаются дыхательные и шейные мышцы. Гиперкинез этих мышц приводит к появлению спонтанных гримас, непроизвольным движениям нижней челюсти – открыванию и закрыванию рта, высовыванию языка, кривошеи, которая является последствием спазма шейных мышц.
Прогрессирование заболевания ведет к возникновению нарушений речи – от изменения голоса до полной дизартрии. Также затруднен прием пищи. В большинстве случаев при синдроме Брейгеля оромандибулярная дистония возникает совместно с блефароспазмом. Однако, как указывалось выше, эти гиперкинезы лица могут являться симптомами и иных заболеваний в области неврологии (например, эссенциального тремора), что существенно затрудняет диагностику. Постановка диагноза должна осуществляться с учетом всех симптомов заболевания.
Гораздо реже встречается так называемый «нижний синдром Брейгеля». В этом случае у пациентов развивается дистония мышц нижней части лица, а блефароспазм не возникает вовсе.
В 30–80% случаев у пациентов, страдающих синдромом Брейгеля, развиваются дистонии, затрагивающие другие части тела. Наиболее часто встречается писчий спазм – тоническое напряжение мышц верхних конечностей, дистония глотки и гортани.
Важно, что возникновение и прогрессирование синдрома Брейгеля и сопутствующих симптомов нередко ведет к развитию тревожных состояний и депрессивных расстройств – они встречаются примерно у 20% больных. Возникшие дистонии медленно прогрессируют в течение нескольких лет, после чего состояние пациента стабилизируется. Ремиссии редки и кратковременны.
Диагностика
Несмотря на то, что дистонические расстройства, к которым относится синдром Брейгеля, являются одними из самых распространенных среди нарушений работы двигательной системы, диагноз «дистония» ставится не так уж часто. Это связано с тем, что не существует четких диагностических критериев дистоний. В 2006 году американские неврологи опубликовали ряд характеристик, позволяющих поставить правильный диагноз и не допустить гиподиагностики [4].
- Сокращения одной и той же группы мышц носят повторяющийся характер, а скорость сокращений остается постоянной.
- Гиперкинез стабильно затрагивает одну и более частей тела. При прогрессировании заболевания вовлекаются новые части тела или появляются новые движения.
- Изменение позы пациента может как усилить, так и ослабить гиперкинез.
- Стресс и усталость усиливают проявления дистонии, а отдых и сон – снижают их.
- На фоне гиперкинеза у пациента возникают корригирующие жесты, с помощью которых больной пытается контролировать дистонические явления.
Также в 2006 году в сборнике официальных рекомендаций Европейской федерации неврологических обществ (European Federation of Neurological Societies, EFNS) была опубликована классификация дистоний [5], использование которой, помогает специалистам правильно диагностировать заболевание, отличив его от иных неврологических двигательных расстройств, например тремора или хореи.
Лечение
Для снятия симптомов синдрома Брейгеля применяют нейролептики, холинолитики центрального действия, кроме того, иногда эффективны ГАМК-ергические препараты, изредка препараты L-ДОПЫ, агонисты дофаминовых рецепторов, бета-адреноблокаторы, бензодиазепиновые препараты, карбонат лития. Однако в целом медикаментозное лечение малоэффективно. В последние годы спазмы лицевых мышц лечат ботулотоксином.
Токсин, выделенный из бактерии Clostridium botulinum, блокирует выделение ацетилхолина, воздействуя на холинэргические окончания.
В клинической практике применяется ботулотоксин серотипа А, который приводит к разрушению белка SNAP25, участвующего в формировании синапса и нейро-мышечной передаче сигнала. Препарат ботулотоксина вводится местно, в целевые мышцы, вызывая исчезновение дистонии. На территории РФ зарегистрированы и используются следующие препараты: «Диспорт», «Ксеомин», «Ботокс». Действие препарата обратимо, поэтому инъекции необходимо повторять регулярно – примерно каждые 6–8 месяцев. Известны случаи длительного лечения, когда ботулотоксин вводился пациентам регулярно на протяжении 15–20 лет без каких-либо побочных эффектов.
Хирургическое лечение лицевого параспазма используется довольно редко, хотя оно может облегчить страдания пациентов, помогая избавиться от кривошеи и других дистоний [3]. Хирургическое лечение проводится на мышечном (миотомии) или невральном уровнях (например, пересекают веточку VII нерва к круговой мышце глаза).
Широкое распространение получил метод, называемый «стимуляция глубинных структур головного мозга» (Deep Brain Stimulation, DBS). Ее назначают в том случае, если лекарственная терапия, в том числе и ботулотоксин, не привела к улучшению состояния пациента.
Суть метода DBS состоит в том, что в определенный регион головного мозга пациента вживляются электроды. Специальный стимулятор передает импульсы заданной частоты и амплитуды, оказывая постоянное воздействие на нейрональные структуры головного мозга.
При синдроме Брейгеля стимуляции подвергается внутренняя часть бледного шара. Авторы одного из недавних исследований, изучавшие отдаленные эффекты глубинной стимуляции, отмечают, что эффект от ее проведения сохранялся у пациентов минимум в течение шести лет [6].
Применение DBS-терапии не исключает возникновения побочных эффектов. Имплантация электродов сопряжена с риском развития инфекции, их внедрение может вызвать кровотечение.
Реакция каждого пациента на передаваемые импульсы индивидуальна, в серьезных случаях могут появиться нарушения двигательной активности. Некоторые больные жалуются на депрессию или резкую смену настроения. Благодаря тому, что интенсивность импульсов можно регулировать, в большинстве случаев побочные эффекты можно минимизировать. Стимуляция глубинных структур головного мозга более эффективна для устранения симптомов оромандибулярной дистонии, чем при корректировке блефароспазма [6].
Немаловажным является проведение физиотерапии, способствующей лучшей реабилитации пациента, а также оказание больному психологической поддержки.
Случай из практики
15-летний мальчик жаловался на невозможность закрыть рот, напряженность мышц лица, частые непроизвольные моргания. В течение нескольких лет его беспокоили непроизвольные движения нижней части лица. Никакого лечения мальчик не получал и в целом ощущал себя здоровым.
Основываясь на истории болезни и симптомах, у пациента был диагностирован синдром Брейгеля. Других неврологических отклонений обнаружено не было.
Мальчику назначили «Ботокс», который вводили подкожно в мышцы лба, правую и левую глазные орбитальные мышцы, околоротовые мышцы, включая подбородочную.
Существенные улучшения наступили в течение недели, а терапевтический эффект инъекций сохранялся на протяжении восьми месяцев, после чего ботулотоксин был введен повторно [7].
1.Marsden C.D. Blepharospasm-oromandibular dystonia syndrome (Brueghel’s syndrome). A variant of adult-onset torsion dystonia? J Neurol Neurosurg Psychiatry. 1976. 39 (12): 1204-1209.
2.Fahn S., Bressman S.B., Marsden C.D. Classification of dystonia. Adv Neurol. 1998. 78:.1-10.
3.Тюрников В.М., Маркова Е.Д., Добжанский Н.В. Хирургическое лечение краниальной и цервикальной дистонии. Атмосфера. Нервные болезни. 2007; 3: 28-32.
4.Geyer L.H., Bressman S.B. The diagnosis of dystonia. Lancet Neurol. 2006; 5: 780–790.
5.Albanese A. (2006) Update on dystonia. Teaching course 1.2. 10th Congress of the European Federation of Neurological Societies (Glasgow Sept 2–5, 2006), pp. 1–17.
6. Reese R., et al. Long-term clinical outcome in Meige syndrome treated with internal pallidum deep brain stimulation. Mov Disord. 2011; 4: 691-8.
7.Sabesan T. Meige syndrome: a rare form of cranial dystonia that was treated successfully with botulinum toxin. Br J Oral Maxillofac Surg. 2008; 46(7): 588-90.8.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Источник
Гемифациальный спазм (лицевой гемиспазм) — симптомы и лечение
Что такое гемифациальный спазм (лицевой гемиспазм)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кошкарёва Максима Александровича, невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
Гемифациальный спазм (hemifacial spasm: hemi — половина, facial — лицевой, spasm — спазм) — заболевание, проявляющееся неконтролируемыми подёргиваниями мышц одной половины лица. При этом сокращения мышц не распространяются за пределы зоны, которую иннервирует ( осуществляет связь с центральной нервной системой) лицевой нерв [1] . Код по МКБ-10: G51.3. Синонимы — лицевой гемиспазм, болезнь Бриссо.
Распространённость гемифациального спазма (ГФС) в США составляет 7,4 на 100 000 мужчин и 14,5 на 100 000 женщин, дебют обычно наступает в возрасте 40-50 лет [2] . Лица монголоидной расы чаще болеют по сравнению с европеоидами [3] . Это может быть связано с особенностями в строении черепа, а именно — с размерами задней черепной ямки [4] .
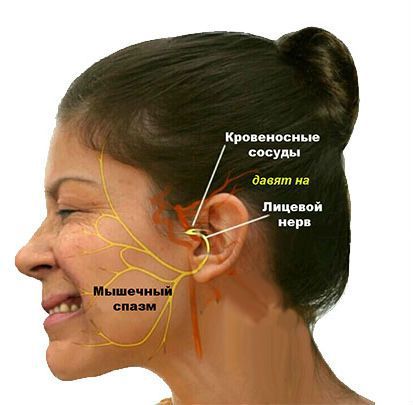
В 1875 году доктор Фридрих Шульце впервые описал клинику гемифациального спазма у пациента с аневризмой левой позвоночной артерии [5] . Более подробно клиническую картину ГФС описал в 1894 году французский невролог Эдуард Бриссо [6] . Изучением этого заболевания занимались такие известные неврологи, как Жозеф Бабинский (1905 год), Роберт Вартенберг (1952 год), С.Н.Давиденков (1956 год) и др. Американский нейрохирург Питер Джаннетта в своих работах в 60-70-х годах XX века доказал роль нейроваскулярного, или вазоневрального, конфликта при гемифациальном спазме. Нейроваскулярный конфликт характеризуется сдавлением черепного нерва сосудом [7] [8] .
Чаще всего встречается первичный гемифациальный спазм. Он возникает, когда корешок лицевого нерва в зоне выхода из ствола головного мозга сдавливается артериальным сосудом (передней или задней нижними мозжечковыми артериями, позвоночной или базилярной артериями, добавочной артерией). Компрессия (сдавление) нерва происходит из-за примыкания сосуда к нерву в связи с их близким расположением друг к другу.
К вторичному гемифациальному спазму могут приводить патологические процессы в области ядра и начальной части корешка лицевого нерва:
- острое нарушение мозгового кровообращения в вертебрально-базиллярном бассейне;
- демиелинизирующие (разрушающие миелиновую оболочку нервных волокон) и инфекционные заболевания головного мозга (например рассеянный склероз, менингоэнцефалит);
- опухоли области моста;
- базальный арахноидит ( поражение паутинной оболочки основания мозга) ;
- аневризма или артериовенозная мальформация мостомозжечкового угла;
- переломы основания черепа и др.
При некоторых заболеваниях гемифациальный спазм может предшествовать развитию невропатии лицевого нерва.
Известны и факторы риска, способные инициировать начало заболевания, это атеросклероз и артериальная гипертензия, приводящие к деформации и патологической извитости сосудов. Крайне редко выявляется конфликт лицевого нерва с венозным сосудом (когда к лицевому нерву плотно примыкает вена) [1] [9] [10] [11] [12] .
Симптомы гемифациального спазма
Гемифациальный спазм характеризуется повторяемостью клинических проявлений, носит пароксизмальный, т. е. приступообразный характер и проявляется одиночными или серийными, короткими, частыми мышечными подёргиваниями, наиболее выраженными в круговой мышце глаз. Многократно повторяясь, эти подёргивания переходят в тонический спазм (длительное напряжение) мимических мышц поражённой половины лица продолжительностью до нескольких секунд-минут. При этом отмечется зажмуривание (прищуривание) глаза (т. е. пациент не может видеть этим глазом), подтягивание угла рта вверх, сокращение мышц подбородка и подкожной мышцы шеи.
Болевой синдром не характерен. Могут быть синкинезии (содружественные подёргивания) на другой стороне лица. Между пароксизмами лицевых гиперкинезов (избыточных непроизвольных движений) отмечаются признаки гипертонуса вовлечённых мимических мышц: сужение глазной щели; углублённая, чётче контурирующая носогубная складка; приподнятый угол рта и крыло носа, обеднение мимики. В то же время при исследовании произвольной сократительной активности мимических мышц имеются субклинические признаки недостаточности ипсилатерального (на стороне поражения) лицевого нерва: симптом «ресниц» (когда при зажмуривании глаз на стороне поражения ресницы не погружаются в глазную щель и полностью видны), слабое оттягивание угла рта при оскале.
Периоды, свободные от гиперкинеза, обычно продолжаются не более нескольких минут, при этом нет пареза (ослабления) мышц, нарушения их электровозбудимости, боли. Пациентам не удаётся волевым усилием сдерживать подёргивания мышц лица. Для гемифациального спазма не характерны парадоксальные кинезии (нетипичные движения, которые были недоступны больному и вдруг совершаются свободно и быстро ), нет движений, способных прервать или предотвратить гиперкинез. Этим гемифациальный спазм отличается от другого расстройства двигательной активности — дистонии, которая характеризуется длительными или часто повторяющимися мышечными сокращениями. Лишь иногда приступ можно прервать при надавливании на надбровную дугу или другую часть лица.
Гемифациальный спазм усиливается при эмоциональном напряжении, провоцируется разговором, улыбкой, приёмом пищи, зажмуриванием и другими произвольными движениями мимических мышц. Гиперкинезы чаще начинаются с круговой мышцы глаза, особенно в области нижнего века (ощущения напряжения, подёргивания). В течение последующих нескольких месяцев или лет (обычно 1-3 года) вовлекаются другие мышцы, иннервируемые лицевым нервом. В дальнейшем может быть определённая стабилизация гиперкинетического синдрома, что зависит от степени сдавления лицевого нерва. Болезнь прогрессирует годами [1] [13] [14] [15] .
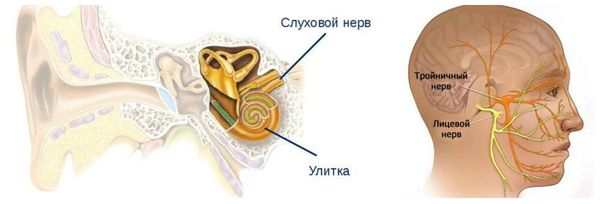
В литературе описаны случаи вовлечения других черепных нервов: слухового или тройничного.
Симптомы при вовлечении слухового нерва:
- аномалия акустического рефлекса среднего уха, определяемая при специальных пробах со звуковыми стимулами (выявляется у 50 % пациентов с ГФС);
- снижение слуха (у 15 % людей с ГФС);
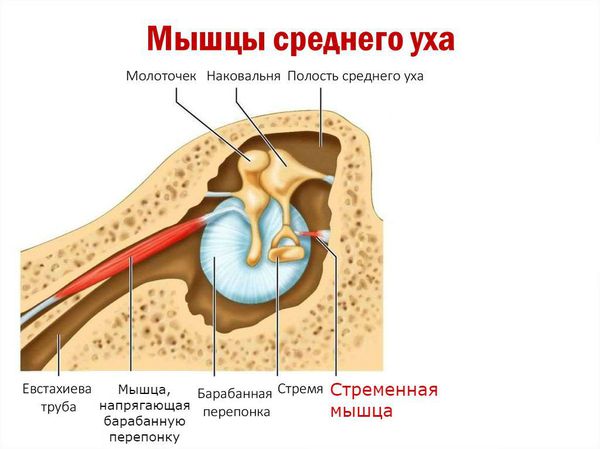
- реже отмечается чувство шума и щелчков из-за вовлечения стременной мышцы (m.stapedius) [13][16][17] .
Симптомы при вовлечении тройничного нерва:
- Клиника невралгии в виде мучительных приступообразных болей в той же половине лица — 5 % пациентов с гемифациальным спазмом [18] .
Также известны случаи сочетания гемифациального спазма с блефароспазмом [19] .
Патогенез гемифациального спазма
Механизм развития заболевания зависит от причины возникновения гемифациального спазма . В основе — компрессия или раздражение структур ядра или проксимальной части лицевого нерва сосудом, другим внешним фактором или внутренним процессом. Т. е. причиной является механическое воздействие пульсирующего сосуда или иного патологического процесса на структуры нерва.
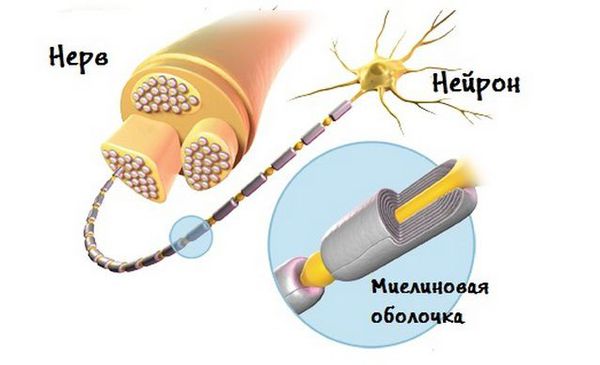
В результате компрессии или демиелинизации нерва (разрушения миелиновой оболочки) формируются «ложные» синапсы (места контакта между двумя нейронами), в которых запускается эктопическая (неправильная) активность. В дальнейшем распространяются патологические импульсы и развивается спазм мышц лица в зоне иннервации лицевого нерва [7] [20] .
Классификация и стадии развития гемифациального спазма
Если установлена причина, выделяют первичный и вторичный гемифациальный спазм. Течение заболевания может быть типичным и атипичным. Типичный ГФС начинается с редких сокращений мышц век одного глаза, затем, медленно (годами) прогрессируя, спазмы распространяются на всю половину лица. При атипичном течении заболевание начинается с сокращений мышц щеки, затем также медленно спазмы распространяются на окологлазную область. Типичный гемифациальный спазм наблюдается при сдавлении восходящей области лицевого и преддверно-улиткового нервов, а атипичный — при сдавлении нисходящей области этих нервов [21] [22] . Т. е. в зависимости от области компрессии нервов клиническая картина отличается.
Принято выделять клинические формы гемифациального спазма:
- Классическая, когда гиперкинез развивается одновременно в большинстве мышц одной половины лица.
- Локальная, когда гиперкинезы отмечаются в некоторых мышцах или группе мышц одной половины лица. Как правило, гемифациальный спазм дебютирует с локальной формы, со временем переходя в классическую. Чаще локальная форма проявляется в круговой мышце глаза, вплоть до пароксизмов его зажмуривания.
- Двусторонняя, когда гиперкинезы несинхронно чередуются на правой и левой сторонах лица, часто с длительным интервалом между сторонами. Именно чередованием эта форма и отличается от лицевого параспазма, при котором гиперкинезы развиваются одновременно с двух сторон.
- Гемифациальный спазм с постневритической контрактурой лицевых мышц вне приступа. Постневритическая контрактура — это патологическое состояние мышцы, которое развивается в процессе длительного отсутствия нормальной нервной импульсации и проявляется в уплотнении и ограничении объёма движения. Может возникнуть у пациентов, перенёсших невропатию лицевого нерва с неполным восстановлением прозопареза (пареза мимической мускулатуры) [1][15] .
Возникновение той или иной клинической формы ГФС зависит от уровня и степени компрессии, у каждого пациента клиника индивидуальная.
Осложнения гемифациального спазма
Гемифациальный спазм прогрессирует годами, поэтому на его фоне может развиться умеренный ипсилатеральный прозопарез [23] , т. е. слабость мимических мышц на стороне заболевания, при этом чаще в прозопарез вовлекаются мышцы лица (77 %), реже — мышцы век (47 %) [24] .
Гемифациальный спазм не является жизнеугрожающим заболеванием, но значительно ухудшает качество жизни пациентов, влияя на их профессиональную и социальную активность, приводя к психологическому дискомфорту, тревоге и депрессии. В 60 % случаев гемифациального спазма отмечено ухудшение зрения, развивающееся при вовлечении периорбитальных мышц, а в 36 % лицевой гемиспазм значимо препятствует трудовой деятельности [7] . В случаях ограничения трудоспособности пациенты могут проходить медико-социальную экспертизу для рассмотрения вопроса о присвоении группы инвалидности.
Г емифациальный спазм сохраняется и при засыпании, что способствует развитию диссомний (нарушения засыпания, сна и пробуждения) [7] . А диссомнии, в свою очередь, являются фактором риска развития когнитивных нарушений, иммунных, эндокринных и психопатологических расстройств, хронического болевого синдрома и др.
Диагностика гемифациального спазма
Алгоритм диагностики гемифациального спазма состоит из нескольких этапов.
Клиническая оценка — выявление синдрома гемифациального спазма и оценка его клинических характеристик. Проводится неврологом во время осмотра.
Документирование клинических проявлений — видео- и фоторегистрация. Существуют шкалы оценки гемифациального спазма (опросник качества жизни SF-36, специальные шкалы HFS-7, HFS-8) и протоколы видеорегистрации [7] [25] [26] . Они позволяют проанализировать состояние пациента и оценить эффективность лечения.
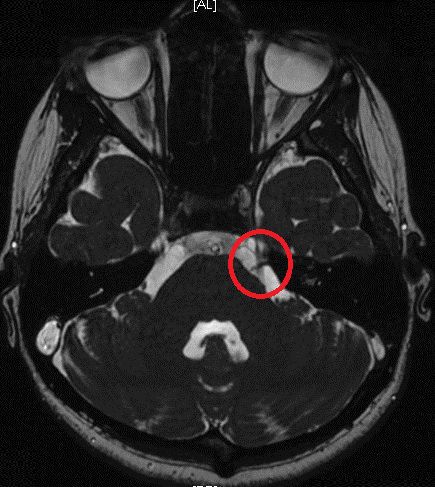
Инструментальное исследование — применение методов нейровизуальной (структурной) диагностики для уточнения варианта гемифациального спазма (первичный или вторичный). Выполняются КТ головного мозга, высокопольное (с магнитным полем 1,0-1,5 Тесла) или сверхвысокопольное (с магнитным полем 3,0 Тесла и выше) МРТ головного мозга, дающие более детализованные и высокоточные изображения. Дополнительно при МРТ могут применяться специальные режимы (FIESTA, 3D-T2-FSE, STIR), позволяющие уточнить наличие нейроваскулярного конфликта. При наличии или подозрении на сосудистую патологию проводят КТ-ангиографию, МР-ангиографию.
Иногда проводят электромиографию (ЭМГ). ЭМГ может подтвердить функциональные нарушения у пациентов с гемифациальным спазмом , который имеет патогномоничные ( характерные для данного заболевания) электромиографические паттерны. При обследовании наблюдают изолированные залпы повторяющихся разрядов высокой частоты. Часто наблюдается затухание потенциала действия двигательной единицы во время залпа разрядов. При электрической стимуляции одной из ветвей лицевого нерва сокращаются мышцы лица, иннервируемые другими ветвями лицевого нерва. Этот феномен используется не только для диагностики гемифациального спазма, но и для интраоперационного мониторинга при выполнении микроваскулярной декомпрессии [7] [27] .
Дифференциальный диагноз гемифациального спазма проводят с блефароспазмом, тикозными гиперкинезами, фокальными лицевыми кортикальными судорожным приступами, посттравматической аберрантной регенерацией волокон лицевого нерва, поздней дискинезией вследствие приёма нейролептиков, синдромом Мейжа [7] [25] [28] . Эти заболевания схожи наличием гиперкинезов области лица, отличаются особенностями клинической картины, анамнеза и течения заболевания. Дифференциальную диагностику проводит врач-невролог после клинического и инструментального обследования.
Лечение гемифациального спазма
Основная цель лечения гемифациального спазма — достичь устойчивой ремиссии, чтобы пациент при этом не потерял трудоспособность и социальную активность [25] .
Для лечения гемифациального спазма применяются следующие медикаментозные средства: клоназепам, леветирацам, карбамазепин, баклофен, габапентин [7] . Они относятся к противосудорожным средствам и миорелаксантам, влияющим на мышечный тонус и способность проведения нервных импульсов. Однако их эффективность достоверно не доказана. К тому же пациенты вынуждены принимать препараты длительное время в достаточно высоких дозах, что неизбежно ведёт к побочным явлениям, таким как заторможенность, сонливость, вялость, головокружения, мышечная слабость, диспепсические расстройства, колебания артериального давления, нарушения ритма и проводимости сердца и многие другие, что влияет на качество жизни.
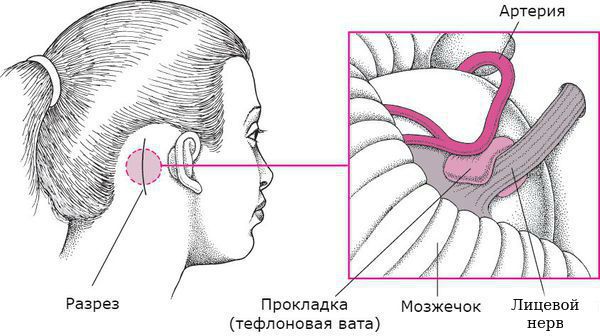
При первичном гемифациальном спазме возможно нейрохирургическое вмешательство (микроваскулярная декомпрессия лицевого нерва), показавшее свою эффективность в 86-93 % случаев оперативного лечения. Её разработал и впервые провёл в феврале 1966 года американский нейрохирург Питер Джаннетта [7] . Сначала врач делает разрез в заушной области на поражённой стороне, затем выпиливает небольшой костный участок. Сместив полушарие мозжечка, врач определяет зону компрессии и устраняет её: деликатно отделяет сосуд от нерва и между ними укладывает специальный биологически инертный материал — тефлоновую вату. Костный дефект замещается костным фрагментом или специальной пластиной, которая крепко фиксируется.
При вторичных гемифациальных спазмах эффективным будет устранение причины (удаление опухоли, выключение из кровотока аневризмы, лечение основного заболевания и т. д.).
При наличии противопоказаний к оперативному лечению, при вторичном гемифациальном спазме , когда хирургическое лечение не показано (инсульт, рассеянный склероз и др.), отказе от операции и у пожилых людей наиболее оптимальным методом лечения сейчас считают инъекции ботулинического токсина типа А (БТА) [1] [7] . По рекомендации Европейской федерации неврологических обществ (European Federation of Neurological Societies, EFNS, 2011) препараты БТА рекомендованы как первая линия лечения при гемифациальном спазме (класс рекомендации С) [28] .
БТА является высокоэффективным методом лечения гемифациального спазма с минимальным риском нежелательных явлений и может рассматриваться как альтернатива хирургическому лечению. Он проверен контролируемыми исследованиями и 35-летней клинической практикой [26] . Тем более известно, что в 20 % случаев хирургического лечения гемифациального спазма развивается рецидив, часты побочные эффекты (нарушения функций черепных нервов, инфекции, ликворея, кровоизлияния), которые переносятся пациентами труднее, чем БТА [7] .
Калифорнийский офтальмолог Алан Скотт впервые использовал БТА в 1977 году для лечения косоглазия. В 1985 году он же первым применил локальные инъекции БТА на человеке для лечения блефароспазма и гемифациального спазма [29] . В 1985 году невролог Митчел Брин опубликовал результаты успешного лечения блефароспазма и гемифациального спазма с применением БТА [30] . С тех пор БТА применяется не только в офтальмологии, но и в лечении заболеваний нервной системы. Официально применение БТА одобрено FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов – США) в 1989 г. Одним из первых показаний для применения БТА стал гемифациальный спазм [31] .
Ботулинический токсин вырабатывается грамположительной бактерией Clostridium botulinum. Это нейротоксин, который блокирует высвобождение ацетилхолина (нейромедиатора, который обеспечивает передачу сигналов между нейронами) из пресинаптического нервного окончания. Таким образом нарушается периферическая холинергическая ( возбуждаемая ацетилхолином ) передача в нервно-мышечном синапсе. Это уменьшает сокращение мышц и приводит к дозозависимому обратимому снижению мышечной силы [25] [26] .
В России разрешены к применению следующие препараты БТА: условно 100-единичные — «Ботокс», «Лантокс», «Ксеомин», «Релатокс», «Ботулакс» (при этом некоторые препараты выпускаются во флаконах по 50 и 200 ед.) и «Диспорт» (во флаконах по 300 и 500 ед.). Препараты имеют сходную эффективность, отличаются особенностями хранения и разведения. Только в инструкции к препарату «Релатокс» (Россия) гемифациальный спазм не включён в показания к применению. Дозировка препарата рассчитывается индивидуально для каждого пациента и в соответствии с инструкцией по медицинскому применению. Научно рассчитан коэффициент пересчёта единиц действия между «Диспортом» и 100-единичными препаратами, он составляет 3:1 и менее — по неврологическим показаниям и 2,5:1 — по эстетическим показаниям [32] . Окончательный расчёт дозы остаётся за врачом. В атласе ботулинотерапии Вольфганга Йоста дозы уже указаны с учётом этого перерасчёта на одну точку введения [33] . При лечении гемифациального спазма средняя доза для «Диспорта» может составлять 120-170 ед. [14] , для «Ксеомина» — 30-50 ед. в зависимости от вовлечённых мышц. Доза введения в одну точку для «Ксеомина» составляет 1,25-5 ед. [33] [34] .
БТА способен устранить гиперкинезы при гемифациальном спазме с сохранением функции мышц, его необходимо назначить сразу, как только поставлен диагноз. Перед проведением ботулинотерапии врач обязательно должен оформить добровольное информированное согласие на проведение инъекций БТА. Инъекционные сессии рекомендуется проводить каждые 3-4 месяца в мышцы-мишени. Допустимо проводить инъекции «по запросу пациента», т. е. раньше или позже рекомендуемых сроков. Это зависит от возобновления симптомов гемифациального спазма . После инъекций рекомендуется в течение 20 минут выполнять активное сокращение инъецированных мышц, а в течение 1 часа пациент должен быть под медицинским наблюдением для контроля за появлением немедленных аллергических реакций [26] . Для уменьшения риска развития внутрикожных гематом на лице, рекомендуется в течение 10-20 минут охлаждать места инъекций.
Уменьшение гиперкинезов после введения ботулотоксина обычно отмечается довольно быстро — уже на 2-5 день, иногда достигая максимального эффекта к концу недели (реже к 10-14 дню). Эффект продолжается до 3-6 месяцев. При регулярных повторных введениях БТА в большинстве случаев положительный эффект закрепляется. Выраженность гиперкинезов при их возобновлении меньше, чем до ботулинотерапии и имеет тенденцию к уменьшению [14] . Для симметрии лица в мышцы контралатеральные (на противоположной стороне) гемифациальному спазму , необходимо выполнить инъекции БТА в 50 % от дозы, введённой в ипсилатеральные (на стороне заболевания) мышцы. Желательно это сделать спустя 2-3 недели, чтобы оценить эффект от введённого БТА и определить мышцы, требующие эстетической коррекции [35] . Снижения чувствительности к БТА обычно не отмечается. На фоне эффекта от терапии есть возможность постепенной отмены ранее получаемых медикаментозных средств [14] [34] .
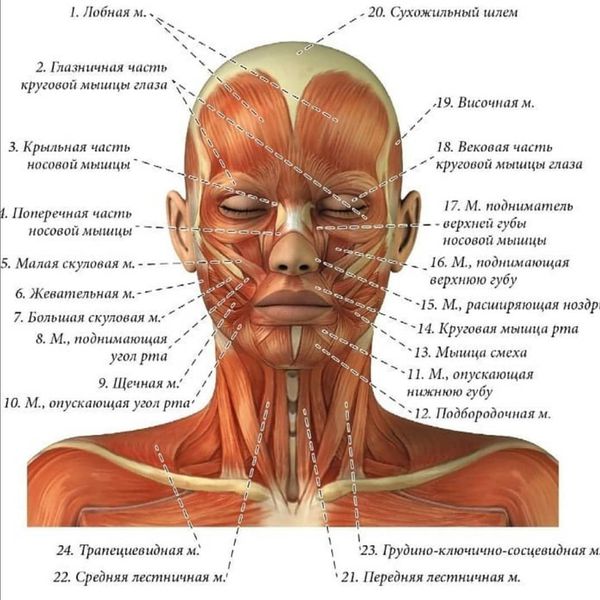
Чаще инъекции выполняют в следующие мышцы: круговая мышца глаза (orbicularis oculi); малая скуловая мышца (zygomaticus major et minor); круговая мышца рта (orbicularis oris); подкожная мышца шеи (platysma); лобная мышца (frontalis); мышца, сморщивающая бровь (corrugator supercilii); мышца, опускающая переносье (procerus); носовая мышца (nasalis); мышца, поднимающая верхнюю губу и крыло носа (levator labii superioris alaeque nasi); мышца, поднимающая верхнюю губу (levator labii superioris); мышца смеха (risorius); мышца, поднимающая угол рта (levator anguli oris). Нельзя вводить препарат в среднюю зону верхнего века — в проекции мышцы, поднимающей верхнее веко, поскольку это может привести к опущению века [26] [28] .
Лечение препаратом должно проводиться специалистами (неврологами, нейрохирургами), имеющими опыт в диагностике и лечении подобных состояний и прошедших подготовку по проведению лечения.
К противопоказаниям применения БТА относятся беременность, повышенная чувствительность к одному из компонентов препарата и острые заболевания [26] . При лечении гемифациального спазма по данным разных авторов с частотой от 2 до 23 % были зарегистрированы временные побочные реакции. По частоте они распределены следующим образом: очень часто — птоз (опущение); часто — слабость мышц лица, диплопия (двоение в глазах), сухость глаз, отёк век, слезоотделение; нечасто — парез (ослабление) мышц лица; редко — офтальмоплегия ( паралич мышц глаза ), заворот века [26] . Они не требуют дополнительных вмешательств, регрессируют самостоятельно в течение нескольких недель [14] [26] [34] . Для снижения рисков побочных явлений важно соблюдать дозу БТА, начинать лечение с минимальных эффективных доз. Препараты, влияющие на нервно-мышечную передачу, такие как антибиотики группы аминогликозидов, в период действия БТА должны применяться с осторожностью [26] .
Для оценки эффективности лечения учёными разработана специальная система по пяти- и шестибальным шкалам. Например, по Винсенту Марнеффе (нейрохирург) [36] «отличным» считается результат с полным исчезновением гиперкинеза, «хорошим» — при исчезновении более чем на 80 %, «удовлетворительным» — при исчезновении от 20 до 80 %, «неудовлетворительным» — если гиперкинезы исчезли менее чем на 20 %. Тецуо Ивакума и соавторы [37] , Питер Джаннетта [21] , Роберт Ожер и соавторы [38] предложили «отличный», «хороший», «удовлетворительный», «неудовлетворительный», «плохой» и «рекуррентный» результаты лечения гемифациального спазма . Нужно стремиться достигать «отличных» и «хороших» результатов лечения [7] .
Лекарственная терапия гемифациального спазма ушла в прошлое. Только при наличии коморбидных расстройств (депрессия) врач может дополнительно к основному лечению назначить антидепрессанты [25] [26] .
Таким образом, применение БТА требует посещения врача 3-4 раза в год без необходимости постоянного приёма других лекарственных препаратов и прохождения других процедур. Также с пациентами необходимо проводить когнитивно-поведенческую терапию для лучшей социальной адаптации [25] [26] .
Прогноз. Профилактика
Гемифациальный спазм — хроническое заболевание. Возможно наступление спонтанной ремиссии, однако это происходит менее чем в 10 % случаев [13] . При правильном лечении, которое имеет научную доказательную базу, при гемифациальном спазме можно достичь ремиссии на многие годы. Тем не менее возможны рецидивы.
Специфической профилактики не существует. Для предупреждения заболевания и во избежание его рецидива следует проводить лечение фоновых сосудистых заболеваний, признанных факторами риска его развития — гипертонической болезни и атеросклероза.
Источник