- Лечение панических атак снижением адреналина
- Причина ПА — выброс адреналина в кровь
- Симптомы
- Лечение
- Панические атаки и сила воли
- Амбулаторное и стационарное лечение
- Симптомы панической атаки
- Панические атаки и симптомы
- Признаки панической атаки
- Симптомы панической атаки
- Что испытывает человек при панической атаке?
- Физические симптомы панической атаки
- Интенсивность симптомов панической атаки
- Тахикардия — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины тахикардии
- Особенности проявления тахикардии у мужчин и женщин
- Тахикардия в подростковом возрасте
- Тахикардия у беременных
- Симптомы тахикардии
- Патогенез тахикардии
- Анатомия и физиология сердца
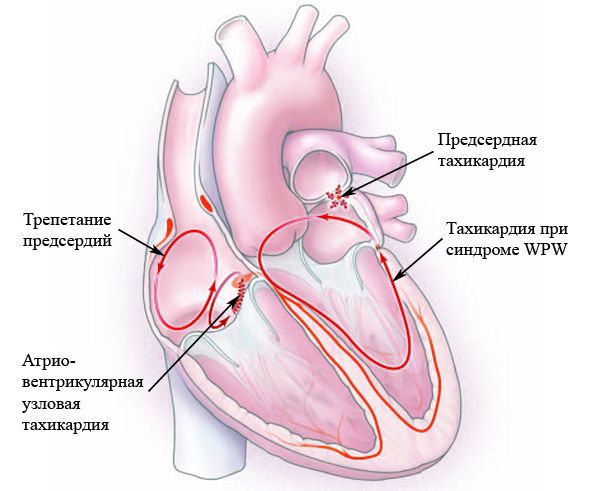
- Классификация и стадии развития тахикардии
- Синусовая тахикардия
- Атриовентрикулярная тахикардия (АВУРТ)
- Фибрилляция предсердий
- Пароксизмальная тахикардия
- Предсердная тахикардия
- Желудочковая тахикардия
- Тахикардия при синдромах предвозбуждения
- Осложнения тахикардии
- Чем опасна тахикардия
- Какой вид тахикардии опасен для жизни
- Диагностика тахикардии
- Общий визуальный осмотр
- Аускультация сердца и измерение пульса
- Фонокардиография
- Электрокардиография
- Лечение тахикардии
- Что надо делать при приступе
- Какие действия нельзя предпринимать
- Устранение основного заболевания
- Лечение наджелудочковых тахикардий
- Электроимпульсная терапия
- Медикаментозная терапия
- Хирургическое лечение
- Лечение тахикардии народными средствами
- Прогноз. Профилактика
Лечение панических атак снижением адреналина
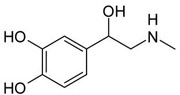
Внезапное возникновения чувства страха, ощущение физиологического дискомфорта — это довольно точное описание первых симптомов панической атаки. При этом может и не быть очевидной причины, которая бы могла вызвать подобное состояние. Люди, тем не менее, стараются обычно найти повод, который вызвал подобный эпизод. Основной же причиной панической атаки является выброс в кровь большого количества адреналина.
Причина ПА — выброс адреналина в кровь
Именно из-за сильного выброса наступает состояние передозировки адреналином и появляется вегетативный криз. Поэтому лечение панических атак на начальных стадиях направлено на снижение и регуляцию количества адреналина в крови. Затем проводится симптоматическое лечение и работа со страхом перед повторным проявлением паники.
Как же адреналин влияет на организм человека? Это вещество, которое выделяется надпочечниками и провоцирует стрессовое состояние у человека. При выделении в кровь, адреналин достаточно быстро разрушается, вступая в различные биохимические реакции. Поэтому, как только заканчивается выработка надпочечниками адреналина, то и состояние стресса проходит. Однако человек может и сам вызывать рецидивы этого состояния, находясь под воздействие пережитого события.
Симптомы
Симптомы панической атаки могут иметь различные проявления у разных людей. Это связано с тем, что симптомы являются результатами борьбы организма человека с неожиданными химическими процессами, и то, как именно будет проявляться эта борьба, зависит от индивидуальных особенностей человека. При панической атаки может наблюдаться затруднённое дыхание ( ощущение того, что набухает горло), учащённое сердцебиение и пульсация крови в висках. Человека может мутить, бросать то в жар то в холод, он может чувствовать неконтролируемую дрожь. Но в итоге самым тяжёлым становится чувство внезапного и непреодолимого страха или паники.
Лечение
Лечение панических атак в настоящее время весьма успешно и эффективно. При терапии фобий и панических атак лечение изначально направлено на первопричину состояния паники — выброс адреналина, в связи с этим используются адреноблокаторы.
Однако перед терапией необходимо исключить сходные по симптомам заболевания, среди которых можно выделить симпатоадреналовый криз. Вегетативный криз в одном случае может возникать по причине аденомы надпочечника — это доброкачественная опухоль, из-за которой может выбрасываться в кровь излишний адреналин. В другом случае симптоадреналовый криз может возникать на фоне невроза, при этом также могут наблюдаться нарушения вегетативной нервной системы. Криз приводится в действие неправильной командой мозга человека, адресованной надпочечникам, в результате чего они ошибочно выделяют адреналин. Однако современная психиатрическая клиника обладает достаточным набором оборудования, и благодаря работе специалистов высочайшей квалификации, не составит затруднений подтвердить или опровергнуть данный диагноз.
В лечении панических атак немаловажную роль играет психотерапия, так как исключительно медикаментозное лечение не может устранить основную причину заболевания. Медикаментозная терапия поможет временно устранить или смягчить симптомы заболевания, однако интенсивная психотерапия позволяет найти и искоренить истинные причины панических атак.
Панические атаки и сила воли
В лечении панических атак и неврозов есть ряд общих моментов — их терапия подразумевает поиск внутренней причины приступов. Обычно этими причинами оказываются психологические травмы и сильнейшие стрессы. Однако если человек с сильной волей смог их подавить и вытеснить сильнейшие переживания в область подсознания, то глубоко спрятанные эмоции дадут о себе знать. Так как человек не позволил себе до конца пережить сильную эмоцию — радость, горе, волнение и т. п., то это чувство найдет выход для реализации нервного возбуждения. В итоге и может развиться паническая атака. Но выяснив истинную причину заболевания, врач-психотерапевт может, используя волевые качества пациента, устранить источник панического состояния. Поэтому лечение панических атак посредством психотерапии довольно успешно и эффективно, так как борется с основной причиной болезни.
Амбулаторное и стационарное лечение
В клинике « Психическое здоровье» успешно сочетается лечение панических атак как медикаментозно, так и посредством психотерапии. Чаще лечение панических атак проводится амбулаторно, но есть и варианты размещения в стационаре. Лечащий врач подберёт антидепрессант, который поможет снять острые симптомы, составить план лечения, включающий предупреждение и купирование возможных повторных проявлений панических атак. Пациенты, четко знающие как помочь себе при проявлении болезни, испытывают значительно меньший страх перед проявлением криза, что снижает общую тревожность и поднимает эмоциональный фон в целом. Однако самая важная психиатрическая помощь при панических атаках заключается в проведение активной психотерапевтической работы с пациентом. Это позволит найти первопричину заболевания и, полностью устранив её, избавиться от заболевания навсегда.
Источник
Симптомы панической атаки
Основные симптомы панической атаки и их психологическая нейтрализация. Противодействие симптомам панической атаки. Как бороться с симптомами панической атаки. Современные методики.
Звоните, записывайтесь на прием! Мы помогаем в самых сложных ситуациях!
Панические атаки и симптомы
Довольно часто паническое расстройство маскируется под другие заболевания, что затрудняет быструю диагностику недуга. Больные испытывают те же ощущения, которые появляются при реальных неврологических, сердечно-сосудистых и прочих серьезных патологиях.
Человек, который совсем недавно подвергся паническому расстройству, как правило, не знает о нем, поэтому часто обращается за помощью к докторам различных специализаций. Больному назначают разные обследования организма, и в итоге выясняется, что патологии внутренних органов у него отсутствуют, но, несмотря на это, симптоматика несуществующего заболевания продолжается, со временем даже усиливаясь. В этом случае можно говорить о наличии панической атаки или панического расстройства.
Признаки панической атаки
Признаки этого недуга в большинстве случаев носят ярко выраженную физическую характеристику, симптомы схожи с сердечным приступом, поэтому многие больные предполагают патологию сердца. Однако даже сильные вегетативные проявления в этом случае являются следствием нарушений функций нервной системы и головного мозга.
Основные симптомы панической атаки являются приступы тревожности, которые сопровождаются вегетативными нарушениями (учащенное сердцебиение, озноб, потливость). С повышением уровня тревоги часто нарушаются и физиологические параметры организма, которые носят ситуационных характер.
Выраженность тревоги варьируется от состояния внутреннего напряжения до ярко выраженной паники. Средняя продолжительность приступа — 15-30 минут. Тревожность достигает максимума в первые 5-10 минут и проходит так же внезапно, как и началась.
Иногда паническая атака развивается на фоне ситуаций, дискомфортных для человека: пребывание в толпе или в замкнутом пространстве.
У одних людей приступы возникают несколько раз в сутки, у других — 1-2 раза в месяц. Паническая атака чаще возникает в дневное время. Ночами приступы тревожности чаще беспокоят волевых людей, которые контролируют свои чувства во время бодрствования.
Симптомы панической атаки
- гипергидроз (повышенная потливость);
- мышечная дрожь, озноб;
- тахикардия;
- дистонический или физиологический тремор;
- приливы (мгновенные ощущения жара);
- асфиксия (удушье);
- диспноэ (затрудненное дыхание, одышка, чувство нехватки воздуха);
- иррадиация болевых ощущений в левую часть грудной клетки;
- тошнота, позывы к рвоте;
- абдоминальный болевой синдром (боль в животе);
- ощущение инородного тела, кома в горле;
- парестезии (покалывания в конечностях, чувство онемения);
- предобморочное состояние, головокружение;
- нарушения стула (запоры, диарея);
- дисбазия (нарушение походки);
- повышенное артериальное давление;
- ухудшение зрения и/или слуха;
- учащенное мочеиспускание.
- дереализация (ощущение нереальности, чуждости, неотчетливости окружающей действительности);
- боязнь шизофрении, навязчивый страх сойти с ума, потерять контроль над своими поступками;
- дезориентация, спутанность сознания;
- деперсонализация (больной воспринимает свои действия как бы со стороны и чувствует, что не может ими управлять);
- прерывистый сон, инсомния (бессонница), кошмарные сновидения;
- танатофобия (страх смерти).
- более частое повторение приступов с появлением новых симптомов;
- единичные приступы;
- присоединение депрессивной симптоматики (нарушения сна, потеря аппетита, стабильно сниженное настроение);
- постоянный страх за свое здоровье;
- отказ от выполнения привычных жизненных ритуалов (пациенты перестают ездить в транспорте, выходить на улицу, резко снижается работоспособность).
Что испытывает человек при панической атаке?
- чувство страха различной силы;
- ощущение надвигающейся опасности;
- страх смерти;
- скованность, доходящую до ступора (у одних людей);
- двигательная активность (у других);
- боязнь совершить неконтролируемый поступок;
- страх сойти с ума;
- спутанность мыслей;
- нереальность происходящего;
- потерю ориентации в личности, пространстве и времени.
Физические симптомы панической атаки
Основная причина их появления — высвобождение в кровь биологически активных веществ (норадреналин и адреналин) в большом количестве. Медиаторы действуют возбуждающе на нервную, дыхательную системы, сердце и сосуды.
- Учащенное дыхание и сердцебиение.
- Одышка, нехватка воздуха.
- Озноб.
- Сухость во рту.
- Повышенная потливость.
- Слабость, онемение тела, головокружение.
- Понос.
- Непроизвольное мочеиспускание.
- Рвота.
Наиболее ярко физические симптомы выражены при тревоге, которая развивается по причине патологии органов и систем.
Интенсивность симптомов панической атаки
Интенсивность симптомов варьируется в широком диапазоне: от ощущения незначительного внутреннего напряжения до ярко выраженной панической тревоги.
Достигнув максимума к 5-10 минуте, приступ тревожности проходит. После него человек ощущает разбитость и слабость.
Обычно панические атаки не ограничиваются единичным приступом. Испытанный первый случай мучительных ощущений откладывается в подсознании больного, что приводит к развитию страха «ожидания» повторения, что, в свою очередь, провоцирует появление новых приступов.
Повторение паники в аналогичных условиях провоцирует формирование хронической формы недуга, что становится причиной развития поведения избегания (сознательное ограничение нахождения в тех местах и ситуациях, в которых вероятно повторение мучительной симптоматики).
В итоге постоянная интенсивная тревога преобразуется в тревожно-фобическое расстройство, к которому довольно часто присоединяется реактивная депрессия.
Источник
Тахикардия — симптомы и лечение
Что такое тахикардия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гончарова В. Е., терапевта со стажем в 3 года.
Определение болезни. Причины заболевания
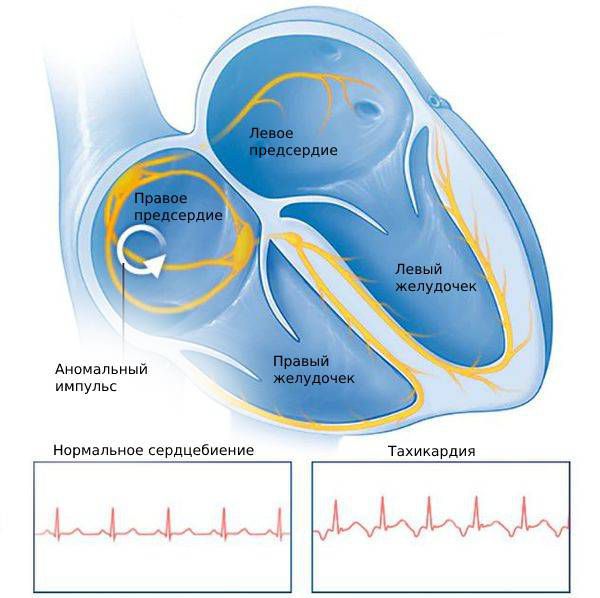
Тахикардия — это симптом, при котором частота сердечных сокращений увеличивается, начиная от 100 ударов в минуту и более.
Когда сердце начинает сокращаться слишком часто, эффективность его работы снижается, уменьшается доставка кислорода к органам, и появляются такие симптомы, как одышка, головокружение, боль в груди и потеря сознания.
Риск развития тахикардии увеличивается по мере старения человека. Это связано с возрастными изменениями сердечной ткани.
Часто склонность к тахикардии передаётся по наследству. Сама по себе тахикардия, которая не является проявлением аритмии, одинаково часто может встречаться у мужчин и женщин. Однако, если тахикардия является проявлением определенной аритмии, например, трепетания предсердий, она чаще встречается у мужчин
Причины тахикардии
Самая простая физиологическая причина тахикардии — это физическая нагрузка. Любой организм, даже тренированный, в ответ на нагрузку достаточной интенсивности пытается компенсировать затраты кислорода и увеличить его доставку к органам. При этом задействуется множество механизмов, которые включают усиление сердечного выброса (увеличение объёма крови, выбрасываемого из левого желудочка в большой круг кровообращения) и увеличение частоты дыхательных движений и сердечных сокращений, т. е. тахикардия.
Для спортсменов, чей организм привык к физическим нагрузкам, для достижения тахикардии требуются значительные усилия и время. У малотренированных людей даже при незначительных нагрузках может значительно участиться пульс.
Важной особенностью физиологической тахикардии является её быстрое исчезновение после избавления от провоцирующего стимула.
Ещё одной причиной возникновения тахикардии является стрессовое воздействие на организм. Оно вызывает активацию симпатоадреналовой системы и рефлекторное учащение сердцебиения.
Также тахикардию может спровоцировать употребление некоторых продуктов и химических веществ — кофе, крепкого чая, алкоголя, лекарств (например, препаратов для лечения бронхиальной астмы, гормонов щитовидной железы или психостимуляторов).
Тахикардия является распространённым симптомом множества заболеваний, причём в большинстве случаев она развивается сразу от нескольких причин. Так, учащение пульса характерно для:
- сердечной недостаточности;
- заболеваний щитовидной железы;
- хронических болезней лёгких;
- беременности;
- врождённых заболеваний (например, синдрома Вольфа — Паркинсона — Уайта или WPW-синдрома).
- анемии.
Особенности проявления тахикардии у мужчин и женщин
Сама по себе тахикардия, которая не является проявлением аритмии, одинаково часто встречается у мужчин и женщин. Однако, если тахикардия является проявлением определённой аритмии, например трепетания предсердий, она чаще встречается у мужчин.
Тахикардия в подростковом возрасте
Тахикардия может наблюдается в подростковом возрасте, когда ребёнок активно развивается. Обычно она не требует лечения и со временем проходит. Однако учащение сердечных сокращений может возникать как в результате физиологических причин, так и при различных заболеваниях. Поэтому появление тахикардии требует тщательной диагностики в любом возрасте.
Тахикардия у беременных
Частота сердечных сокращений у беременных немного выше, чем до беременности. Тахикардия при беременности может возникать на фоне анемии, низком артериальном давлении, повышенной функции щитовидной железы и быстром наборе веса. Как правило, тахикардия при беременности не приводит к осложнениям, однако в некоторых случаях потребуется приём антиаритмических препаратов [13] . Провести диагностику и назначить лечение поможет лечащий врач.
Симптомы тахикардии
Основные симптомы тахикардии:
- учащение пульса (усиленное сердцебиение) — более 100 ударов в минуту довольно сильного и отчётливого характера;
- пульсация сонной артерии (в области шеи);
- одышка при физической нагрузке — является физиологическим явлением и проявляется у здоровых людей; при патологиях сердца ощущение нехватки воздуха может возникать даже при небольших нагрузках;
- головокружение;
- боли в области сердца — возможны болезненные ощущения в груди и потемнение в глазах;
- тревога, а также страх внезапной смерти, характерны для сердечных патологий;
- чувство слабости;
- предобморочное состояние[2][10] .
Однако часто (в 38% случаев) люди с тахикардией не предъявляют жалоб, и это состояние обнаруживается во время рутинного обследования, например, при прохождении медосмотра или во время случайного измерения частоты сердечных сокращений.
В отдельных случаях признаками тахикардии могут быть обмороки и увеличение объёма мочи.
Патогенез тахикардии
Анатомия и физиология сердца
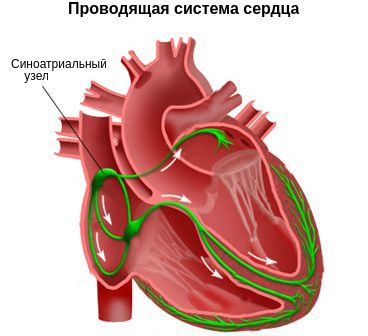
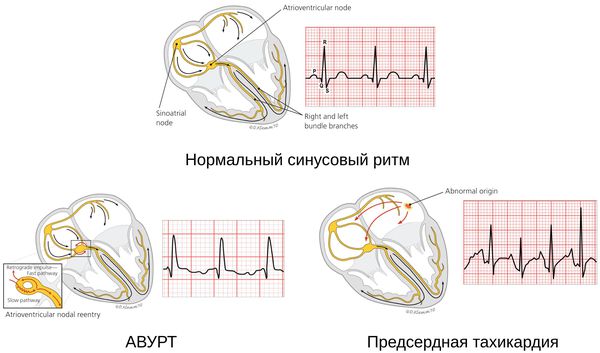
Важным показателем работы сердца является ритм. Если он в норме, то такой ритм называют синусовым. Этот термин связан с синоатриальным узлом — группой клеток миокарда, ответственных за стимуляцию работы сердца.
Как известно, сердце состоит из мышечных волокон, способных к самопроизвольному сокращению. Ритм сокращений задаётся именно из синоатриального узла, клетки которого сокращаются с определенной частотой (в норме 55-70 в минуту).
Импульс от синоатриального узла распространяется по всему сердцу через цепи специальных клеток (так называемым проводящим путям), вызывая одновременное сокращения всех кардиомиоцитов (клеток сердечной мышцы). Таким образом, чрезмерная стимуляция клеток синоатриального узла либо нарушение его функционирования может привести к учащению ритма сердца вплоть до такихардии.
Патогенез синусовой тахикардии связан с нарушением баланса симпатических и вегетативных влияний на проводящую систему миокарда. Симпатическая нервная система отвечает за реакцию стресса и любого другого действия, мобилизуя все системы организма. Вегетативная система, наоборот, обладает некоторым тормозящим эффектом и отвечает за постоянство внутренней среды организма. Преобладание симпатического воздействия на сердце вызывает симптом тахикардии.
При заболеваниях щитовидной железы, сопровождающихся избытком продукции её гормонов, либо при передозировке препаратами гормонов щитовидной железы также часто отмечается учащение пульса. Это связано с активацией гормонами железы симпатических нервных центров.
Также вклад в развитие тахикардии вносит структурное повреждение миокарда в районе работы синусового узла (правого предсердия) в результате воспалительных изменений. Однако такой механизм встречается гораздо реже. [3]
Классификация и стадии развития тахикардии
Существует несколько видов тахикардии:
- Синусовая (хроническая неадекватная синусовая) тахикардия.
- Эктопические (несинусовые) тахикардии — относятся к нарушениям проводящей системы сердца, могут быть самостоятельным заболеваниями:
- синоатриальная реципрокная тахикардия (САРТ);
- АВ-узловая реципрокная тахикардия (АВУРТ);
- фибрилляция предсердий;
- пароксизмальная тахикардия;
- предсердная тахикардия;
- желудочковая тахикардия;
- тахикардия при синдромах предвозбуждения.
Синусовая тахикардия
Это сокращение сердца, учащённое до 100 ударов в минуту и более, идущее из синусового узла, который отвечает за нормальное сокращение миокарда. Частота сердечных сокращений при этом постепенно нарастает и также постепенно снижается. Такой вид тахикардии считается нормальной реакцией сердца на эмоциональные и физические нагрузки. В частности, она возникает как компенсаторный ответ сердечно-сосудистой системы на лихорадку, гипогликемию, шок, гипотонию, гипоксию, анемию, инфаркт миокарда, эмболию лёгочной артерии, гипертиреоз, приём некоторых лекарств и воздействие токсических веществ. [2]
Патологической является хроническая неадекватная синусовая тахикардия. От «нормальной» тахикардии она отличается тем, что возникает без воздействия явных физических или эмоциональных факторов. [11]
Синоатриальная реципрокная тахикардия — один из редких видов учащённого сердцебиения. В его основе лежит re-entry — повторный вход импульса в области синусового узла. Отличается внезапным появлением и исчезновением. Зачастую протекает бессимптомно.
Атриовентрикулярная тахикардия (АВУРТ)
АВУРТ — одна из распространённых приступообразных наджелудочковых аритмий с частотой сердечных сокращений около 140-280 ударов в минуту. Возникает в связи с повторными импульсами в АВ-узле, который разделяет пути проведения быстрых и медленных импульсов. Данная тахикардия не опасна для жизни, обычно сопровождается головокружением, обмороком, одышкой, перемежающимся сердцебиением, болью/дискомфортом в шее и груди, тревогой и увеличением объёма мочи. АВУРТ на фоне ишемической болезни сердца может привести к инфаркту миокарда. [6]
Хотя обморок является редким симптомом АВУРТ, он типичен для людей с частотой сердечных сокращений выше 170 ударов в минуту, так как меньшее заполнение желудочков приводит к снижению сердечного выброса и перфузии головного мозга (прохождению крови сквозь него). [5] [6]
Если у пациента АВУРТ имеется сердечная недостаточность или стеноз коронарной артерии, он может жаловаться на боли в груди, а также может иметь симптомы сердечной недостаточности, такие как тахипноэ, свистящее дыхание или отёк нижних конечностей при физикальном обследовании. [4] [9]
Фибрилляция предсердий
Фибрилляция предсердий (мерцательная аритмия) — стойкая патология сердечного ритма, при котором в предсердиях возникает несколько хаотичных импульсов вместо одного. Частота сердечных сокращений при фибрилляции предсердий повышена до 350-700 ударов в минуту.
Пароксизмальная тахикардия
Пароксизмальная тахикардия — внезапное учащение сердцебиения до 150-300 ударов в минуту, которое длится несколько секунд. Такое нарушение ритма относится к жизнеугрожающим состояниям и требует диагностики и лечения в условиях стационара. [3] [7] В зависимости от места, из которого выходит импульс, может быть предсердной, узловой и желудочковой. [6] [7] [12]
Предсердная тахикардия
Предсердная тахикардия — «неопасная» аритмия, очаг которой располагается над желудочками. Как правило, возникает у пожилых людей с нарушениями сердца. Протекает в виде приступа, который иногда может длиться около недели.
Желудочковая тахикардия
Желудочковая тахикардия — это сердечный ритм, который возникает в нижних камерах сердца и обусловливает частоту сердечных сокращений не менее 120 ударов в минуту.
Тахикардия при синдромах предвозбуждения
Такие состояния вызываются преждевременными импульсами сокращения желудочков и/или предсердий, которые опережают нормальное возбуждение проводящей системы сердца. Их причина во врождённой аномалии — наличии дополнительного проводящего пути. Может угрожать жизни пациента.
Осложнения тахикардии
Все возможные осложнения тахикардии связаны с её причиной и степенью выраженности.
Чем опасна тахикардия
В целом учащение частоты сердечных сокращений приводит к нарушению доставки кислорода в саму сердечную мышцу, так как кровоток по коронарным артериям возможен только в период диастолы (расслабления сердца между сокращениями), и чем чаще сокращается сердце, тем меньше времени занимает диастола.
И хотя в большинстве случаев данное расстройство не вызывает никаких других симптомов и осложнений, учащение сердцебиения всё же может серьёзно нарушить нормальную работу сердца и повысить риск инсульта.
Тахикардия при определённых нарушениях ритма может вызывать следующие осложнения:
- тромбоэмболии — лёгочной артерии или артерий головного мозга с последующим ишемическим инсультом, например при фибрилляции и трепетании предсердий;
- обмороки и внезапная сердечная смерть — при тахикардии с высокой частотой сердечных сокращений, как правило желудочковой;
- инфаркт миокарда — может возникнуть при тахикардии на фоне ишемической болезни сердца;
- кардиогенный шок — резкое падение артериального давления с потерей сознания вплоть до комы, может сопровождаться отёком лёгких.
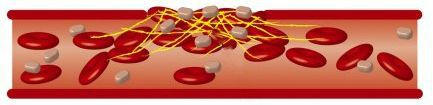
В норме поток крови по сосудам ламинарный (т. е. равномерный), при этом кровь движется в одном направлении, но с разными скоростями: самая высокая скорость — в середине сосуда, медленные всего — у сосудистой стенки. При тахикардии, особенно при частоте сокращений сердца более 130 ударов в минуту, большое число сердечных выбросов нарушает естественный ток крови, и он приобретает свойство турбулентности: в равномерном потоке жидкости формируются множественные локальные завихрения, что провоцирует столкновения клеток крови, иногда приводящие к их повреждению и способствующие формированию мелких сгустков-тромбов. Подобное явление может привести к закупорке тромбами мелких сосудов и формированию микроинсультов.
У людей с ишемической болезнью сердца, перенёсших инфаркт миокарда, а также с сахарным диабетом нарушение поступления кислорода в миокард может привести к обострению основного заболевания, а зачастую и к смерти.
Какой вид тахикардии опасен для жизни
Тахикардия с очень высокой частотой сокращений сердца (более 170 ударов в минуту) может привести к грозным и потенциально смертельным осложнениям:
- фибрилляции предсердий;
- нарушениям сокращений желудочков сердца вплоть до перехода в желудочковую тахикардию и их фибрилляцию с последующей асистолией (резким ослаблением сокращений сердца). [3]
Диагностика тахикардии
Общий визуальный осмотр
При осмотре пациента с тахикардией выявляется частое дыхание (одышка), бледность и влажность кожи, частое сокращение сонных артерий.
Аускультация сердца и измерение пульса
После внешнего осмотра при аускультации (выслушивании) сердца оценивается характер сердечных тонов, а также равномерность и частота сердечных сокращений. Она определяется подсчётом по секундомеру за 60 секунд.
Фонокардиография
Фонокардиография — запись вибраций и звуковых сигналов, издаваемых при работе сердца и кровеносных сосудов, с помощью микрофон ов , датчиков давления и акселерометр ов . Метод у старел после появления ультразвукового исследования сердца.
Электрокардиография
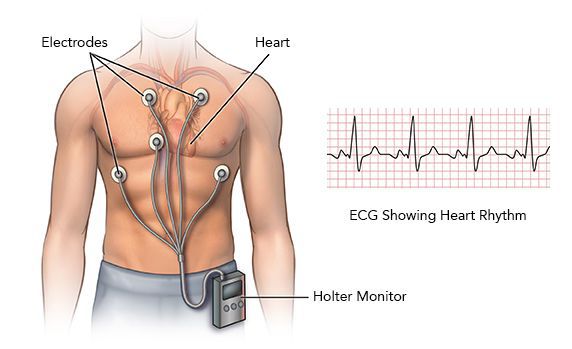
Диагноз «тахикардия» устанавливается по результатам записи электрокардиографии (ЭКГ) и суточного мониторирования ЭКГ.
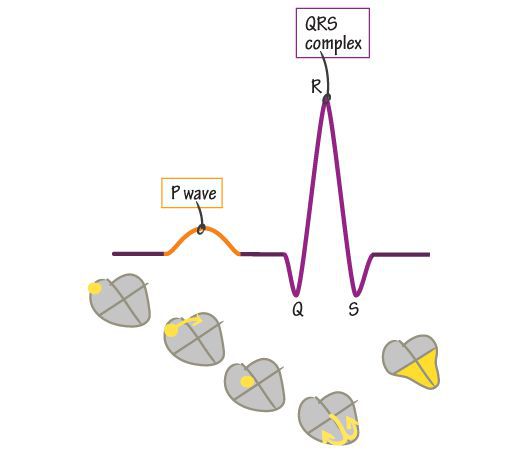
Суточное монитрорирование ЭКГ назначается при постоянной, непрекращающейся тахикардии, часто рецидивирующей в течение суток либо возникающей спонтанно. Так, на кардиограмме при синусовой тахикардии структура сердечного ритма сохраняется, но вместе с этим отмечается более 100 сердечных сокращений в минуту. Несинусовые тахикардии отличаются тем, что зубец Р либо не стоит перед каждым комплексом QRS, либо расстояние между зубцом P и комплексом QRS увеличено значительно больше нормы.
Для дифференциальной диагностики и выявления причины нарушения ритма необходимо:
- провести обследование эндокринной системы, в частности, анализ крови на гормоны щитовидной железы и надпочечников;
- провести эхокардиографию для оценки сократимости отдельных участков сердечной мышцы;
- оценить неврологический статус;
- исключить инфекционные заболевания, анемию и гиповолемию (уменьшение объёма циркулирующей крови);
- в некоторых случаях возможно назначение сцинтиографии сердечной мышцы для уточнения активности ферментов в кардиомиоцитах и возможных причинных отклонений. [1][4]
Иногда необходим общий анализ крови. С его помощью можно подтвердить АВУРТ: при таком виде тахикардии в плазме крови повышается концентрация вторичного предсердного натрийуретического фактора, который выделяется предсердием в ответ на его растяжение.
Лечение тахикардии
Что надо делать при приступе
Если человек при внезапном приступе тахикардии находится один, необходимо глубоко дышать, а также выполнить манёвр Вальсальвы. Для этого закрывают голосовую щель и напрягают мышцы грудной клетки в течение 10-15 секунд (можно сравнить с попыткой потужиться). Детям младшего возраста можно попробовать выдохнуть шприц или соломинку для напитков. Для такой же реакции у младенцев можно приложить к лицу пакеты со льдом на несколько секунд.
Какие действия нельзя предпринимать
Без тщательной диагностики и рекомендаций лечащего врача нельзя принимать какие-либо лекарства и БАДы. При некоторых аритмических тахикардиях, которые выявляются по данным электрокардиограммы, их приём может быть опасен.
Устранение основного заболевания
Лечение длительной тахикардии начинается с устранения основного заболевания, симптомом которого она является, либо каких-то других причинных факторов. Если заболевание известно, то после соответствующего лечения купируется и тахикардия.
При феохромоцитоме (опухоли надпочечника), продуцирующей адреналин, и иногда при гипертиреозе лечением является оперативное вмешательство, после которого один из симптомов в виде тахикардии исчезает.
При заболеваниях щитовидной железы лечением является либо оперативное вмешательство, либо лекарственная терапия.
При артериальной гипертензии многие назначаемые для её лечения препараты не только снижают уровень артериального давления, но и влияют на скорость сердечных сокращений, снижая её. Если назначение таких препаратов противопоказано, то кардиологи используют лекарство, действующее только на клетки синусового узла, замедляющее исключительно пульс — ивабрадин. Препарат имеет ограниченное количество показаний и запрещён к самостоятельному применению без консультации специалиста.
При анемии восстановлению уровня гемоглобина и нормализации сердечного ритма способствует назначение препаратов железа (при железодефицитной анемии), витамина В12 или фолиевой кислоты (при В12-дефицитной и фолиеводефицитной анемии), переливание компонентов крови (при постгеморрагической либо апластической анемии), а также лечение атрофического гастрита или паразитозов (дифиллоботриоз).
Если тахикардия возникает у здорового человека и связана с низким физическим развитием, то выходом является постепенная тренировка выносливости. Она включает в себя повышение активности образа жизни, нарастание сложности физических тренировок, выполнение статичных и динамических упражнений, ходьбу в умеренном и быстром темпе, бег на различные дистанции с возрастающей сложностью, а также плавание.
Лечение наджелудочковых тахикардий
В случае диагностированой наджелудочковой тахикардии (например, предсердной тахикардии, АВУРТ или трепетания предсердий) для начала состоит оценить нестабильность артериального давления по наличию следующих признаков:
- гипотензия (снижение давления);
- гипоксия (нехватка кислорода в организме);
- одышка;
- боль в груди;
- шок;
- признаки нарушения перфузии (прохождения крови через лёгкие). [2]
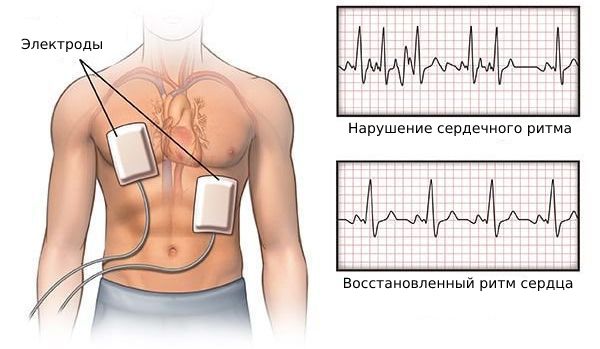
Электроимпульсная терапия
Если пациент нестабилен, то необходима немедленная кардиоверсия — стимуляция сердца разрядом электрического тока. При этом важно, чтобы дефибриллятор находился в режиме синхронизации с комплексом QRS (основными импульсами на линии ЭКГ). Этот режим позволяет дефибриллятору предотвратить передачу удара во время того, когда сердце деполяризовано (иначе кардиоверсия может привести к полиморфной желудочковой тахикардии).
Начальная энергия для синхронизированной стимуляции сердца:
- у взрослых — 100-200 Дж, может ступенчато увеличивать при отсутствии успеха;
- у детей — 0,5-1 Дж/кг, может быть увеличена до 2 Дж/кг при последующих попытках. [5]
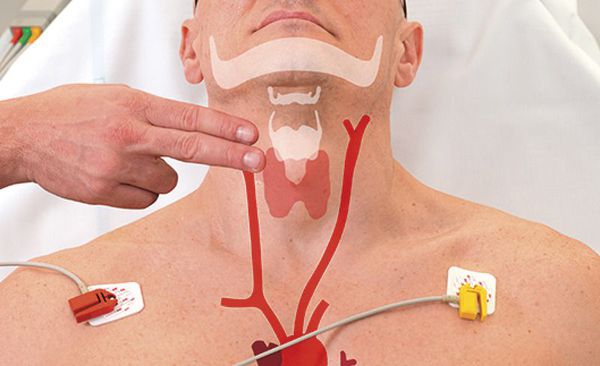
Пациента со стабильным давлением нужно подготовить к химической кардиоверсии — восстановлению сердечного ритма с использованием препаратов. Для этого рекомендуется провести стимуляцию блуждающего нерва при помощи манёвра Вальсальвы и массажа сонной артерии. Эти методы стимулируют парасимпатическую систему, замедляют формирование импульса в синусовом узле и не только.
Для долгосрочного лечения рецидивирующей наджелудочковой тахикардии пациентам следует проконсультироваться о том, как самостоятельно повышать тонус блуждающего нерва.
Техника манёвра Вальсальвы: закрытие голосовой щели и напряжение мышц грудной клетки в течение 10-15 секунд (можно сравнить с попыткой потужиться). Детям младшего возраста можно попробовать выдохнуть шприц или соломинку для напитков. Для такой же реакции у младенцев можно приложить к лицу пакеты со льдом на несколько секунд.
Надавливание на глазные яблоки также может вызывать стимуляцию парасимпатической системы, однако данный метод не рекомендуется, поскольку при чрезмерном надавливании могут повредиться глаза. [4] [8]
Техника массажа сонной артерии: пациент лежит на спине, шея вытянута, в это время пальцами он надавливает на один каротидный синус в течение примерно 10 секунд. Такой массаж противопоказан людям с единственной артерией, пациентам, перенёсшим транзиторную ишемическую атаку или острое нарушение мозгового кровообращения в течение последних трёх месяцев, а также детям или младенцам. [5]
Медикаментозная терапия
Если воздействие на блуждающий нерв не дало эффекта, то для нормализации сердцебиения можно использовать аденозин. Его необходимо вводить в струйно внутривенно. Начальная доза составляет 6 мг (детская доза — 0,1 мг/кг). Если такая доза неэффективна, то можно ввести 12 мг (детям — 0,2 мг/кг). Вторая доза аденозина (12 мг) может быть введена ещё один раз, если должный эффект не достигнут. Каждую дозу аденозина необходимо быстро промыть 10–20 мл физраствора. Если на момент лечения пациент получает карбамазепин или дипиридамол, то рекомендуется снизить дозу аденозина до 3 мг. [1] [11]
В случае неверно истолкованного ритма введение аденозина может помочь замедлить частоту сердечных сокращений на длительное время. Это позволит определить, вызвана ли тахикардия другой узкой комплексной тахикардией (например, мерцательной аритмией или трепетанием предсердий).
При неэффективности аденозина можно использовать:
- дилтиазем (0,25 мг/кг внутривенно с последующей инфузией 5-15 мг/час);
- эсмолол (0,5 мг/кг внутривенно, затем по 0,2-0,5 мг/кг в минуту — необходимо повторять при каждом повышении титра);
- метопролол (2,5-5 мг внутривенно каждые 2-5 минут, но не более 15 мг в течение 10-15 минут).
Если вышеуказанные препараты по-прежнему оказываются неэффективными, то стимуляция сердца с большей скоростью, чем его собственный ритм, может устранить наджелудочковую тахикардию. Однако есть риск желудочковой тахикардии или фибрилляции, поэтому её следует использовать с осторожностью и с немедленной доступностью кардиоверсии. [4]
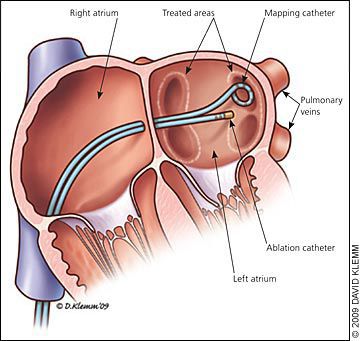
Пациентам с рецидивирующей наджелудочковой тахикардией без синдрома предварительного возбуждения может потребоваться длительное лечение пероральными бета-адреноблокаторами или блокаторами кальциевых каналов для поддержания синусового ритма. Также может потребоваться радиочастотная (катетерная) абляция — оперативное лечение аритмии с использованием радиочастотной энергии.
Лечение АВ-узловой реципрокной тахикардии
Первичная тактика лечения АВУРТ также сводится к стимуляции блуждающего нерва и приёму аденозина, который прекращает примерно 80% аритмий. Препаратами второго ряда являются недигидропиридиновые блокаторы кальциевых каналов, бета-блокаторы или дигоксин. [8]
Хирургическое лечение
Если лечение вышеуказанными способами не увенчалось успехом, или приём медикаментов невозможен из-за побочных эффектов, то пациенты могут выбрать катетерную абляцию как одноразовое окончательное лечение. Данный метод лечения АВУРТ высокоэффективен (успешен в 95% случаев).
Хроническая медикаментозная терапия с использованием антиаритмических средств III или IC класса (флекаинид, пропафенон, амиодарон, дофетилид или соталол) может проводиться в тех случаях, когда организм не реагирует на блокаторы кальциевых каналов или бета-блокаторы, а также в случае отказа пациента от катетерной абляции. Выбор этих антиаритмиков обычно связан с сопутствующими заболеваниями и профилем побочных эффектов. [6] [10]
Лечение тахикардии народными средствами
Применение методов народной медицины часто приводит к тому, что пациент не получает своевременного квалифицированного лечения. При тахикардии это может стать причиной опасных для жизни осложнений, например инсульта и инфаркта миокарда.
Прогноз. Профилактика
В случае физиологической тахикардии, возникающей при умеренных или значительных физических нагрузках, прогноз благоприятный, так как в данном случае она является нормальной адаптационной реакцией на повышение работы организма.
Если же тахикардия развивается в стрессовой ситуации, т. е. при эмоциональном возбуждении, то часто необходима коррекция состояния, например, исключение возникновения таких ситуаций, работа с психотерапевтом (в некоторых случаях после консультации с врачом может быть назначена медикаментозная терапия).
С увеличением возраста человека и наличием одного и более заболеваний, являющихся причиной тахикардии, лечение должно быть комплексным и воздействовать на максимальное число причинных звеньев заболевания. Поэтому человек, имеющий сердечно-сосудистые, бронхо-лёгочные, гормональные, острые либо хронические воспалительные заболевания, а также заболевания нервной системы обязательно должен проконсультироваться с врачом, подробно описав свои жалобы и симптоматику заболевания, ни о чём не скрывая и не умалчивая. Открытость и взаимопонимание в общении со специалистом способствуют быстрому достижению результата лечения.
Профилактика приступов тахикардии:
- своевременное обращение к кардиологу в случае учащения сердечного ритма;
- диагностика и лечение сопутствующих заболеваний;
- отказ от алкоголя и напитков/еды с кофеином (например, заменить чёрный чай или кофе на травяные чаи);
- снижение количества потребляемой жирной пищи и сахара;
- следование растительно-молочной диете (натуральные соки, овощи);
- отказ от диетических таблеток, энерготоников и стимуляторов;
- приём витаминов с содержанием магния и калия (перед применением обязательна консультация врача);
- умеренные физические нагрузки (без перенапряжения) — делают организм устойчивее к избытку адреналина, приводят в норму эмоциональный фон и снижают раздражительность;
- прогулки на свежем воздухе (не менее получаса в день) [2][3][9] .
Источник