- Энцефалопатия головного мозга
- Почему развивается
- Симптомы
- Виды и степени тяжести энцефалопатии головного мозга
- Детская энцефалопатия
- Диагностика и терапия
- Расстройство депрессивное — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы депрессивного расстройства
- Патогенез депрессивного расстройства
- Классификация и стадии развития депрессивного расстройства
- Осложнения депрессивного расстройства
- Диагностика депрессивного расстройства
- Лечение депрессивного расстройства
- Прогноз. Профилактика
Энцефалопатия головного мозга
Органическое невоспалительное поражение мозга, при котором он испытывает кислородное голодание, называется энцефалопатия. Его ткани, не снабжаемые кровью и не получая постоянно кислород, через 6 минут начинают отмирать, происходит разрушение нервных клеток.
Энцефалопатия головного мозга, как таковая – не болезнь, это психоорганический синдром, сочетание симптомов диффузного поражения главного органа нервной системы. Диагностируется она у людей разных возрастов, от малышей до пожилых, то есть, может быть врожденной или приобретенной (последствия травм, инфекционных заболеваний и т.д.). Проявляется изменениями психического состояния и может привести к коме и смерти.
Почему развивается
Главной причиной появления этого синдрома является кислородное голодание мозга, происходящее в следствие:
- патологии беременности и родов;
- проблемы с кровообращением мозга у только что рожденных малышей;
- повышение внутричерепного давления, гипертонии;
- травмы головы, многократные сотрясения мозга (у спортсменов);
- атеросклероза;
- лучевой болезни;
- сосудистой недостаточности;
- изменения давления в мозге от абсцессов, кровотечений;
- диабета и других метаболических заболеваний;
- отравления тяжелыми металлами или химикатами;
- печеной и почечной недостаточности, рака печени;
- перенесенных инфекций, вызванных паразитами, вирусами, бактериями, гепатита В и С, менингита, ВИЧ;
- алкогольной токсичности или резкой отмены алкоголя;
- опухолей головного мозга;
- недостатка витамина В1;
- приема некоторых фармакологических препаратов, к примеру, циклоспорина и такролимуса.
Симптомы
Причин появления энцефалопатии головного мозга достаточно много, потому и проявления её отличаются. Зависят они от того, почему она развивается, где локализируется в головном мозге и каков характер поражения. Однако общим признаком является медленное или быстрое изменение психического состояния.
К примеру, гепатит способствует мягкому изменению: больной не может нарисовать простые конструкции, то есть у него развивается апраксия – неспособность совершить сложные движения, целенаправленные действия. А вот аноксия мозга – резкий недостаток кислорода, приводит к смерти уже через несколько минут.
Среди симптомов энцефалопатии плохая координация движений, несообразительность, невозможность сконцентрироваться, невнимательность, а также более серьезные проявления:
- тремор конечностей;
- вялость;
- расстройство дыхания – оно становится периодичным;
- боли в мышцах, их подергивание;
- судороги;
- онемение носа, губ, кончиков пальцев;
- обмороки, головокружения;
- постоянные головные боли или острые приступы;
- шум в голове;
- нарушение режима сна;
- снижение мыслительных способностей, памяти;
- резкая смена настроения;
- снижение полового влечения;
- апатия;
- быстрая утомляемость и постоянная слабость;
- депрессия;
- вялость речи;
- раздражительность;
- тошнота, рвота;
- кома.
Если вовремя не начать лечение, симптоматика усилится, могут появиться галлюцинации, бред, расстройство сознания, психозы и т.п., есть риск летального конца.
Виды и степени тяжести энцефалопатии головного мозга
Данный психоорганический синдром, как уже говорилось, может быть врожденным, и о нем мы поговорим ниже более подробно. Приобретенный же делится на виды в зависимости от того, что стало причиной поражения и гибели клеток головного мозга, и, как следствие, развития симптоматики:
- Ангиоэнцефалопатия (дисцикуляторная или сосудистая) –последствие гипертонии, атеросклероза, болезней вен, нарушающих кровоснабжение головного мозга. В основном поражает людей пожилого возраста.
- Посстравматическая энцефалопатия (пропущенного удара или энцефалопатия боксеров, синдром Мартланда) – возникает в результате травмы головы сразу или через некоторое время. В группе риска – спортсмены.
- Токсическая энцефалопатия – результат отравления алкоголем, рядом лекарств, наркотиками, ядовитыми веществами, как то: свинец, угарный газ , хлороформ.
- Гипоксическая энцефалопатия головного мозга развивается при кислородной недостаточности или голодании нервных клеток мозга, и их гибели. В свою очередь, она делится на перинатальную, то есть родовую, резидуальную, асфикционную (удушение), постаноксическую или реанимационно-обусловленную,
- Лучевая энцефалопатия – поражения, затрагивающие все клетки мозга под влиянием ионизирующего излучения.
- Токсико-метаболическая энцефалопатия провоцируется длительным нахождением и постепенным увеличением количества продуктов метаболизма в организме, нарушением процесса их распада и вывода. Существуют такие типы данной энцефалопатии как печеночная, билирубиновая, диабетическа, гипогликемическая или гапергликемическая, уремическая, синдром Рея и др.
- энцефалопатия Вернике, развивающаяся на фоне авитаминоза, частой рвоты, недостатка питания, СПИДа, алкоголизма;
- энцефалопатия Хасимото – сопровождает воспаление щитовидной железы.
Течение энцефалопатии происходит по нескольким вариантам. Апатический характеризуется сильной утомляемостью, общей слабостью, астенией, повышенной раздражительностью. Перерастает это в дальнейшем в расстройство мыслительной деятельности, эмоциональную и психическую нестабильность, понижение критичности к себе.
Эйфорический сценарий подразумевает развязность, повышение настроения, самолюбование. И еще один вариант – эксплозивное течение, со снижением критичности, излишней раздражительностью, грубостью, антисоциальным поведением, аффективной лабильностью, потерей интересов.
Существует 3 степени тяжести энцефалопатии:
I степень – симптомов почти нет, отсутствуют внешние проявления синдрома, но инструментальные исследования показывают диффузные изменения тканей мозга.
II степень – слабо выраженные нарушения мозговой деятельности.
III степень – ярко выраженные неврологические расстройства, требующие присвоения группы инвалидности больному.
Детская энцефалопатия
Данный психоорганический синдром у детей развивается вследствие наследственного генетического дефекта, гипоксии мозга или травмы в процессе родов. Врожденную энцефалопатию называют перитональной и она является последствиями патологий при беременности и родах, а возникновение ее возможно на 28 неделе вынашивания плода или после рождения — до 7 дня жизни малыша.
- прием будущей матерью некоторых лекарственных средств;
- возраст роженицы — до 20 и после 40 лет;
- многоплодие;
- несоблюдение диеты или плохое питание;
- стрессы;
- пневмония, анемия, туберкулез и некоторые другие инфекционные заболевания, перенесенные беременной женщиной;
- вредные привычки;
- поздние или стремительные, преждевременные роды;
- токсикоз;
- осложнения в процессе родов – асфиксия плода, попадание в дыхательные пути вод, длительный безводный период;
- отслоение плаценты.
Перитональную энцефалопатию головного мозга можно распознать еще в роддоме по отсроченному или слабому крику новорожденного, нарушенному сердцебиению, отсутствию рефлекса сосать. Он ведет себя беспокойно, постоянно плачет, запрокидывает голову, неадекватно реагирует на звук и свет, выпучивает глаза. Вовремя начатое лечение (это должно произойти в первые же дни жизни), дает хорошие результаты – в 95% случаев происходит полное избавление от проблемы к возрасту 1 год.
Терапия может производиться как в роддоме, так и на дому или в поликлинике – это обусловлено тяжестью симптомов и реакции новорожденного на лечение. Оно может быть следующим:
- медикаментозным, с целью стабилизации внутричерепного давления, улучшения кровоснабжении мозга и обменных процессов в нем, дезинтоксикации организма;
- восстановительно-развивающие процедуры – электрофорез, массаж, гимнастика, плавание.
Врожденная форма может проявить себя и через какое-то время, причем, достаточно отдаленное. В этом случае ее диагностируют как резидуальную. Провоцируют обострение воспалительные или инфекционные заболевания, черепно-мозговая травма, скачок артериального давления у ребенка. Распознать его можно по капризничанью чада, плохому засыпанию, ухудшению восприятия и психического состояния. У ребенка болит и кружится голова, при ходьбе он шатается, часто плачет, прыгает давление, дают сбой зрение и слух, резко меняется настроение, повышается активность.
При несвоевременной диагностике и лечении возможны обмороки, усиление отклонений функционирования головного мозга, повышение мышечного тонуса, нарушение сухожильных рефлексов, впадение в прострацию, ухудшение памяти, невозможность концентрации внимания.
Говоря об энцефалопатии головного мозга у детей, стоит упомянуть о билирубиновой форме. Вызвана она несовместимостью группы крови матери и ее дитя. Превышение количества необработанного печенью билирубина в крови приводит к отравлению тканей головного мозга. Такие же последствия могут быть и при внутриутробной желтухе, предрасположенности женщины к сахарному диабету.
Признаки билирубиновой энцефалопатии:
- похожие на отравление симптомы – тошнота, слабость, отказ от еды, пониженный тонус мышц. Стандартные меры, применяемые при отравлении, не помогают;
- суставы согнуты, руки стиснуты в кулак, повышенная температура, срыв дыхания – напоминает ядерную желтуху;
- предпринятая терапия дает кратковременный результат, а потом происходит усиление симптомов – радужка глаза закатывается за веко, мышцы спины перенапрягаются, лицо превращается в маску.
При первых же признаках энцефалопатии головного мозга необходимо принять профилактические меры. Необходимо исключить из рациона ребенка шоколад, полинасыщенные жиры, соль. Показаны аскорбинка, витамины, продукты, содержащие йод. Ну и, конечно, следует немедленно показаться врачу, чтобы он поставил диагноз и назначил лечение.
Диагностика и терапия
Для постановки диагноза «энцефалопатия головного мозга» используется физическое исследование и специальные клинические тесты, позволяющие определить измененное психическое состояние – координационные, памяти, на умственные способности и т.д. Огромное значение имеет и наличие первичного заболевания (аноксии, гипертонии, почечной недостаточности, проблем с печенью и др.) – такой подход обусловлен тем, что данный психоорганический синдром является лишь осложнением вышеуказанных заболеваний.
Специалист-невролог изучает список лекарств, которые принимает пациент, так как среди них могут быть и такие, которые провоцируют возникновение симптомов энцефалопатии.
Также для диагностики необходимы и следующие исследования:
- контроль артериального давления;
- развернутый анализ крови;
- метаболические тесты, подразумевающие определение содержания в крови кислорода, электролитов, аммиака, глюкозы, ферментов печени, лактата;
- замер уровня токсинов в организме, а также наркотиков и алкоголя;
- проверка функции почек;
- анализы на инфекции;
- ЭЭГ и энцефаллограмма;
- рентгенография;
- допплер-звук, позволяющий определить абсцессы и аномальный приток крови;
- МРТ и КТ – для обнаружения абсцессов, анатомических аномалий, опухолей мозга;
- анализ аутоантител.
Конечно, это не весь перечень проводимых мероприятий, но и не все они нужны для каждого пациента – конкретные исследования назначает врач индивидуально, основываясь на состоянии больного и в соответствии с имеющейся первичной болезнью.
Что касается новорожденных, то в целях своевременного обнаружения у них энцефалопатии стало практикой сразу после рождения проводить эхографию.
Схема лечения энцефалопатии головного мозга продумывается в зависимости от того, какие причины ее вызывали – принимаются меры к их устранению. Так, прописываются медикаменты, стабилизирующие давление, работу печени и почек, хондропротекторы для суставов, нейровитамины – отвечающие за работу нервных клеток в мозге витамины группы В, и т.д.
Например, при краткосрочной аннексии назначают кислородную терапию; в случае диабетической энцефалопатии при гипергликемии используют инсулин, при гипогликемии – глюкозу; уремическая энцефплопатия требует диализ или трансплантация почки; токсическая – антибиотики, лактулозу, ангиоэнцефалопатическая – препараты для снижения давления, мочегонные, улучшающие питание клеток мозга, укрепления стенок сосудов, антиоксиданты и т.д.
Естественно, что необходимо восстановление нормального кровоснабжения мозга, разжижение крови, укрепление сосудов – для этого тоже имеются определенные лекарственные средства. В тяжелых случаях необходимо провести очищение крови или хирургическое вмешательство.
Кроме фармотерапии достичь желаемого результата поможет:
- курс остеопатии;
- массаж воротниковой зоны;
- иглоукалывание;
- магнитотерапия;
- электрофорез и т.п.
Больному рекомендуется вести здоровый образ жизни, заниматься спортом, больше гулять, сбалансировано питаться, отказаться от вредных привычек. Если серьезно относится к советам лечащего врача, то можно вести нормальный образ жизни, сведя к минимуму проявления энцефалопатии. Однако если она находится в запущенном состоянии, то есть повреждение мозга и измененное психическое состояние значительны, двигательные функции нарушены, то все это не поможет – придется пройти реабилитацию. Для этого существуют специализированные неврологические центры.
Еще раз необходимо упомянуть, что очень важно вовремя начать лечение энцефалопатии головного мозга, чтобы предотвратить необратимые его повреждения и не позволить человеку впасть в кому и умереть. В первую очередь необходим точный диагноз и незамедлительное лечение основной причины синдрома – соматическое заболевание, ведь так можно избежать поражения главного органа нервной системы.
Источник
Расстройство депрессивное — симптомы и лечение
Что такое расстройство депрессивное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Серегина Д.А., психотерапевта со стажем в 12 лет.
Определение болезни. Причины заболевания
Депрессивное расстройство — это состояние, характеризующееся низким настроением и отвращением к какой-либо активности, которое может повлиять на чувства, мысли, поведение и чувство собственного достоинства человека.
Депрессивное настроение — это нормальная временная реакция на жизненные события, такие как потеря близкого человека. Оно также является симптомом некоторых соматических заболеваний, побочным эффектом некоторых препаратов и лечения и характеризует депрессивное расстройство или дистимию.
Люди с подавленным настроением ощущают грусть, тревожность или опустошенность, собственную безнадежность, беспомощность, бесполезность и уныние. Другие выраженные симптомы могут включать:
- чувство вины;
- раздражительность или гнев;
- чувство стыда;
- выраженное беспокойство;
- утрату интереса к привычным приятным занятиям;
- потерю аппетита либо переедание;
- проблемы с концентрацией внимания;
- суицидальные тенденции;
- выраженную бессонницу;
- усталость и хронический болевой синдром;
- расстройство пищевого поведения.
Детские травмы, пренебрежение со стороны значимых взрослых, психическое и/или физическое насилие, сексуальное насилие и неравное родительское отношение к братьям и сестрам могут способствовать появлению депрессивного расстройства во взрослой жизни. Физическое или сексуальное насилие в детстве, в частности, значительно коррелирует с вероятностью возникновения депрессии в течение всего жизненного цикла человека. [1]
Основные возрастные кризисы жизни могут ускорить депрессивные настроения, они включают: роды, менопаузу, финансовые трудности, безработицу, стресс, медицинский диагноз (рак, ВИЧ и т. д.), издевательства, потерю близкого человека, стихийные бедствия, социальную изоляцию, изнасилования и т. д.
Подростки могут быть особенно склонны к подавленному настроению после травли со стороны сверстников. Высокие оценки невротизма личности способствуют развитию депрессивных симптомов, а депрессия связана с низкой экстраверсией. Исследования показали, что представители меньшинств из-за их гендерной идентичности или сексуальной ориентации (например, те, кто идентифицирует себя как ЛГБТ) более склонны к депрессии.
Депрессия также может быть ятрогенной (как результат врачебной ошибки). Злоупотребления алкоголем и наркотическими веществами (опиоиды, включая рецептурные обезболивающие и запрещенные наркотики, такие как героин), стимуляторы (кокаин и амфетамины), галлюциногены и транквилизаторы (в том числе рецептурные бензодиазепины), могут вызывать или усугублять депрессию. [2]
Подавленное настроение может быть результатом ряда инфекционных заболеваний, дефицита питания, неврологических состояний и физиологических проблем, включая гипоандрогенизм (у мужчин), болезнь Аддисона, синдром Кушинга, гипотиреоз, болезнь Лайма, рассеянный склероз, болезнь Паркинсона, хронический болевой синдром, инсульт, диабет и рак. [3]
Симптомы депрессивного расстройства
Для ряда психиатрических синдромов характерно стойкое снижение настроения как основной симптом. Расстройства настроения — это группа расстройств, которые считаются первичными нарушениями настроения. К ним относятся основное депрессивное расстройство, когда у человека как минимум две недели стойкое сниженное настроение, отсутствие мотивации, апатия, потеря интереса или удовольствия почти во всех видах деятельности; и дистимия, состояние хронического депрессивного настроения, симптомы которого не соответствуют тяжести большого депрессивного эпизода. [4]
Другое расстройство настроения, биполярное расстройство, характеризуется одним или несколькими эпизодами аномально повышенного настроения.
Пограничное расстройство личности часто характеризуется чрезвычайно сильным депрессивным настроением; расстройство адаптации с депрессивным настроением — это нарушение настроения, проявляющееся как психологический ответ на стрессовый фактор, в котором возникающие эмоциональные или поведенческие симптомы значительны, но не соответствуют критериям крупного депрессивного эпизода. [5]
Посттравматическое стрессовое расстройство, тревожное расстройство, которое иногда следует за травмой, обычно сопровождается депрессивным настроением.
Депрессия иногда связана с расстройством поведения, вызванным употреблением психоактивных веществ.
Патогенез депрессивного расстройства
Научные исследования показали, что многочисленные области мозга проявляют различную активность у пациентов, страдающих депрессией. Это побудило сторонников различных теорий сосредоточиться на биохимическом происхождении болезни. На протяжении многих лет предлагалось несколько теорий, касающихся биологической причины депрессии, включая теории, вращающиеся вокруг нейромедиаторов моноаминов, нейропластичности и циркадного ритма.
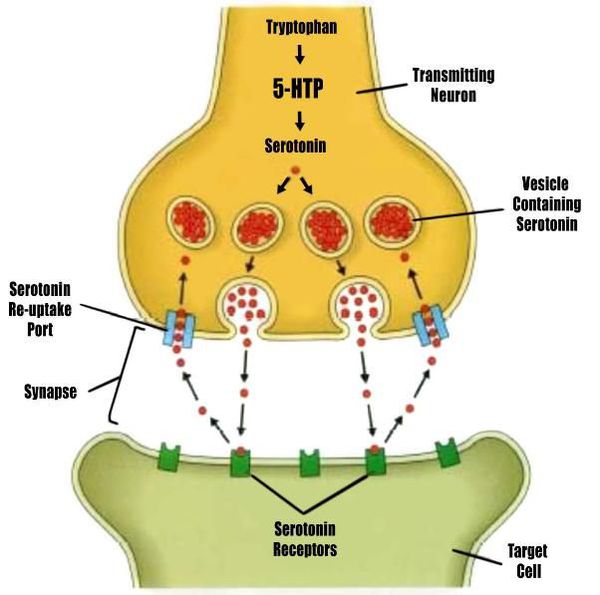
Генетические факторы, связанные с депрессией, трудно идентифицировать. В 2003 году Science опубликовала влиятельное исследование Авшалома Каспи и др., в котором заявлялось, что взаимодействие между генами и окружающей средой (GxE) может объяснить, почему жизненный стресс является предиктором депрессивных эпизодов у некоторых людей, в зависимости от аллельной вариации связывающей серотонин-транспортерной области промотора (5-HTTLPR).
Депрессия может быть связана с аномалиями в циркадианном ритме или биологическими часами. Например, фаза быстрого сна (REM) — этап, на котором происходят сновидения, — может быть быстрым и интенсивным у депрессивных людей. REM-сон зависит от снижения уровня серотонина в стволе головного мозга и нарушается антидепрессантами, которые усиливают серотонинергический тонус в структурах ствола головного мозга. В целом, серотонинергическая система наименее активна во время сна и наиболее активна во время бодрствования. [9] Длительное бодрствование активирует серотонинергические нейроны, что приводит к процессам, сходным с терапевтическим эффектом антидепрессантов, такими как селективные ингибиторы обратного захвата серотонина (СИОЗС).
У депрессивных людей может наблюдаться значительный подъем настроения после ночи лишения сна. СИОЗС могут напрямую зависеть от увеличения центральной серотонинергической нейротрансмиссии для их терапевтического эффекта, той же системы, которая влияет на циклы сна и бодрствования. Исследования влияния светотерапии на сезонное аффективное расстройство показывают, что легкая депривация связана с уменьшением активности в серотонинергической системе и аномалиями в цикле сна, особенно бессонницей. Воздействие света также нацелено на серотонинергическую систему, обеспечивая большую поддержку важной роли, которую эта система может играть в депрессии. [10] Лишение сна и световая терапия нацелены на одну и ту же систему нейротрансмиттеров мозга и области мозга в качестве антидепрессантов, а теперь используются клинически для лечения депрессии. Легкая терапия, лишение сна и смещение сна (предварительная терапия фазы сна) используются в комбинации, чтобы прервать глубокую депрессию у госпитализированных пациентов. Увеличение и уменьшение длины сна, по-видимому, является фактором риска депрессии.
Пациенты с депрессивным расстройством иногда показывают суточную и сезонную вариацию тяжести симптомов, даже при несезонной депрессии. Улучшение суточного настроения связано с активностью дорсальных нейронных сетей. Одна гипотеза предполагает, что депрессия является результатом фазового сдвига. Моноамины представляют собой нейротрансмиттеры, которые включают серотонин, допамин, норэпинефрин и адреналин. Многие антидепрессанты увеличивают синаптические уровни моноаминового нейротрансмиттера, серотонина, но они также могут усиливать уровни двух других нейротрансмиттеров, норадреналина и дофамина. Наблюдение этой эффективности привело к гипотезе, которая гласит, что дефицит некоторых нейротрансмиттеров отвечает за соответствующие признаки депрессии: норадреналин может быть связан с бдительностью и энергией, а также с беспокойством, вниманием и интересом к жизни, серотонин — с тревогой, навязчивыми идеями и компульсиями, а дофамин — с вниманием, мотивацией, удовольствием и также интересом к жизни. Сторонники этой гипотезы рекомендуют выбирать антидепрессант с механизмом действия, воздействующим на наиболее выраженные симптомы. Тревожным или раздражительным пациентам следует иметь дело с СИОЗС или ингибиторами обратного захвата норэпинефрина, а если имеет место потеря энергии — с препаратами для лечения норэпинефрином и дофамином. [11] [12]
Многие вариации гипотезы моноамина включают в себя нейротрансмиттер серотонин, регулируемый транспортером серотонина, который управляет чувствами и поведением (например, беспокойством, гневом, аппетитом, сексуальностью, сном, настроением и т. д.) Люди с депрессией могут иметь различия в длине транспортерного гена. Люди с длинными аллелями менее склонны к депрессии, тогда как у людей с одним коротким и одним длинным или двумя короткими аллелями чаще развивается депрессия. Исследование выявило умеренное действие гена серотонинового транспортера (5-HTT) на восприятие стрессовых жизненных событий при прогнозировании депрессии. В частности, депрессия, по-видимому, особенно характерна для людей, подвергшихся действию стрессовых жизненных событий, с одним или двумя короткими аллелями гена 5-HTT.
Серотонин может помочь регулировать другие нейротрансмиттерные системы, а снижение его активности может позволить этим системам действовать необычным и неустойчивым образом. В допаминергических системах наблюдались различные нарушения, однако результаты были непоследовательными. Пациенты с депрессивным расстройством увеличили ответную реакцию на D-амфетамин, и было высказано предположение, что это связано с гиперчувствительностью дофаминергических путей из-за естественной гипоактивности. Полиморфизмы D4 и D3-рецептора были вовлечены в депрессию, что также указывало на роль допамина в депрессивном расстройстве.
Гиперактивность высвобождения катехоламина во время стресса, а затем десенсибилизация была предложена как механизм депрессии. Сообщалось также о выявлении снижения адренергической активности при депрессии. [13]
Истощение триптофана (предшественника серотонина), тирозина и фенилаланина (предшественники допамина) приводит к снижению настроения у лиц с предрасположенностью к депрессии. Ингибирование синтеза допамина и норадреналина альфа-метил-паратирозином не приводило к последовательному снижению настроения.
Поведенческие теории депрессии объясняют этиологию депрессии на основе поведенческих наук. Утверждается, что люди с депрессией действуют таким образом, что сохраняют свое депрессивное настроение и обнаруживают данный психопатологический симптом в окружающей социальной среде. В то время как многие теории не отрицают биологических факторов, которые способствуют депрессии, они утверждают, что это, в конечном счете, сочетание стрессового фактора в жизни человека и их реакции на событие, которое вызывает депрессивный эпизод. Лица с депрессией могут проявлять социально неприемлемое поведение, не участвовать в приятной деятельности, размышлять над своими проблемами или совершать разные неадекватные действия. Согласно поведенческой теории, это механизмы избегания, в то время как индивид пытается справиться со стрессовым жизненным событием, что приводит к уменьшению положительного подкрепления. [14]
Дефицит социальных навыков и позитивных социальных взаимодействий является основным фактором, способствующим поддержанию депрессии. Лица с депрессией обычно взаимодействуют с другими менее часто, чем люди, не страдающие депрессией, и их действия обычно более дисфункциональные. Это отсутствие взаимодействия приводит к социальной изоляции, которая способствует снижению самооценки и усилению чувства одиночества. Альтернативная теория социальных навыков связывает проблемы во взаимодействии с поддержанием депрессии. Отсутствие отзывчивости, проявляемое индивидуумами с депрессией, становится раздражающим для их партнеров по взаимодействию, заставляя их либо избегать взаимодействия с депрессивным индивидом, либо более негативно относиться к ним в будущем. Депрессивный человек часто посылает неоднозначные социальные сигналы, которые приводят к неверному истолкованию их партнером по взаимодействию, например, к отсутствию реакции, которое можно интерпретировать как личное отвращение. Это неправильное толкование приводит к уменьшению положительных взаимодействий и способствует поддержанию депрессии. [15]
Согласно теории непредвиденных обстоятельств, депрессия возникает, когда позитивное поведение больше не вознаграждается адекватными способами, в результате такое поведение происходит реже и, в конце концов, угасает. Потери или неэффективность подкрепления могут быть связаны с множеством причин, в результате количество событий, которые могут быть вознаграждены, уменьшается. Это, как правило, связано с биологическими аспектами депрессии, включая дефицит серотонина и допамина, что приводит к уменьшению положительных эмоций. После исчезновения подкреплений человек начинает интерпретировать свое поведение как бессмысленное, в итоге подобный паттерн поведения превращается в наученную беспомощность (ощущение отсутствия контроля над результатами, независимо от ваших действий). Это объясняет отсутствие реакции и возбуждения у лиц с депрессией после позитивного подкрепления. [16]
Классификация и стадии развития депрессивного расстройства
Депрессивный эпизод может классифицироваться как:
Кроме этого, важно отметить, одиночный эпизод:
- депрессивной реакции;
- психогенной депрессии;
- реактивной депрессии.
Рекуррентное депрессивное расстройство характеризуюется повторными эпизодами депрессии, соответствующими описанию депрессивного эпизода, без наличия в анамнезе самостоятельных эпизодов подъема настроения и прилива энергии (мании). Однако могут быть краткие эпизоды легкого подъема настроения и гиперактивности (гипомания) сразу же после депрессивного эпизода, иногда вызванные лечением антидепрессантами. Первый эпизод может возникнуть в любом возрасте, включая детство и старость. Начало его может быть острым или незаметным, а продолжительность — от нескольких недель до многих месяцев. Никогда полностью не исчезает опасность того, что у больного рекуррентным депрессивным расстройством не возникнет маниакального эпизода (в этом случае диагноз должен быть изменен на биполярное аффективное расстройство). [3]
Осложнения депрессивного расстройства
Депрессивное расстройство может привести к членовредительству, потере социального статуса (семьи, работы), хроническим заболеваниям (метаболическому синдрому, половой дисфункции, сердечно-сосудистым заболеваниям и т. д.). У большинства людей с депрессивным расстройством личности более короткая продолжительность жизни, чем у людей без депрессии, отчасти из-за того, что депрессивные пациенты склонны к самоубийству (в 60% случаев). [4] [5]
Диагностика депрессивного расстройства
Для диагностики депрессивного расстройства используется клинико-психопатологический метод, экспериментально-психологические методы.
- опросник «Способы совладающего поведения» Лазаруса;
- методика «Индекс жизненного стиля»;
- экспресс-диагностика склонности к аффективному поведению (В.В.Бойко);
- шкала Импульсивности Барратта (BIS-11);
- социально-психологический метод («Оценка уровня социальной адаптации» (Рустанович А.В., 2000);
- анкета динамического наблюдения (Фролов Б.С., 1982);
- многоуровневый личностный опросник «Адаптивность» (Маклаков А.Г., 1993);
- тест «Нервно-психическая адаптация» (Гурвич И.Н., 1992).
Клинаметрические методы исследования:
- шкала Гамильтона для оценки депрессии (англ. Hamilton Rating Scale for Depression)(HAM-D);
- шкала тревоги Гамильтона (англ. The Hamilton Anxiety Rating Scale, сокр. HARS);
- симптоматический опросник SCL-90-R (англ. Simptom Check List-90-Revised); госпитальная шкала тревоги и депрессии (англ. Hospital Anxiety and Depression Scale HADS);
- Колумбийская шкала серьёзности суицидальных намерений (англ. Columbia Suicide Severity Rating Scale, сокр. C-SSRS);
- шкала степени серьезности суицидальной попытки А.Г. Амбрумовой и В.А. Тихоненко (1980);
- шкала динамического контроля (ШДК) суицидальной угрозы (С.В. Харитонов);
- Структурированное клиническое интервью для международной классификации болезней 10. [3]
Лечение депрессивного расстройства
Три наиболее распространенных метода лечения депрессии — психотерапия, медикаментозная терапия и электросудорожная терапия. Антидепрессанты не должны использоваться для первоначального лечения легкой депрессии из-за неблагоприятного соотношения риска и пользы. Рекомендуется рассматривать лечение антидепрессантами в сочетании с методами психосоциальной коррекции. Лечение антидепрессантами следует продолжать в течение по меньшей мере шести месяцев для снижения риска рецидива. Отмечается, что СИОЗС переносятся лучше, чем трициклические антидепрессанты. [3]
Физические упражнения рекомендуются для лечения легкой депрессии и оказывают умеренное влияние на симптомы. Было также установлено, что физические упражнения эффективны для депрессивного расстройства. Это эквивалентно использованию медикаментов или психотерапии у большинства людей. Доказано, что пропуск ночного сна может улучшить депрессивные симптомы, при этом эффекты обычно появляются в течение дня и имеют временный характер. Помимо сонливости, побочным эффектом могут быть мании или гипомании.
Установлено, эффект когнитивной поведенческой терапия схож с эффектом от приема антидепрессантов при депрессивном расстройстве. С более сложными и хроническими формами депрессии можно использовать комбинацию медикаментов и психотерапии. Было показано, что психотерапия эффективна у пожилых людей. Когнитивная поведенческая терапия в настоящее время применяется при лечении депрессии у детей и подростков, а межличностная психотерапия является предпочтительной терапией для депрессии у подростков.
Случаи, когда результат лечения депрессивного расстройства неудовлетворителен, связаны с неправильным лечением, тяжелыми исходными симптомами, которые могут включать психоз, ранний возраст начала, неполное выздоровление после одного года, ранее существовавшее тяжелое психическое или соматическое расстройство, отягощенный семейный анамнез.
Прогноз. Профилактика
В течение нескольких месяцев у пациентов наблюдается снижение симптомов на 10-15%, причем примерно у 20% больше не выявляется депрессивное расстройство. Средняя продолжительность эпизода оценивается в 23 недели с самым высоким уровнем выздоровления в первые три месяца.
Исследования показали, что 80% из тех, кто страдает от своего первого крупного депрессивного эпизода, столкнется с этим по крайней мере еще один раз в жизни. Около 15% испытывают хроническое рецидивы. Причем, у лечащихся стационарно более низкое выздоровление и более высокая хронизация, в то время как амбулаторные пациенты почти все выздоравливают, причем средняя продолжительность эпизода составляет 11 месяцев. [14]
Около 90% пациентов с тяжелой или психотической депрессией, большинство из которых также отвечают критериям других психических расстройств, испытывают рецидив. Повторение более вероятно, если симптомы не полностью разрешены при лечении. Текущие рекомендации предполагают прием антидепрессантов в течение четырех-шести месяцев после ремиссии, чтобы предотвратить рецидив. Продолжение приема антидепрессантов после восстановления может снизить вероятность рецидива на 70%. Превентивный эффект длится по крайней мере в течение первых 36 месяцев использования. Те, кто испытывает повторяющиеся эпизоды депрессии, нуждаются в постоянном лечении, чтобы предотвратить более тяжелую длительную депрессию. В некоторых случаях люди должны принимать лекарства в течение длительных периодов времени или всю оставшуюся жизнь. [19]
Профилактика. Психотерапия, такие как межличностная терапия и когнитивно-поведенческая терапия, эффективны для предотвращения нового эпизода депрессивного расстройства.
Источник