- Как восстановить обоняние после COVID-19?
- Восстановление обоняния после коронавируса
- Рассказывает специалист ЦМРТ
- Содержание статьи
- Причины потери обоняния
- На какой день может исчезнуть обоняние при коронавирусной инфекции?
- Сроки восстановления обоняния после коронавируса
- Восстановление работы вкусовых рецепторов
- Как ускорить процесс восстановления?
- Декарис
- Товары из категории — Препараты от глистов
- Инструкция по применению
- Фармакологические свойства
- Состав и форма выпуска
- Показания к применению
- Международная классификация болезней (МКБ-10)
- Побочные эффекты
- Противопоказания
- Применение при беременности
- Способ и особенности применения
- Взаимодействие с другими лекарствами
- Передозировка
- Аналоги
- Условия продажи
- Условия хранения
Как восстановить обоняние после COVID-19?
24 марта
Одно из частых осложнений covid-19 – потеря обоняния и вкуса. И хотя это не смертельно и, казалось бы, не мешает вести полноценную жизнь, люди, столкнувшиеся с этой проблемой, могут по-настоящему страдать.
Запахи играют важную роль в жизни человека. Некоторые исследователи считают, что способность различать запахи у homo sapiens не ниже, чем в среднем у других млекопитающих. Обонятельная функция связана с другими системами организма и способна влиять на температуру тела, артериальное давление, частоту сердечных сокращений, тонус мышц и работу вестибулярного анализатора. Запах играет важную роль при невербальном общении, помогая выбирать тех людей, с которыми нам проще общаться или сообщает важную информацию об эмоциональном состоянии партнера; влияет на собственные эмоции, может усиливать или ослаблять стресс, стимулировать важные воспоминания.
Есть данные, что примерно у 30% людей, потерявших обоняние, наблюдаются симптомы депрессии. Невозможность наслаждаться вкусом пищи, снижает настроение, аппетит и приводит к нарушениям работы ЖКТ. Кроме того, обоняние важно для выживания; неспособность правильного различать запахи может привести к банальному отравлению просроченными продуктами или вредными веществами, повышает риски отравления газом и т. п.
Дизосмия – нарушение восприятия запаха различается по силе:
► аносмия – отсутствие обоняния
► гипосмия – снижение обоняния
► гиперосмия – усиление восприятия запахов
по характеру:
► паросмия – извращенное восприятие запахов
► фантосмия – восприятие несуществующих запахов
► агносмия – невозможность распознать запахи при сохранной обонятельной функции
Особенности потери обоняния при COVID-19
На сегодняшний день считается, что потеря обоняния при коронавирусе связана не с поражением нейронов, а с действием вируса на соседние клетки, что нарушает проникновение одоранта (молекул пахучего вещества) к самим нейронам.
Особенности нарушений обоняния при COVID-19:
► Нарушение обоняния на фоне отсутствия заложенности носа
► Хеместизис (ощущение жжения/покалывания в носу)
Наблюдающаяся паросмия (ощущение неприятного запаха при его объективном отсутствии) при COVID-19 может быть единственным поражением обоняния. Хорошая новость: появление неприятных запахов после полного отсутствия обоняния, как правило, является признаком того, что обоняние восстанавливается. Это может происходить не быстро, но наберитесь терпения. Паросмиии могут вызываться триггерными запахами: лук, яйца, жаренные продукты, мясо, чеснок, шоколад.
Нарушение вкуса при COVID-19 не связано с поражением вкусовых рецепторов языка. Значимую роль в восприятии вкуса играет ретроназальное обоняние, когда молекулы пищи, которую мы пережевываем поступают в обонятельную зону. Обоняние, когда запах поступает через нос снаружи называют ортоназальным.
Кстати, зоны в мозгу, отвечающие за обработку ортоназального и ретроназального обоняния, разные. Ретроназальное обоняние обрабатывается там же, куда поступает информация о вкусе, а вот сообщение от ортоназального обоняния приходит в обонятельную зону коры головного мозга.
Можно сказать, что запах еды мы запоминаем через рот.
Длительное снижение запахов после перенесенной COVID-19 наблюдается примерно у 12% пациентов.
И, хотя, пока не доказно, что ковид может приводить к стойкой потере обоняния, пациентам с нарушением обоняния более 2-х недель рекомендована реабилитация.
Лечение
Основным, признанным в мире, лечением нарушения обоняния является обонятельный тренинг. Этот простой метод основан на пластичности обоняния (способности нейронов обонятельной зоны к восстановлению).
Методика обонятельного тренинга проста. Можно использовать любые достаточно яркие и устойчивые запахи, эфирные масла (например, ментол, тимьян, жасмин, мандарин, розмарин, зеленый чай, бергамот, гардения, роза, лимон, эвкалипт, чайное дерево, гвоздика). В принципе, подойдет любой аромат. Нет никаких доказательств того, что эфирные масла более эффективны, чем другие ароматы. Даже травы или специи из вашей кухни можно использовать для небольших тренировок. Главное, чтобы аромат оставался устойчивым длительное время.
Тренировка заключается в попеременном вдыхании 4 различных запахов в течение 20 секунд каждый. Вдыхаем, концентрируясь на особенностях каждого запаха. Вдох не глубокий, вы должны словно бы принюхиваться (мелкими легкими вдохами) при тренировке с ароматом.
Можно взять 4 баночки по 50 мл. и положить в каждую ватный диск, смоченный в 1 мл. эфирного масла. Принюхивайтесь 2 раза в день.
Зачем необходимо принюхиваться во время занятий. Дело не только в количестве объема воздуха, проходящего через обонятельную зону, а еще в том, что обонятельные клубочки работают в такт ритму «принюхивания». Так как фаза работы разных групп клубочков не совпадает, происходит более точная дифференцировка различных запахов.
Более надежный эффект достигается при:
► длительном курсе тренировок (более 32 недель)
► использовании запахов с высокой концентрацией
► смене одорантов каждые 3 месяца
К сожалению, не существует надёжных доказательств эффективности методов лекарственной терапии стойкого нарушения обоняния, но согласно отдельным исследованиям и мнению международных экспертов, можно использовать следующие методы.
• Если нарушение обоняния происходит на фоне заложенности носа, можно применять интраназальные глюкокортикостероиды (их должен назначить врач).
• Возможно применение системных глюкокортикостероидов (например, преднизолон), если нет других симптомов COVID-19.
• Можно порекомендовать Омега-3 жирные кислоты при отсутствии других симптомов COVID-19.
Дизосмия может значимо влиять на качество жизни. Как снизить дискомфорт?
• Употребляйте острые приправы.
• Добавьте в суп попкорн.
Эти способы не заменят вкус, но дополнительные ощущения помогут вернуть удовольствие от еды.
• Избегайте триггеров (см. выше)
• Исключите горячее, лучше принимать пищу комнатной температуры
• Используйте зубную пасту и конфеты с корицей
• Включите в рацион протеиновые коктейли без запаха.
Тем, кто владеет английским хотя бы на уровне Гугл-переводчика можно порекомендовать интернет-ресурсы, созданные для поддержки пациентов с дизосмией: AbScent и Fifth Sense (есть вариант на русском).

Источник
Восстановление обоняния после коронавируса
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении функций опорно-двигательного аппарата
Первичная консультация реабилитолога
Одним из характерных симптомов коронавирусной инфекции является потеря обоняния. Обонятельная дисфункция, считающаяся самым ранним и самым важным прогностическим фактором заболевания, существенно отличается от аносмии, вызванной другими инфекционными возбудителями. Для некоторой части пациентов она может иметь очень серьезные психологические последствия. Поэтому восстановление обоняния после коронавируса становится краеугольным камнем современной медицины.
Рассказывает специалист ЦМРТ
Дата публикации: 01 Декабря 2020 года
Дата проверки: 24 Декабря 2020 года
Содержание статьи
Причины потери обоняния
Поствирусная аносмия характера для 66-70% случаев инфицирования COVID-19. Она появляется раньше других симптомов и нередко сопровождается вкусовыми расстройствами. К сожалению, до настоящего времени полное понимание причины этого отклонения остается невыясненным. Рассматривается 4 этиологических фактора, лежащих в основе обонятельной дисфункции:
- обструкция носовых ходов из-за острого воспаления и застойных процессов в слизистой оболочке
- проникновение возбудителя через решетчатую кость непосредственно в участок коры головного мозга, распознающий запахи (у многих пациентов аносмия не сопровождается насморком и заложенностью носа)
- инфицирование периферических нейронов, разрушение нейроэпителия, выполняющего рецепторную функцию и нарушение центрального сообщения с обонятельным нервом
- комбинированное расстройство
Другими словами, потеря способности ощущать запахи может быть вызвана как нарушением структуры слизистой оболочки носовой полости, так и поражением самой сенсорной обонятельной системы.
Восстановление после коронавируса
Скачайте подробную программу реабилитации
На какой день может исчезнуть обоняние при коронавирусной инфекции?
Чаще всего аносмия развивается на 4-6 день от начала заболевания. При этом она имеет существенные отличия от обонятельной дисфункции, вызванной простудой или ОРВИ. При других вирусных поражениях респираторного тракта всегда закладывает нос, появляется чихание, насморк, боль в горле, частичное изменение вкусовых ощущений, ломота в теле, озноб, повышение температуры до 38-39°C. При коронавирусе утрата обоняния бывает единственным симптомом. В более тяжелых случаях на фоне аносмии возникает заложенность носа и сухость слизистой дыхательных путей. Появляется сухой непродуктивный кашель, гипертермия (до 39-40°C), искажение или полная потеря вкуса, слабость, головная боль, затрудненное дыхание.
Сроки восстановления обоняния после коронавируса
Возвращение способности различать запахи является благоприятным признаком выздоровления. Сроки восстановления обоняния после коронавируса могут варьировать от 8-14 дней до 1-3-х месяцев после разрешения заболевания. К сожалению, в редких случаях возможны необратимые нарушения. Подобную ситуацию связывают с наличием в анамнезе хронических патологий околоносовых пазух, неврологических заболеваний, травм или хирургических вмешательств на головном мозге.
Восстановление работы вкусовых рецепторов
Сроки восстановления вкуса после коронавируса чаще всего совпадают со временем «возвращения нюха» или сдвигаются еще на 1-2 недели от начала регресса симптомов. Однако в тяжелых случаях вкус может возвращаться в течение полугода, а иногда и не полностью.
Как ускорить процесс восстановления?
Для облегчения состояния рекомендуется симптоматическая терапия, направленная на купирование воспаления в области носовой полости. Для этого проводят промывание носа солевым раствором, а также используют сосудосуживающие, противовоспалительные или гормональные интраназальные спреи. Разумеется, перед применением этих препаратов необходимо проконсультироваться с врачом, так как они могут привести к развитию негативных побочных реакций.
Для тренировки вкусовой и обонятельной функции специалисты советуют добавлять в пищу натуральные усилители вкуса и запаха. Нарушение, связанное с поражением сенсорной системы обоняния, неврологи рекомендуют исправлять посредством «внутреннего слушания и вспоминания» вкусов и запахов. Эта процедуру, названную ольфакторным тренингом, применяют для реконструкции нейронной связи и активации обонятельных рецепторов. Необходимо выбрать не менее 5-ти сильных ароматов (кофе, чеснока, мяты, ароматических масел, ванили, цитрусов и пр.) и нюхать каждый ингредиент по 10-20 секунд, не реже 2-х раз в день. А самое главное — не поддаваться панике и помнить: успех восстановления работы вкусовых и обонятельных рецепторов после коронавируса во многом зависит от качества вспомогательной терапии.
Источник
Декарис
Gedeon Richter [Гедеон Рихтер]
Gedeon Richter [Гедеон Рихтер]
Товары из категории — Препараты от глистов
Ipca Laboratories [Ипка Лабораториз]
Oxford Laboratories [Оксфорд Лабораторис]
Gedeon Richter [Гедеон Рихтер]
Инструкция по применению
Фармакологические свойства
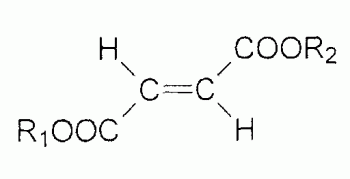
Медикаментозное средство Декарис используется для лечения паразитарных заболеваний. Это противомикробное и противопаразитарное средство, которое оказывает регулирующее воздействие на иммунную систему. Медикамент способен уничтожать клетки паразитов, вызывая их гибель, блокирует сукцинат-убихинон-оксидорекдуктазу, угнетает действие фумаровой кислоты.
Паразиты и бактерии удаляются из организма уже через сутки после приема Декариса. Медикамент очень быстро всасывается из желудочно-кишечного тракта. Максимальное содержание медикамента достигается уже спустя полтора или два часа после использования Декариса. Метаболизм происходит в печени. Вывод препарата из организма осуществляется в течение промежутка времени от трех до шести часов. Препарат выводится через почки и кишечник с уриной или каловыми массами. Медикамент по-разному воспринимается пациентами, о чем говорят многочисленные отзывы. Часть пациентов после приема медикамента жалуется на сильные побочные эффекты, такие как неприятный запах, чувство тошноты, боли в голове, вестибулярные нарушения, рвотные позывы, высыпания на кожных покровах. Но некоторые пациенты не ощущают при использовании Декариса никаких неприятных симптомов. Однако все пациенты, принимавшие препарат, отметили эффективность средства, особенно при избавлении от глистов.
Благодаря воздействию препарата, паразиты сначала погибают в организме человека, а затем выводятся из организма через кишечник с испражнениями. Медикамент эффективен против таких паразитов, как нематоды, аскариды, трихинеллы, острицы, токсокары, власоглавы.
Декарис нельзя принимать с рядом других медикаментов из-за риска снижения фармакокинетических и фармакодинамических свойств всех лекарственных средств. Препарат нельзя назначать пациентам, страдающим недостатком лейкоцитов в крови, женщинам, которые вскармливают младенца грудным молоком, а также при повышенной чувствительности к компонентам препарата. С осторожностью и только под наблюдением лечащего врача назначают Декарис пациентам при вынашивании ребенка и заболеваниях печени или почек. Нельзя назначать лекарство детям, не достигшим трехлетнего возраста.
Состав и форма выпуска
Медикамент Декарис выпускается в виде плоских округлых таблеток, которые имеют оранжевый оттенок. Молекулярная масса препарата составляет 50 мг (дозировка для детей) и 150 мг (дозировка для взрослых). В состав препарата входят следующие компоненты:
Показания к применению
Медикамент Декарис рекомендуется пациентам при паразитарных заболеваниях, вызванных гельминтами, человеческими аскаридами, американским некатором и двенадцатиперстной кривоголовкой.
Международная классификация болезней (МКБ-10)
В.76.1. Некатороз; В.76.9. Анкилостомидоз неуточненного характера; В.77. Аскаридоз.
Побочные эффекты
Медикаментозное средство Декарис может стать причиной проявления некоторых побочных признаков:
Противопоказания
Медикамент Декарис нельзя назначать пациентам при:
Применение при беременности
Решение о возможности использования медикамента Декарис для терапии женщины, вынашивающей ребенка, принимает лечащий врач в том случае, когда есть существенный риск для жизни и здоровья матери. Во время прохождения курса терапии Декарисом необходимо отказаться от грудного вскармливания.
Способ и особенности применения
Медикамент производится в виде таблеток, предназначенных для внутреннего перорального приема. Требуемую дозировку, а также продолжительность терапии определяет лечащий врач индивидуально для каждого пациента после проведения обследования, сбора анализов и установления точной клинической картины заболевания. Кроме этого, общие рекомендации по использованию Декариса прописаны в прилагаемой инструкции по применению. Терапия взрослых пациентов, страдающих паразитарным заболеванием, вызываемом токсоплазмами:
Взаимодействие с другими лекарствами
Медикамент Декарис нельзя принимать одновременно с некоторыми другими препаратами, так как это может сказаться на фармакокинетических и фармакодинамических свойствах лекарств:
Передозировка
Передозировка медикаментом может стать причиной проявления симптоматических признаков интоксикации организма:
Аналоги
Медикаментозное средство Декарис имеет всего один аналог по составу и несколько – по фармакологическому воздействию:
Условия продажи
Медикаментозное средство продается в аптечных пунктах по назначению лечащего врача и при наличии рецептурного отпуска из медицинского учреждения.
Условия хранения
Медикаментозное средство рекомендуется хранить в изолированном от досягаемости детьми месте при температуре не ниже 15 °С и не выше 30 °С. Срок хранения медикамента составляет пять лет с даты изготовления. По истечении срока хранения и годности использовать медикамент нельзя и его необходимо утилизировать в соответствии с санитарными нормами.
Источник