- 13 неделя беременности
- Что происходит
- Кровообращение
- Нервная система
- Костная система
- Иммунная система
- Дыхательная система
- Пищеварительная система
- Эндокринная система
- Почки
- Половая система
- Ваше самочувствие на 13-й неделе беременности
- Факторы риска
- Медицинское наблюдение
- Рекомендации
- Токсикоз беременных — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость
- Факторы риска
- Симптомы токсикоза беременных
- Патогенез токсикоза беременных
- Классификация и стадии развития токсикоза беременных
- Степени рвоты беременных
- Осложнения токсикоза беременных
- Диагностика токсикоза беременных
- Лечение токсикоза беременных
- Диета
- Режим
- Медикаментозная терапия
- Физиотерапия
- Прогноз. Профилактика
13 неделя беременности
Что происходит
На 13-й неделе беременности рост вашего малыша около 6 – 7 см, а вес — 20 – 25 г. С этого момента головка будет расти медленнее, а туловище — быстрее.
Что же еще происходит с организмом вашего крохи?
Кровообращение
К сроку 12 – 13 недель беременности сердечко имеет четыре камеры, но, в отличие от сердца взрослого человека, между правым и левым предсердиями у него есть отверстие. Оно «бьется» с частотой 155 – 148 ударов в минуту.
Нервная система
Плод хорошо двигается, у него уже развиты многие рефлексы: кроха реагирует на прикосновение к коже лица, ладошек и пяточек, на громкие звуки и яркий свет. Благодаря развитию рецепторов языка ребенок ощущает вкус околоплодных вод.
Пока она очень тоненькая и полупрозрачная, с просвечивающими кровеносными сосудами. Однако к 12 – 13-й неделе беременности в ней уже сформировались зачатки сальных и потовых желез.
Костная система
Кости малыша состоят из хрящевой ткани, но постепенно начинают затвердевать. Именно поэтому будущей маме очень важно получать с питанием как можно больше кальция.
Иммунная система
С 13-й недели беременности в костном мозге плода образуются В-лимфоциты (клетки иммунитета), а в крови синтезируются иммуноглобулины (антитела) всех классов. Но несмотря на это, иммунная система ребенка еще не активна и не может защитить его от внутриутробной инфекции.
Дыхательная система
Дыхательные мышцы плода уже хорошо развиты, их сокращения происходят при закрытой голосовой щели, поэтому амниотическая жидкость в легкие не попадает.
Пищеварительная система
К 13-й неделе беременности в организме малыша уже вырабатываются некоторые ферменты, а печень плода способна образовывать билирубин.
Эндокринная система
В поджелудочной железе вырабатывается инсулин — гормон, с помощью которого поддерживается нормальный уровень сахара в крови. А щитовидная железа синтезирует тироксин, необходимый для роста и развития организма. Поэтому на данном этапе мать должна получать достаточное количество йода.
Почки
Мочевыделительная система ребенка на 13-й неделе беременности уже функционирует: в почках образуется приблизительно 2,2 мл мочи в час.
Половая система
У девочек в яичниках закладываются фолликулы, у мальчиков начинается процесс перемещения яичек в мошонку, который завершится к рождению.
Ваше самочувствие на 13-й неделе беременности
С началом второго триместра (а это 12 – 13 недель беременности) большинство женщин ощущает прилив бодрости и жизненной энергии. Улучшается настроение, проходит раздражительность и плаксивость.
В этот период у будущей мамы появляется аппетит, и лишь некоторых беременных по утрам продолжает беспокоить тошнота (она окончательно пройдет к 16-й неделе).
Во время 13-й недели беременности плацента вырабатывает гормон прогестерон, который расслабляюще действует на гладкие мышечные волокна. Это нужно для того, чтобы снизить тонус матки и предотвратить выкидыш, но такое же воздействие испытывают на себе и органы пищеварения, из-за чего случаются запоры.
В конце первого триместра, на сроке 12 – 13 недель беременности, началась усиленная подготовка груди к лактации. Количество долек в молочных железах увеличивается, что нередко сопровождается их нагрубанием и болезненностью, а грудь может стать больше на 1 – 2 размера.
Что касается нервной системы, то с 13-й недели беременности баланс происходящих в головном мозге процессов возбуждения и торможения восстанавливается. И если раньше преобладали последние (вы чувствовали сонливость, были медлительной, несобранной), то сейчас все встает на свои места. Во втором триместре у вас повысится работоспособность и вы будете легко справляться с домашними и профессиональными обязанностями.
Факторы риска
13-я неделя беременности весьма противоречива: с одной стороны, все налаживается, но чаще всего именно в этот период у будущих мам проявляется кандидоз (молочница). Причина развития заболевания — грибы candida. Они есть в организме каждого человека и в пассивном состоянии не доставляют никаких проблем, но при стрессах и сбоях иммунитета начинают активизироваться и вытесняют нормальную микрофлору.
Признаки молочницы — ощущение резкого зуда в половых органах и творожистые выделения белого цвета. Не спешите заниматься самолечением: подмывания и спринцевания антисептическими средствами принесут лишь кратковременное облегчение. А отсутствие квалифицированной медицинской помощи на 13-й неделе беременности чревато повышением тонуса матки. Кроме того, к кандидозу может присоединиться бактериальная инфекция, и в этом случае возникнет опасность внутриутробного заражения плода. Последствия такого инфицирования могут быть самыми неприятными.
Медицинское наблюдение
Если вы уже встали на учет в женскую консультацию, то к 12 – 13-й неделе беременности должен быть проведен первый пренатальный скрининг. Если же по каким-либо причинам этого не сделано, нужно срочно пройти обследование, которое включает в себя:
- Ультразвуковое исследование плода;
- Анализ на свободный b-ХГЧ;
- Анализ на РАРР-А, или протеин А.
С помощью скрининга оценивается степень риска дефектов нервной трубки, а также хромосомных аномалий, с которыми связаны такие заболевания, как синдром Эдвардса и синдром Дауна.
УЗИ на 13-й неделе беременности покажет очертания и размеры малыша, его шевеление. Кроме того, с помощью ультразвукового исследования доктор сможет оценить состояние матки, предлежание и место прикрепления плаценты, установить приблизительный срок родов.
Также на этапе 13 недель беременности необходимо сделать клинический анализ крови и общий анализ мочи. По их результатам оценивается риск развития анемии, воспалительных и эндокринных заболеваний.
Рекомендации
Советы по правильному питанию остаются теми же и для 12 – 13-й недели беременности. Ваш рацион должен быть полезным, сбалансированным и включать сезонные овощи и фрукты, животный белок и молочные продукты. Старайтесь не переедать и контролируйте свой вес.
Если вас беспокоят запоры на сроке 13 недель беременности, добавьте в меню блюда из круп и продукты, богатые клетчаткой (отруби, сырые овощи). Не забывайте о достаточном потреблении жидкости: в идеале ежедневно нужно выпивать не менее 8 стаканов воды.
Проводите больше времени на свежем воздухе, делайте простые физические упражнения, если есть возможность — посещайте бассейн. На протяжении всего периода ожидания малыша (в том числе и на 13-й неделе беременности) старайтесь избегать мест скопления большого количества людей. С аккуратностью относитесь к выбору бытовой химии. В случае заболевания не занимайтесь самолечением, а сразу же обращайтесь к специалистам.
Если нет медицинских противопоказаний, не отказывайтесь от интимной близости на 13-й неделе беременности: она положительно сказывается на состоянии организма и помогает гармонизировать отношения с вашей «второй половинкой».
Источник
Токсикоз беременных — симптомы и лечение
Что такое токсикоз беременных? Причины возникновения, диагностику и методы лечения разберем в статье доктора Карагулян О. Р., гинеколога со стажем в 18 лет.
Определение болезни. Причины заболевания
Токсикоз беременных (Nausea and vomiting during early pregnancy) — это нарушение обмена веществ в первой половине беременности [2] . Зачастую проявляется рвотой и слюнотечением, которые приводят к обезвоживанию организма.
Проявления токсикоза схожи с обострениями гастрита, холецистита, панкреатита и анемии. Поэтому, если у пациентки есть хронические заболевания, о них следует сообщить гинекологу.
Распространённость
Симптомы токсикоза, такие как тошнота и рвота, могут возникнуть в разное время: у 34 % женщин они появляются в первые четыре недели после последней менструации, у 85 % — в течение восьми недель. Тошнота при этом возникает у 90 % беременных, рвота — у 52 %. Однако лечение в больнице требуется лишь 2–3 % пациенткам с чрезмерной рвотой [15] .
У 90 % женщин симптомы токсикоза уменьшаются к 12–13-й неделе беременности [3] . Если они беспокоят на более позднем сроке, то это уже признаки других заболеваний: преэклампсии, эклампсии и холестаза беременных, которые требуют срочной госпитализации.
Факторы риска
Предрасполагающие факторы развития токсикоза:
- многоплодная беременность;
- беременность плодом женского пола [15] ;
- ожирение и дефицит массы тела;
- психологические нарушения, например депрессивные состояния;
- расстройства пищевого поведения — булимия и анорексия;
- хронические заболевания ЖКТ — чаще всего холецистит и панкреатит;
- заболевания щитовидной железы — гипотиреоз и транзиторный гестационный тиреотоксикоз [1][3] ;
- бронхиальная астма;
- сахарный диабет;
- мигрень.
Риск токсикоза выше, если он уже возникал при предыдущих беременностях, а также при пузырном заносе в анамнезе и склонности к укачиванию в транспорте. Его вероятность также возрастает у женщины, чьи мать или сестра при беременности страдала от выраженной тошноты и рвоты.
Токсикоз не усугубляется от приёма витаминов, препаратов железа и гормонов [2] . Спровоцировать тошноту или лёгкую рвоту может любой запах, а иногда и вид продукта.
Если состояние не влияет на общее самочувствие и работоспособность, анализы в норме и нет потери веса, то токсикоз — естественный процесс, лечить его не нужно. Если присутствует всё перечисленное, то беременной потребуется медицинская помощь и, возможно, придётся лечь в больницу.
Симптомы токсикоза беременных
В норме тошнота и рвота у беременных возникают не более трёх раз в сутки, чаще по утрам и натощак. Такие симптомы не требуют лечения и проходят самостоятельно к 12–13 неделям беременности. Как правило, женщина сама может справиться с недомоганием, подобрав подходящий ей режим дня и список продуктов и напитков.
К проявлениям токсикоза относятся:
- изжога, рвота, постоянная тошнота и металлический привкус во рту ;
- избыточное слюноотделение;
- недомогание, слабость и быстрая утомляемость;
- сонливость и раздражительность,
- нарушение сна — ранний прогностический признак тяжёлого токсикоза [16] ;
- снижение веса;
- изменение вкусовых предпочтений — беременные часто хотят съесть несочетаемые продукты, например селёдку со сгущёнкой, солёные огурцы с мандаринами;
- повышенная чувствительность к запахам.
Если симптомы возникают несколько раз в день, не зависят от приёма пищи, при этом ухудшается общее самочувствие, пропадает аппетит и снижается вес, то это признаки токсикоза. В таком случае женщине, скорее всего, нужна медицинская помощь [6] . Чем быстрее она обратится к врачу и начнёт лечение, тем лучше. Иначе могут развиться серьёзные осложнения: почечная, сердечная и полиорганная недостаточность. В тяжёлых случаях может потребоваться реанимация и прерывание беременности.
Патогенез токсикоза беременных
Патофизиология тошноты и рвоты на ранних сроках беременности до конца неизвестна [14] .
Существуют различные теории развития токсикоза:
- Генетическая — токсикоз чаще встречается среди родственниц первой линии.
- Токсическая — рвота беременных связана с отравлением организма продуктами обмена веществ.
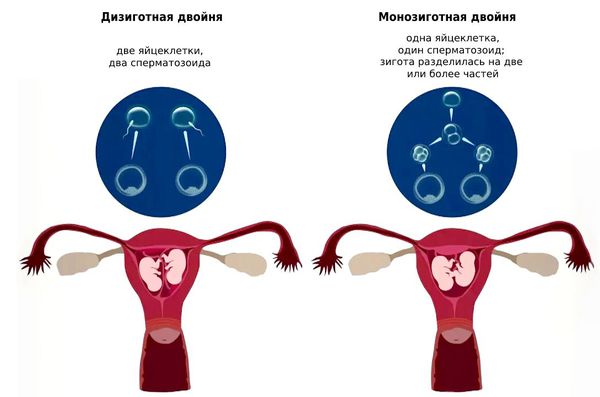
- Иммунологическая — недомогание вызвано реакцией организма женщины на антигены плода. Признаки токсикоза усиливаются одновременно с развитием лимфоидной ткани ребёнка. При беременности дизиготными двойнями токсикоз проявляется сильнее, чем при монозиготных двойнях. Это объясняется тем, что в первом случае в организм матери поступает больше антигенного материала.
- Инфекционная — у женщин с выявленной бактерией Helicobacter pylori чаще возникает рвота средней тяжести или чрезмерная. H. pylori нарушает всасываемость витаминов и микроэлементов, поэтому беременность протекает тяжелее [12] .
- Психогенная теория — чем более расшатана нервная система женщины, сильнее страх перед родами, боязнь осложнений и рождения больного ребёнка, тем острее токсикоз.
- Психоэмоциональная теория — к недомоганию могут приводить истерики и неврозы.
- Нервно-рефлекторная — рвота возникает, когда нарушено взаимодействие центральной нервной системы и внутренних органов.
- Теория эволюционной адаптации — отказ от некоторых продуктов является эволюционным механизмом, защищающим плод от вредного воздействия ряда веществ.
- Теория взаимосвязи токсикоза с уровнем эстрадиола и ХГЧ — тошнота и рвота возникают, когда концентрация ХГЧ достигает пика, и исчезают при его снижении между 14-й и 20-й неделями.
Однако ни одна из этих теорий не отвечает на вопрос, почему токсикоз развивается не у всех беременных.
Классификация и стадии развития токсикоза беременных
Токсикоз беременных в Международной классификации болезней (МКБ-10) кодируется как 021 Чрезмерная рвота беременных. К ней относятся:
- О21.0 Рвота беременных лёгкая или умеренная.
- О21.1 Чрезмерная или тяжёлая рвота беременных с нарушением обмена веществ.
- О21.2 Поздняя рвота беременных.
- О21.8 Другие формы рвоты, осложняющей беременность.
- О21.9 Рвота беременных неуточнённая [8] .
К редким формам токсикоза относятся:
- дерматоз — заболевания кожи, волос и ногтей;
- тетания — непроизвольные болезненные сокращения мышц;
- гепатоз — заболевание печени с дистрофическими изменениями её клеток;
- остеомаляция — недостаточная минерализация костной ткани.
Степени рвоты беременных
- Лёгкая степень:
- постоянная тошнота;
- рвота до 3–5 раз в сутки;
- частота сердечных сокращений (ЧСС) повышается до 80–90 ударов в минуту, артериальное давление в норме;
- вес не снижается либо уменьшается незначительно — до 5 % от исходного;
- температура тела в норме;
- уровень билирубина, цвет склер и кожи в норме;
- возможна незначительная сухость кожи;
- стул ежедневный, объём выделяемой мочи (диурез) 800–900 мл в сутки;
- в моче могут появляться кетоновые тела (кетонурия), но их уровень незначителен.
- Средняя степень:
- рвота 6–10 раз в сутки;
- ЧСС повышается до 90–100 ударов в минуту;
- артериальное давление составляет 90–100 мм рт. ст.;
- вес уменьшается на 6–10 % от исходного;
- температура тела может вырасти до субфебрильной (37,1–38,0 °С);
- у 5–7 % женщин появляется желтушность склер и кожи, что связано с ростом уровня билирубина до 21–40 мкмоль/л;
- возможна сухость кожи;
- у 20–50 % пациенток периодически возникает кетонурия.
- Чрезмерная рвота:
- рвота 11–15 раз в сутки и чаще;
- ЧСС повышается до 100 ударов в минуту;
- артериальное давление — 100 мм рт. ст. и ниже;
- вес снижается более чем на 10 % от исходного;
- у 35–80 % женщин температура повышается до субфебрильной;
- у 20–30 % пациенток появляется желтушность склер и кожи;
- гипербилирубинемия — 21–60 мкмоль/л;
- выраженная сухость кожи;
- задержка стула, диурез 700 мл и меньше;
- у большинства пациенток развивается выраженная кетонурия [1] .
Осложнения токсикоза беременных
Лёгкие проявления токсикоза — это нормальное физиологическое состояние. Они пройдут, когда сформируется плацента: к 12–13 неделям беременности, реже к 16 неделям. Медицинское вмешательство при этом не требуется. Осложнения развиваются только при тяжёлом течении токсикоза.
Самое частое осложнение рвоты беременных — нарушение водно-электролитного баланса. В дальнейшем оно может привести к опасному для жизни женщины состоянию — полиорганной недостаточности, то есть ухудшению функций нескольких органов [9] .
Такие осложнения возникают в 3–5 % случаев. Возможно, они связаны с наличием хронических заболеваний или реакцией организма женщины на чужеродный генетический материал.
Заподозрить полиорганную недостаточность можно в том случае, если пациентке не становится лучше после лечения. Также может присоединиться лихорадка, тахикардия, появиться желтушность склер и кожи, боль в животе.
Диагностика токсикоза беременных
При признаках токсикоза важно провести дифференциальную диагностику с другими заболеваниями, а не списывать все симптомы на беременность.
На токсикоз похожи:
- гастрит, панкреатит, желчнокаменная болезнь, язва или рак желудка, аппендицит, гепатит;
- пузырный занос;
- инфекционные заболевания — вирусный гепатит, ротавирусная инфекция;
- эндокринологические заболевания — тиреотоксикоз;
- заболевания центральной нервной системы, мигрень, опухоли головного и спинного мозга, вестибулярные поражения, острое нарушение мозгового кровообращения;
- отравление лекарственными средствами, угарным газом, наркотиками и алкоголем;
- заболевания мочевыделительной системы и мочекаменная болезнь[7] .
При подозрении на эти заболевания, кроме общего анализа мочи и крови, проводят дополнительные обследования:
- анализ крови на гепатиты;
- ультразвуковое исследование (УЗИ) почек и щитовидной железы;
- компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) брюшной полости и головного мозга;
- осмотр глазного дна и консультацию окулиста;
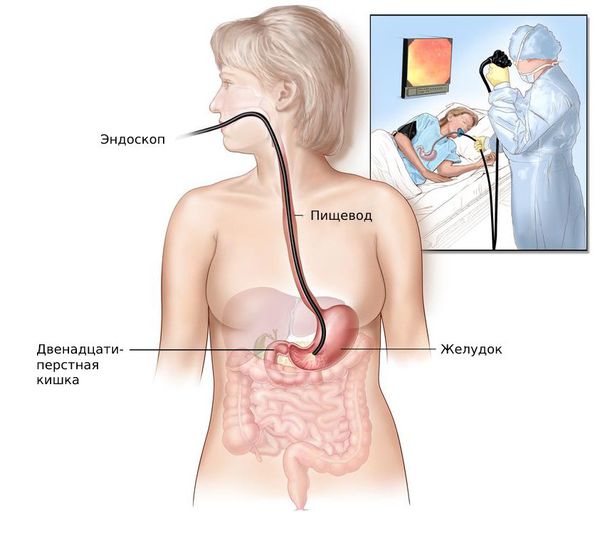
- фиброгастродуоденоскопию (ФГДС).
Чтобы определить тяжесть рвоты при беременности, применяют шкалу Motherisk PUQE-24.
Состояние оценивается по трём критериям:
- Сколько раз за последние сутки была рвота.
- Сколько времени продолжалась тошнота и боль в желудке.
- Сколько раз за последние сутки возникали рвотные позывы, не приносящие облегчения.
Баллы за ответы
| Ответы на вопросы | Баллы | ||
|---|---|---|---|
| 1 | 2 | 3 | |
| совсем нет | не было | не было | 1 |
| один час и менее | 1–2 раза | 1–2 раза | 2 |
| 2–3 часа | 3–4 раза | 3–4 раза | 3 |
| 4–6 часов | 5–6 раз | 5–6 раз | 4 |
| более 6 часов | 7 и более раз | 7 и более раз | 5 |
- лёгкая степень: 6 и менее баллов;
- умеренная: 7–12 баллов;
- тяжёлая: 13–15 баллов.
Лечение токсикоза беременных
Лёгкая рвота проходит самостоятельно или легко лечится амбулаторно.
Диета
Лечение токсикоза всегда начинают с диеты. Пища должна быть разнообразной и содержать достаточно витаминов. Следует исключить жареное, жирное и острое, избегать чувства голода и пить больше жидкости.
Прежде чем встать с постели, можно съесть банан или крекер. Питаться необходимо небольшими порциями каждые 2–3 часа, чтобы желудок никогда не был пустыми. Пища должна быть комнатной температуры. Предпочтительно есть полусидя — это уменьшит заброс пищи из желудка в пищевод. Также следует исключить спешку при её приёме.
Чтобы облегчить состояние, можно 5–6 раз в день пить немного минеральной щелочной воды — она снижает кислотность желудка и тем самым уменьшает изжогу и риск заброса содержимого двенадцатиперстной кишки в желудок.
Ослабить тошноту помогут:
- мята и мелиса в виде конфет, жевательной резинки и чая;
- мёд — богат микроэлементами и витаминами, но употреблять его нужно умеренно;
- ромашка — настой или чай;
- солодка;
- клюква;
- имбирь — важно помнить, что его активное вещество 6-гингерол увеличивает риск кровотечения, поэтому принимать его небезопасно.
Влияние растительных средств на организм при беременности исследовано недостаточно. Кроме того, их важно правильно дозировать. Поэтому перед их приёмом следует проконсультироваться с гинекологом.
Режим
Нужно уменьшить, а желательно максимально исключить стрессы. Если есть возможность, то лучше взять отпуск.
Медикаментозная терапия
Медикаментозная терапия показана только при среднем или тяжёлом течении токсикоза. Она должна быть комплексной и включать:
- витамин В6 с Доксиламином, дозировку следует уточнить у гинеколога [17] ;
- противорвотные препараты — регулируют работу центральной нервной системы и блокируют рвотный рефлекс; если при предыдущей беременности была чрезмерная рвота, то их начинают принимать до появления симптомов;
- седативные препараты — уменьшают эмоциональное напряжение без снотворного эффекта;
- изотонический раствор внутривенно — помогает при обезвоживании организма;
- препараты, нормализующие метаболические нарушения [1][10] .
Физиотерапия
- электросон и электроанальгезию — методы лечебного воздействия импульсным током;
- точечный массаж [13] .
При комплексном лечении результат достигается в среднем за 6–8 дней. Далее потребуется поддерживающая терапия, которая предотвратит рецидив токсикоза.
Обо всех признаках токсикоза, которых не было ранее, необходимо сообщить гинекологу и совместно решить, к какому специалисту обратиться.
Прогноз. Профилактика
При токсикозе лёгкой и средней степени тяжести прогноз благоприятный, но он ухудшается у пациенток с чрезмерной рвотой.
При угрожающих жизни состояниях может потребоваться прерывание беременности.
Признаки такого состояния:
- рвота не прекращается три дня;
- диурез снижен до 300 мл в сутки;
- ацетонурия нарастает в течении 3–4 дней;
- выраженная тахикардия;
- резкий упадок сил, апатия, бред и эйфория;
- изменяется кислотно-основное состояние крови;
- уровень билирубина повышен до 100 ммоль/л и более.
Если пациентка лечится в отделении интенсивной терапии, но её состояние не улучшается или ухудшается, то придётся прерывать беременность. Такая вынужденная мера необходима, чтобы сохранить женщине жизнь [5] .
Основа профилактики токсикоза — лечить хронические заболевания при подготовке к беременности. Также важно устранить психические нагрузки и обеспечить эмоциональный покой [8] .
Рекомендации по профилактике:
- за месяц до беременности принимать витамины B1 и B6 [17] ;
- часто и дробно питаться, не ожидая, пока появится чувство голода;
- с утра, не вставая с постели, перекусить — можно съесть банан, сыр или сухарик;
- не ложиться сразу после еды;
- исключить жирные, жареные и острые блюда;
- употреблять больше жидкости;
- пить воду с лимоном, мятой или есть мятные леденцы;
- если нет проблем с пищеварительным трактом, употреблять цитрусовые — в них содержится синефрин, который обладает лёгким противорвотным действием.
Источник