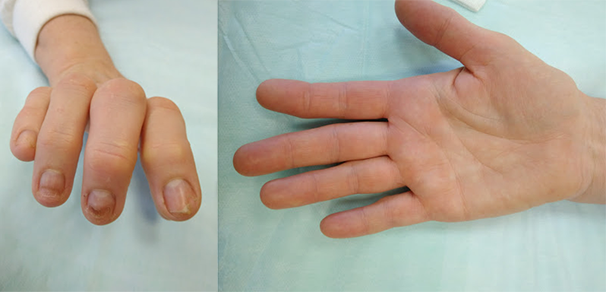
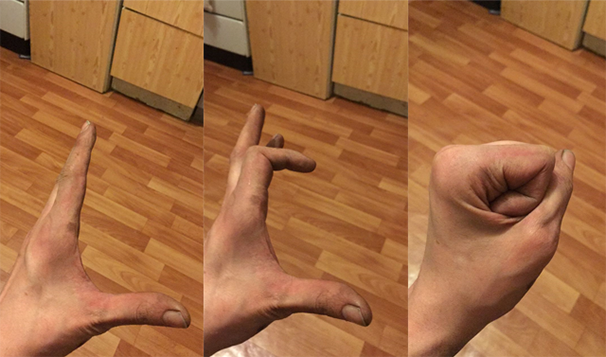
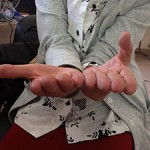
Неправильно сросшийся перелом пальца руки
Переломы костей кисти — самые частые переломы среди всех костей человеческого скелета. Такие переломы случаются на рабочем месте или в быту в результате удара тяжелыми предметами или о них, при падении, а также при занятиях различными видами спорта.
Большинство таких перелом лечатся консервативно без хирургического вмешательства, однако некоторые переломы: открытые, внутрисуставные, нестабильные, с угловым или ротационным смещением, требуют оперативного лечения, то есть фиксации отломков с помощью спиц, винтов или пластин. При отсутствии должного лечения переломы пястных костей и фаланг пальцев срастаются неправильно и могут приводить к ограничению функции и косметического вида кисти. Неправильно сросшиеся внутрисуставные переломы являются причиной посттравматического остеоартроза, который может быть причиной боли и ограничения движений в поврежденном суставе.
Следует помнить, что не все переломы, сросшиеся со смещением, вызывают нарушение функции кисти или пальца. Также параллельно с неровно сросшимся переломом могут быть и другие проблемы, не связанные с перенесенной травмой.
Неправильно сросшийся перелом пальца руки — более сложная проблема, чем любой другой неправильно сросшийся перелом. Ведь хорошая функция кисти зависит также от подвижности суставов, чувствительности, кожного покрытия, кровоснабжения, скольжения сухожилий сгибателей и разгибателей. Любая патология этих структур может ограничить возможности хирургической реконструкции пальца.
Если сломанный палец сросся неправильно, надо в первую очередь взвесить все возможные риски и преимущества хирургического вмешательства, обсудить цели и возможности лечения с кистевым хирургом.
Как диагностировать?
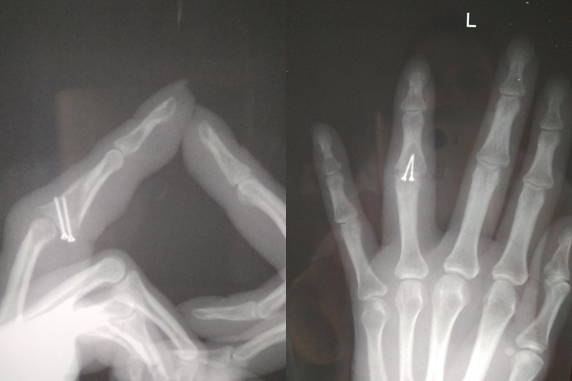
Выявить нарушение функции кисти, связанное с неправильным сращением перелома обычно нетрудно. Часто есть внешние признаки, такие как патологическая ротация, горбинка на тыле кисти, угловая деформация пальца и прочие. Для уточнения характера деформации кости обычно достаточно рентгеновского снимка. Очень важно снимать каждый палец отдельно в четкой прямой и боковой проекциях.
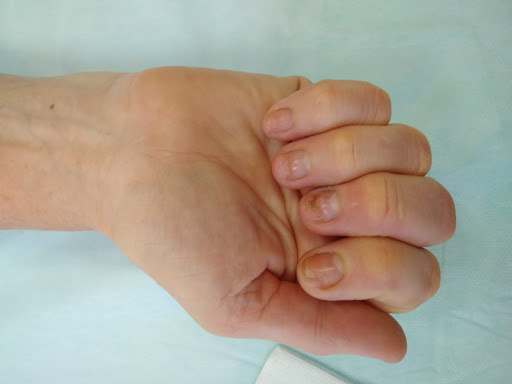
Ротационное смещение оценивается при сжатии пальцев в кулак: есть ли перекрещивание или нет. И здесь могут возникнуть трудности, например, мы предполагаем, что палец просто еще не разработан и поэтому не сгибается, а на самом деле там есть небольшое ротационное смещение, которое и затрудняет его сгибание.
Так что для полноценной диагностики важен и анализ рентгенограмм и осмотр специалистом. Ведь оценить подвижность сухожилий можно только при осмотре, УЗИ или МРТ не очень помогают в оценке состояния мягких тканей, когда речь идет о пальцах.
В случае внутрисуставных переломов для оценки смещения может быть назначена компьютерная томография.
Лечение
Так что делать, если палец сросся неправильно?
Стоит обратиться к специалисту по лечению патологии кисти. Обычный травмпункт или отделение травматологии в больнице с малой вероятностью возьмут на себя лечение последствий перелома кисти и будут правы.
Для начала предстоит выяснить, являются ли жалобы пациента следствием неправильного сращения или недостатком реабилитации. Посттравматические контрактуры суставов кисти практически всегда сначала проходят курс лечения у кистевого терапевта с применением динамического ортезирования и прочих методик для безоперационной разработки суставов.
Если действительно неправильно срослась кость пальца на руке, то хирург совместно с пациентом принимает решение о сроках и способах коррекции этой деформации. Большинство переломов фаланг пальцев и пястных костей можно исправить и зафиксировать с помощью спиц.
Такие операции я предпочитаю проводить с местной анестезией, потому что это безопасно и удобно. Прямо на операционном столе пациент двигает вновь зафиксированными пальцами, что позволяет удостовериться в коррекции деформации и стабильности фиксации. В послеоперационном периоде это придает уверенности для разрешения ранней разработки движений.
Обычно я не оставляю спицы торчать, а скусываю их под кожей. Удаляются они через 5-6 недель через небольшие проколы также под местной анестезией.
На время сращения перелома после операции изготавливается индивидуальный ортез из термопластика, который намного легче и удобнее обычного гипса.
Случай из практики №1
Девушка, у которой неправильно срослась фаланга пальца, вот так описала свои жалобы:
“Если рука в покое, в пальце тянущее ощущение где-то от середины ладони, он будто тяжелее остальных, или как-будто затёкший, это не беспокоит, просто заметно. При вибрации, встряхивании пальца больно от слегка до очень, например, если задеть рукой что-нибудь (не стукнуться, а легко) — за одежду зацепиться, рукой об руку, мебель — это уже больно, морщусь, но терпимо. Муж неожиданно за руку взял — аж вскрикнула, резкая боль. Держать в руке весомый (салатница, книга) предмет (4 пальца внизу большой сверху) больно, сразу перехватываю другой рукой. Разжимаю кулак после того как пакет из магазина принесу и пару минут перетерпеть надо пока боль утихнет — хотя нагрузка вроде больше на другие пальцы, и нести было не больно. При этом сгибать-разгибать палец больно, только если стараться сделать это с усилием, дальше, чем у него самого получается” (орфография и пунктуация автора сохранены).
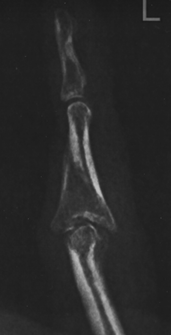
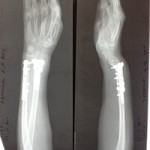
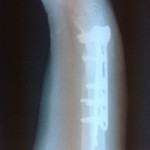
На снимке отчетливо видно смещение по суставной поверхности средней фаланги, которое не было устранено при лечении перелома.
В данном случае корригирующая остеотомия невозможно и была выполнена пластика костно-хрящевым трансплантатом из крючковидной кости (hemi-hamate arthroplasty).
При этой операции берется кусочек кости с хрящом из крючковидной кости, который идеально подходит для замещения дефекта суставной поверхности основания средней фаланги.
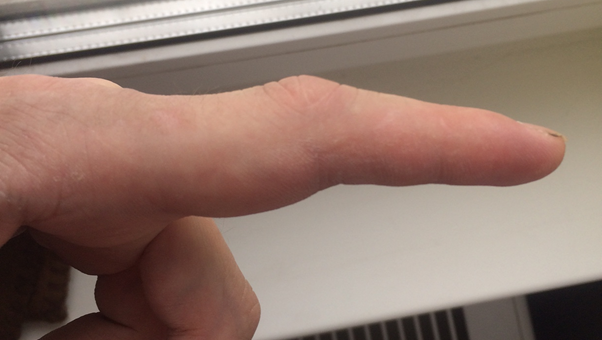
Вот так выглядит палец после операции.
Спустя три месяца девушка писала о нем уже совсем по-другому:
“Все действия, которые не могла делать рукой до операции из-за боли в пальце, выполняю без проблем, слегка болезненные ощущения только когда пытаюсь до конца согнуть его и сразу до конца разгибаю и наоборот, но боль не резкая и сразу проходит.
Комплекс реабилитационных упражнений, который мне показала доктор в handclinic, начинала потихоньку — теперь намного активнее выполняю, сила в пальце практически наравне с остальными, плюс руль (хороший тренажёр на сжатие), плюс сумки-портфели — рукой действую активно, даже мышца предплечья левого уже выровнялась с правой, а то я их в августе сравнила нечаянно, весьма удивилась, насколько за полгода после перелома левая рука ослабла.
Насколько я поняла Ваши прогнозы — дела с пальцем, в принципе, как ожидалось”.
Случай №2
Молодой человек из Подмосковья сам заподозрил, что у него неправильно срастается перелом пальца.
Привожу фрагмент переписки с согласия пациента (орфография автора, коррекция нецензурной лексики):
Посетив две идеальные больницы и беседы с глав врачами по знакомству )
Один усыпить меня хотел,
Второй чуть не укол в позвоночник чтоб пол тела отнялось
И трое суток на реабьлитацию.
В штатах коленки меняют под месной
В россии палец лечут под общей
В москве
Представляю как по направлению меня бы отлечили
Чесно скажу вас нашел в инете с предчуствеем, что палец сломан, спустя пару недель я пошел сделал снимок к теще в больницу
Там хирург который один из главных сказал делать надо 200%
Под общим говорит вправим проснешся палец новый ))я говорю эээ не… я в инете видел что под местным делают
Он в итоге плавно подслился
Второй заход был в институт травмотологии
И зав отделением предлагал укол чтоб пол тела отказало
И 3дня лежать минимум
Тоже был послан сразу и я к вам поехал )
Чуть позже отпишу названтя 1% осталсЯ
Кстати оба предлагали на пластины нададить палец
Потом выковыривать через пол года
Слава богу я испугался.
А ситуация была вполне рядовая:
Сращение со смещением в результате отсутствия лечения.
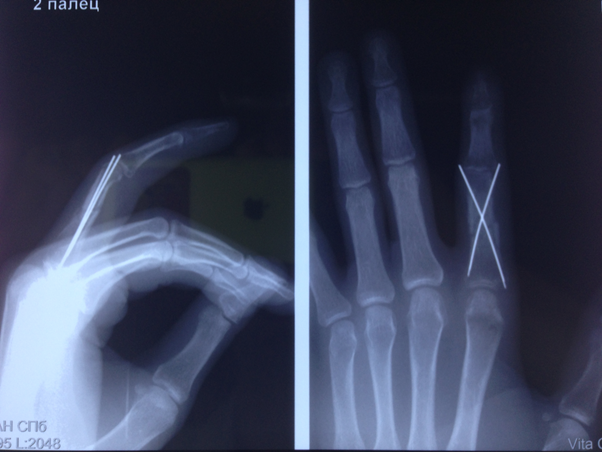
Была выполнена остеотомия основной фаланги с фиксацией спицами под местной анестезией .
Функция, по словам пациента, восстановлена и “палец, как с завода”.
Я надеюсь, что теперь, если неправильно сросся палец на руке, что делать вы знаете.
Источник
Результат реконструктивной операции после несросшегося перелома лучевой кости
Пациентка обратилась за помощью спустя полгода после перелома предплечья и проведенной операции. Она была неудовлетворена результатами лечения, беспоколи боли в лучезапястном суставе и предплечье, ограничение движений, также была изменена форма руки. С последним пациентка готова была смириться.
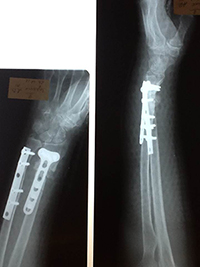
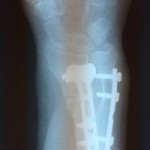
Вот такие рентгенограммы были представлены на первичном осмотре.
Сразу обращает на себя внимание укорочение лучевой кости и наклон дистального отломка в ладонную сторону.
Этот наклон уберег сгибатели от острых кончиков слишком длинных винтов.
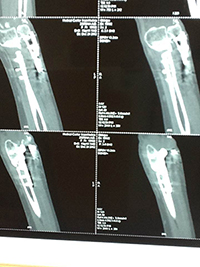
Для уточнения внутрисуставных взаимоотношений я назначил КТ.
На КТ хорошо видно, что в дополнение к неправильному положению отломков кости также присоединяется и несращение перелома. К счастью на момент обращения не было признаков нестабильности.
Пациентке была выполнена операция — удаление пластины, пластика собственной костью из гребня подвздошной кости, фиксация новой пластиной.
Вот некоторые особенности в ходе операции — пришлось использовать тыльный доступ, поскольку первичный остеосинтез выполнен из непопулярного сейчас тыльного доступа. После удаления пластины между ней и костью были обнаружены остатки длинного разгибателя большого пальца. Растянуть руку и полностью восстановить длину лучевой кости оказалось очень нелегко, т.к. мышцы значимо сократились со времени перелома. Зато не пришлось делать остеотомию, т.е. заново перерубать кость, потому что перелом действительно не сросся. Пришлось брать новую пластину, т.к. старая оказалась коротковата.
На послеоперационных снимках можно отметить увеличение длины лучевой кости, относительное выравнивание ее оси. Также об удлинении лучевой кости говорит сантиметровая ширина костного трансплантата.
Пациентка выписана на следующие сутки после операции без значимых болей в руке. Для большей уверенности в сохранности остеосинтеза на первые 4 недели изготовлен фиксатор.
На контрольном осмотре через 6 месяцев после операции пациентка удовлетворена функцией и внешним видом руки. Единственная жалоба — это тянущие ощущения по локтевой поверхности предплечья.
К сожалению, наши рентгенологи не смогли сделать честные прямую и боковую проекции, однако и по этим снимкам заметна перестройка костного трансплантата, хоть дистально часть щели между костями еще прослеживается. При осмотре никаких признаков нестабильности не обнаружено. Несмотря на кажущееся укорочение лучевой кости, симптомов полулунно-локтевого импинджмента не выявлено, пронация-супинация в полном объеме, безболезненна.
Проблема с разгибанием и отведением большого пальца сохраняется, несмотря на то, что пациентка к этому адаптировалась и говорит, что это мелочи.
Через год после операции я планирую удалять пластины и восстановить длинный разгибатель большого пальца за счет собственного разгибателя указательного. Это должно избавить от неприятных ощущений по локтевой поверхности предплечья и улучшить «раскрытие» ладони. Захочет ли еще одну операцию пациентка — посмотрим через полгода.
Источник
Не чувствую пальцев после перелома
Различается осязательная, тактильная, тепловая, болевая и, наконец, глубокая чувствительность.
Тактильная чувствительность исследуется при помощи ватки или кисточки Фрея, а болевая — при помощи иглы.
Частичное восстановление чувствительности после повреждений нервов происходит вследствие перестройки дерматомов. После денервации чувствительность выпадает не только в области автономного снабжения, но и в промежуточной зоне. Однако через несколько дней иннервация промежуточной зоны обеспечивается смежными с зоной нервами, таким образом площадь нечувствительной зоны уменьшается. Позже волокна соседних нервов врастают и в область автономного снабжения, вследствие чего участок с нарушенной чувствительностью в дальнейшем уменьшается.
Для нормальной функции кисти необходимо наличие ненарушенной чувствительности и способности захвата. Целостность срединного нерва особенно важна для осязания. При выпадении функции его наступает тяжелое нарушение осязания. Больные узнают предметы только при помощи зрения; они роняют инструменты, их захват становится неловким и часто нарушается.
Различные субъективные методы исследования чувствительности кожи (кисточка, игла) мало дают для исследования кожи кисти. Среди всех методов исследования наиболее достоверные данные дает способ Вебсра — различие одновременных раздражений в двух точках. Моберг рекомендует пользоваться способом монет Седдона. Недостаток всех этих способов исследований заключается в том, что, как мы уже отметили в главе об общих исследованиях, результаты во многом зависят от способности или намерения больного сконцентрировать свое внимание на исследовании.
Субъективные методы исследования совершенно неприменимы у детей, у тяжело травмированных, у больных с нарушенной психикой, а также у пострадавших, имеющих сильные боли. Эти методы исследования в случае симуляции или аггравации не дают возможности для выяснения истины.
При полном повреждении любого из нервных стволов верхней конечности отсутствует потоотделение, что не всегда наблюдается при частичном повреждении нерва. Отсутствие потоотделения является объективным признаком денервации соответствующего участка кожи, поэтому он положен в основу нескольких клинических методов исследований для распознавания ангидротического участка кожи.
Рихтер и Катц еще в 1943 году указывали на то, что денервированная кожа является сухой и электрическое сопротивление ее отличается от нормальной кожи. В то время как сопротивление нормальной кожи составляет 140 000 ом, в денервированных участках оно достигает 3 600 000 ом. Исследование электрического сопротивления ангидротической кожи не получило широкого распространения, так как дермометрические методы исследования не являются достаточно убедительными на практике. В 1951 году Кан обнаружил, что при вызывании у больного сильного потоотделения под микроскопом можно обнаружить разницу между денервированной и нормальной кожей.
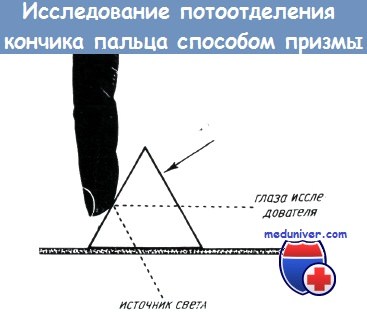
При пользовании этим объективным методом появление капли пота проверяется при помощи офтальмоскопа (линза +20° С) или же призмы. В случае применения последней поверхность кожи, источник света и призма располагаются так, как это показано на рисунке, при этом возможно наиболее точное проведение исследования.
Буннелл также обратил внимание на то, что на денервированных участках отсутствует потоотделение и кожа кисти приобретает характерный вид: «Участок кожи, лишенный иннервации, является настолько характерным, что он может быть обнаружен на здоровой коже при прикосновении к нему пальцем. Палец скользит по нему легко, без каких-либо препятствий, в отличие от нормальной кожи, в которой имеются потовые железы». Эти наблю дения использовались Мобергом при выработке объективных методов исследования чувствительности кожи.
Он установил, что на кончиках пальцев в атрофически измененных (на почве повреждения нервов) участках сосочковые линии сближаются, сгущаются и часть их дезынтегрируется. Принимая во внимание вышеизложенное, понятно, что при изучении обыкновенных отпечатков пальцев можно получить ценные данные о денервации кожи. Изучение потоотделения с помощью отпечатков пальцев привело к дальнейшему развитию вопроса.

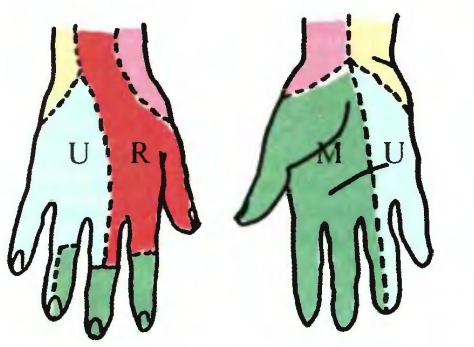
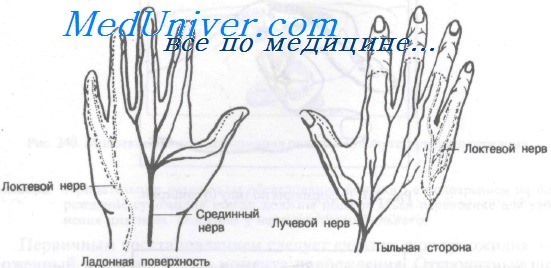
Участки, заштрихованные в клетку, соответствуют месту полного выпадения чувствительности. На участках, обозначенных точками, при исследовании иглой — выражена аналгезия. На заштрихованных участках кожи при соприкосновении выражена некоторая анестезия.
На схемах а—б показано выпадение чувствительности на ладони и на тыле кисти при повреждении срединного нерва.
На схемах в-г показана область выпадения чувствительности при повреждении локтевого нерва,
д — нарушение чувствительности после повреждения лучевого нерва
Методы исследования, основанные на изучении потоотделения, принципиально не отличаются от метода, описанного Минором в 1928 году. В основе этого так называемого «йод-крахмального» метода лежит изменение цвета кожи при наступлении потоотделения. Гутман (1940) для проведения этого исследования рекомендовал применение квинизарина. При этом кисть присыпается порошком квинизарина (28 г сульфат квинизарина натрия, 24 г бикарбоната натрия и 4 г рисового крахмала), предварительно для усиления потоотделения больному дается аспирин и горячий чай.
Исследуемая кисть укладывается в шкаф с горячим воздухом. Участки с нормальным потоотделением окрашиваются в пурпурно-красный цвет, а денервированные участки, лишенные потоотделения, не дают подобной цветной реакции. Эти методы исследования широко применялись на практике, но не для исследования чувствительности кожи кисти. Способы с применением красящих веществ неприятны для больного, они могут оказывать неблагоприятное влияние и на кожное дыхание. При отделении пота, как правило, краска растекается, что не дает возможности проведения резкой границы между здоровым и денервированным участком кожи.
Ренделл (1953) и Моберг (1958) показали различие между потоотделением здоровой и денервированной кожи при помощи йод-крахмального и нингидринного отпечатка пальцев. Отверстиядействующих потовых желез на отпечатках наиболееотчетливо выражены соответственно мякоти пальцев и возвышениям кисти. Эти отпечатки пальцев и кисти напоминают дактилоскопические, метод является объективным, то есть не зависит от больного. Большим преимуществом метода является то, что отпечатки могут быть сохранены и могут служить для сравнения.
Данные потоотделения, как критерий состояния чувствительных нервов кисти, оказались весьма ценными благодаря тому, что симпатические нервные волокна, регулирующие функцию потовых желез, входят в плечевое сплетение в шейной области и сопровождают чувствительные нервные стволы до периферии. Если повреждается периферический нерв кисти или предплечья, то потовые железы соответствующей области лишаются иннервации. Иннервация потовых желез не нарушается только в случае повреждения наиболее проксимального отдела срединного нерва, лежащего нейтральнее места вхождения в него симпатических волокон.
Поэтому по выпадению функции потовых желез можно судить и о повреждении периферических нервов. О чувствительности кожи, находящейся периферичнее места предполагаемого повреждения нерва,можно судить по изучению функции потоотделения на кончиках пальцев.
Исследование чувствительности с помощью йодно-крахмальных отпечатков пальцев. Ренделл в 1953 году видоизменил метод Минора, а. именно: йодом и крахмалом пропитывалась бумага, при прикосновении к ней кисти образовывалась синяя окраска благодаря содержанию воды в поте.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник