- СУЩЕСТВУЕТ ЛИ НАРКОТИЧЕСКАЯ ДЕПРЕССИЯ У НОВОРОЖДЕННЫХ, ИЗВЛЕЧЕННЫХ ПРИ КЕСАРЕВОМ СЕЧЕНИИ
- Недоношенные дети
- Риски заболевания
- Наблюдение у специалистов
- Что делать?
- Перинатальное поражение центральной нервной системы (ППЦНС)
- Что такое ППЦНС?
- Каковы причины и факторы риска ППЦНС?
- Какие бывают разновидности синдромов ППЦНС?
- Какие симптомы и диагностические критерии у ППЦНС?
- Как лечат ППЦНС?
- В чем опасность и последствия ППЦНС?
СУЩЕСТВУЕТ ЛИ НАРКОТИЧЕСКАЯ ДЕПРЕССИЯ У НОВОРОЖДЕННЫХ,
ИЗВЛЕЧЕННЫХ ПРИ КЕСАРЕВОМ СЕЧЕНИИ
Абрамченко В.В., Черношеина М.В., Ланцев Е.А., Куличкин Ю.В.,
Погорельчук В.В., Киселев А.Г., Сабирова В.В.
ГУ НИИ АГ им.Д.О.Отта, РАМН,
ГОУ СПбГПМА
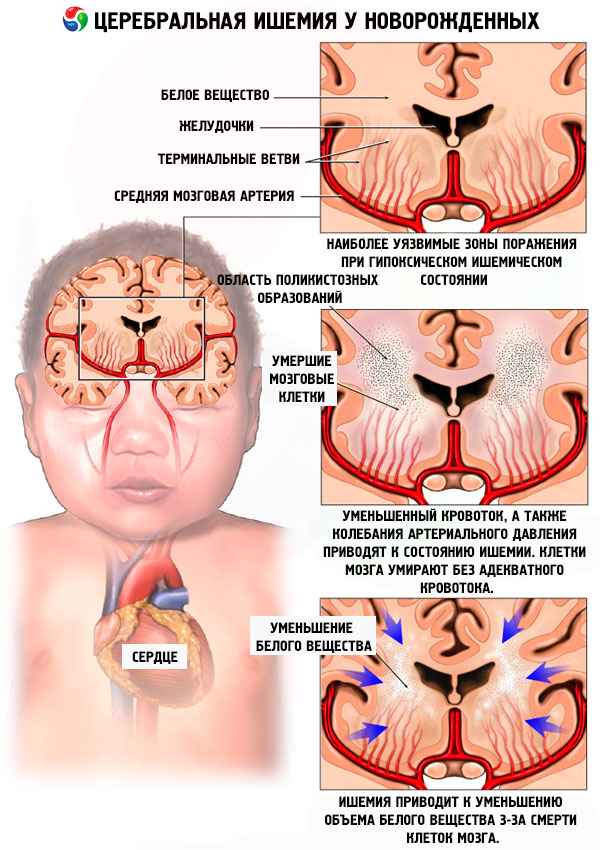
 Внимание! Кафедра проводит первичную специализацию по анестезиологии-реаниматологии для отдельных категорий врачей! 16 авгста 2018 г. 12 марта 2018 г. 9 января 2018 г. 10 мая 2017 г. Источник Недоношенные детиВ большинстве развитых странах, в том числе и в России, случаи преждевременных родов составляют 5 — 10 % от общего числа. При этом, риски формирования умственной и физической отсталости среди этих детей гораздо выше, чем среди детей, родившихся в установленные сроки. Нормальное здоровое развитие малыша, подпадающего под определение «недоношенный ребенок» зависит от целого рядя факторов. Эталоном зрелости является здоровый доношенный ребенок. По сравнению с ним все недоношенные считаются незрелыми. Однако каждому гестационному возрасту (возрасту с момента зачатия) соответствует своя степень незрелости (гестационная незрелость). Также, при воздействии на развивающийся плод различных повреждающих факторов (инфекционные и соматические заболевания матери, токсикоз беременной, криминальное вмешательство и т. д.) зрелость ребенка при рождении и в последующие дни может не соответствовать его возрасту. Перспектива нормального психофизического развития у недоношенного ребенка определяется тремя факторам: 1. Правильно подобранной терапией на 1-ой и 2-ой неделе жизни ребенка. 2. Правильными результатами обследования, диагностирующего степень и характер повреждения, а также риски и предрасположенность к спектру заболеваний. 3. Ранней и последовательной реабилитационной помощью на последующих этапах развития малыша. Риски заболеванияУ недоношенных детей значительно чаще наблюдаются органические поражения центральной нервной системы. Поражения обусловлены патологией внутриутробного периода, осложнениями при родах или повреждающими факторами в раннем постнатальном периоде (гипероксемия, гипербилирубинемия, гипогликемия). Но на первом году жизни у ребенка формируются навыки, имеющие основополагающее значение на дальнейшее психомоторное развитие человека. В организме должны реализоваться сложнейшие процессы формирования внутриполушарных и межполушарных функциональных связей внутри мозга и связи с периферическими центрами. Любые нарушения данных процессов имеют далеко идущие негативные последствия. Многие нарушения могут выявляются не сразу. Ряд последствий преждевременного рождения проявляются в возрасте 6 -12 месяцев. Также у недоношенных детей могут отмечаться понижение общего мышечного тонуса, вялость и малоподвижность, слабовыраженные безусловные рефлексы или полное их отсутствие. Постоянным симптомом может быть нарушение сна и повышение общего тонуса мышц В последние годы у недоношенных детей наблюдается большой процент заболеваний детским церебральным параличом (ДЦП). Наблюдение у специалистовНедоношенные дети должны оставаться под систематическим наблюдением врачей-неонатологов с момента рождения и до периода, когда их здоровье будет вне угрозы. На ранних этапах необходимо провести тщательное обследование под наблюдением квалифицированного детского невролога. Важно определить какие участки центральной нервной системы поражены и к каким последствиям это может привести в дальнейшем. Ребенок должен находиться под наблюдением ежемесячно. Ежемесячно должна происходить оценка психомоторного развития ребёнка вновь приобретенных умений. Важно отслеживать параметры физического развития, соматического состояния, и неврологического статуса. При выявлении отклонений необходимо выявить первопричину. Это может быть как неврологические заболевания, так и перенесенная инфекция или нарушение питательных процессов. На первом году жизни наблюдение у невролога и педиатра должно быть регулярным. Не менее острая необходимость в качественной диагностике заключается в исключении необоснованного лечения ребенка. Это особенно важно, так как неверное медикаментозное лечение может привести к большому количеству побочных осложнений (вплоть до развития судорог). Как правило, могут возникают проблемы с питанием ребенка. Это может выражаться в частых срыгиваниях, вялости и вздутию желудка, дисфункциям кишечника. Важно проверить ребенка на пищевые токсикоинфекиции, протекающие в скрытом виде у ребенка. Недоношенный ребенок имеет более уязвимую иммунную систему различных продуктов (имеющую тяжелые дальнейшие последствия) у таких детей встречается чаще. Появление симптомов со стороны ЖКТ может быть сигналом более серьёзного заболевания. Поэтому в течение первого года важно проконсультироваться с гастроэнтерологом и иммунологом. Что делать?На первом году жизни организм ребенка обладает большими потенциальными возможностями к восстановлению поврежденных или задержанных в своем развитии функций органов и систем. При постоянной помощи нейроабилитога, остеопата и массажиста у недоношенных детей быстрее нормализуется мышечный тонус, улучшается эмоциональное состояние, психомоторное развитие и когнитивные функции. Даже при возникновении каких-либо рутинных заболеваний важно тщательно подходить к выбору лечения и лекарственных препаратов. Неправильно подобранный медикаментозный курс лечения может нанести серьёзный вред. Назначения должны исходить от опытного и высокопрофессионального педиатра, знакомого с историей болезни ребенка. Отсутствие своевременной квалифицированной медицинской помощи может привести к развитию нарушений и тяжелым физическим и психофизическим последствиям. В нашем центре мы собрали всех необходимых специалистов, готовых полностью взять на себя заботу о состояние здоровья Вашего ребенка и подарить малышам их родителям радость от первого года жизни. Источник Перинатальное поражение центральной нервной системы (ППЦНС)Что такое ППЦНС?Само словосочетание перинатальный период говорит о том, что перинатальное поражение ЦНС развивается у еще не родившегося или только появившегося на свет ребенка. Весь перинатальный период условно делится на три этапа: – с 28 недели и до момента родов длится антенательный период; – сам процесс родов называется интранатальным периодом; – неонатальный период это промежуток времени с момента рождения до 7 дня жизни включительно. В современной медицине нет точного названия заболевания при поражении ЦНС плода, есть только сборное, его называют ППЦНС или же перинатальная энцефалопатия. Перинатальное поражение ЦНС у новорожденных, проявляется нарушениями в работе двигательного аппарата, нарушением речи и психики. С развитием медицины, перестали данный диагноз употреблять для детей старше одного месяца. По истечении месяца врач должен поставить точный диагноз ребенку. Именно в этот период невролог с точностью определяет, насколько сильно повреждена нервная система. Назначает лечение и следит за тем, чтобы оно было подобрано правильно. Каковы причины и факторы риска ППЦНС?Причины, по которым может развиться перинатальное поражение центральной нервной системы достаточно разнообразны, среди самых популярных: – соматическое заболевание матери, которое сопровождается хронической интоксикацией; – наличие острых инфекционных заболеваний или хронических очагов инфекции, в то время когда будущая мать вынашивала ребенка; – в случае, если у женщины нарушен процесс питания, или же она не созрела для беременности и родов; – нарушение маточно-плачцентарного кровотока во время беременности; – изменения в обмене веществ также влечет за собой расстройство нервной системы у будущего ребенка (повышение уровня биллирубина, неонатальная желтуха); – в случае сильного токсикоза, как на ранней стадии, так и на поздней, или появление иных проблем с вынашиванием ребенка; – окружающая среда выступает немаловажным фактором в развитии заболевания; – появление патологии во время родов — это может быть слабая родовая деятельность, ускоренные роды; – если ребенок рождается недоношенным, то и его организм не развит полностью, поэтому на данном фоне может появиться нарушение в работе ЦНС; – наибольшему риску развития поражений ЦНС подвержены малыши, у которых присутствует наследственный фактор. Все остальные причины возникновения ППЦНС ситуативные и в большей степени предугадать их появление просто нельзя. – Если четко зафиксирован недостаток кислорода, во время нахождения малыша внутри организма матери (гипоксия), то диагностируют гипоксическое поражение ЦНС. – Во время родов у младенца может быть повреждена тканевая структура (это может быть как головной мозг, так и спинной). В этом случае, уже идет речь о травматическом поражении ЦНС, в результате чего появляются изменения в работе головного мозга. – В случае нарушения обмена веществ могут появиться метаболические и токсико-метаболические поражения. Это может быть связано с употреблением во время беременности алкоголя, лекарственных препаратов, никотина. – Изменения в ЦНС при наличии инфекционных заболеваний перинатального периода. Какие бывают разновидности синдромов ППЦНС?ППЦНС условно делится на несколько периодов, в зависимости от того, на какой стадии было выявлено нарушение и как оно проявилось. – Острый период длится от 7 до 10 дней, крайне редко, но он может растянуться и до месяца. – Период, в которым происходит восстановление (восстановительный период), может длиться до 6 мес. Если организм ребенка восстанавливается медленно, то данный период может занять до 2 лет. Детские неврологи выделяют следующие разновидности перинатальных поражений ЦНС в зависимости от сопутствующих симптомов и синдромом: – Нарушение мышечного тонуса. Этот синдром диагностируется согласно отклонениям от нормы в зависимости от возраста грудного ребенка. В начальный период времени жизни ребенка, достаточно сложно диагностировать данный синдром, так как помимо этого встречается физиологический гипертонус (физиологическая скованность мышц новорожденного). – Синдром нервно-рефлекторной возбудимости — синдром, связанный с нарушением сна, дрожанием подбородка, вздрагиваниями ребенка на любой шорох или прикосновение. Данный синдром можно диагностировать только в том случае, когда будет исключены соматические заболевания новорожденного (например, кишечные колики). При осмотре такого ребенка невролог определяет повышение сухожильных рефлексов, а также усиление (оживление) автоматизмов новорожденного (рефлекс Моро). – Синдром угнетения нервной системы. Такой синдром по своим характеристикам противоположен предыдущему. Его диагностируют у детей, которые в первые месяцы своей жизни не активны, они много спят, у них понижен тонус, они не могут удерживать голову, плохо цепляются своими ручками. – Неблагоприятный прогноз для ребенка, если развился синдром внутричерепной гипертензии. Основными его признаками являются повышенная возбудимость и нервозность, при этом начинает набухать и уплотняться родничок. Появляются частые срыгивания. При осмотре невролог замечает избыточный рост окружности головы, возможно расхождение швов черепа, симптом Грефе (симптом «заходящего солнца»). – Одним из наиболее опасных и тяжелых состояний при ППЦНС является судорожный синдром, именно он является одним из наиболее серьезных проявлений при перинатальном поражении ЦНС. Кроме того, любая внимательная мама может заметить отклонения в состоянии здоровья у своего ребенка намного быстрее, чем врач невролог, хотя бы потому, что она наблюдает за ним круглосуточно и не один день. В любом случае, малыш, живя первый год с любыми (даже минимальными, но не проходящими) отклонениями в состоянии здоровья требует неоднократных консультаций у специалистов медицинского центра, включение его в программу диспансеризации (т.е. пристального наблюдения неврологом и при необходимости — дополнительного обследования, такого как УЗИ головного мозга, электроэнцефалография, исследование крови для определения компенсаторного потенциала нервной системы и т.д.). На основании полученных заключений специалистами центра разрабатывается план развития такого ребенка, подбирается индивидуальная схема профилактических прививок, введения прикормов в рацион питания, а также проведения лечебных мероприятий при необходимости. Какие симптомы и диагностические критерии у ППЦНС?– Не каждая мама, которая не имеет медицинского образования, сможет на первый взгляд отличить и определить, что у ее ребенка перинатальное поражение ЦНС. Но, неврологи с точностью определяют заболевание по появлению симптомов, которые не свойственны другим нарушениям. – при осмотре малыша может быть обнаружен гипертонус или гипотонус мышц; – ребенок чрезмерно беспокоен, тревожен и возбужден; – возникновение дрожания в области подбородка и конечностей (тремор); – при осмотре с молоточком заметно нарушение рефлекторной сферы; – появление неустойчивого стула; – меняется частота сердечных сокращений; появление неровностей на коже ребенка. Как правило, после года данные симптомы пропадают, но затем появляются с новой силой, поэтому запускать данную ситуацию просто нельзя. Одним из наиболее опасных проявлений и последствий ППЦНС при отсутствии реакции на симптоматику является приостановка развития психики ребенка. Не развивается речевой аппарат, наблюдается задержка развития моторики. Также одним из проявлений заболевания может стать церебрастенический синдром. Как лечат ППЦНС?Для восстановления основных функций ЦНС, а также для снижения проявления неврологических симптомов малышу назначаются целый комплекс лечебных препаратов. В лечении могут применяться, например, ноотропные препараты, которые смогут восстановить трофические процессы в работе головного мозга — пирацетам, церебролизин, кортексин, пантокальцин, солкосерил и многие другие. Для того чтобы простимулировать общую реактивность новорожденному ребенку проводят курс лечебного массажа, специальной гимнастики, а при необходимости комплекс физиотерапевтических процедур (напрмер, электрофорез и микротоки). В случае, если родители обнаружили хотя бы один из признаков поражений ЦНС необходимо срочно обратиться к врачу. Не стоит забывать о том, что развитие каждого ребенка процесс индивидуальный. Такие индивидуальные особенности новорожденного ребенка в каждом конкретном случае играют немаловажную роль в процессе восстановления функций высшей нервной деятельности. В чем опасность и последствия ППЦНС?Среди специалистов бытует мнение о том, что в случае, если была поражена центральная нервная система плода, то полностью восстановлена она быть не может. Но неврологи-практики утверждают обратное. Они говорят о том, что если правильно и своевременно лечить заболевание, то можно добиться частичного или полного восстановления функций нервной системы. Но даже несмотря на такой оптимистический прогноз, если смотреть на все возможные заболевания ребенка, связанные с нервной системой, то к инвалидности приводит 50 % от их общего количества, при этом около 80 % от него отведено на перинатальное поражение центральной нервной системы. Источник |