- Анализ крови при стрессе и неврозе
- Стресс тормозит иммунные клетки
- Нейтрофилы / лимфоциты при депрессии
- Лимфоцитоз
- Классификация
- Причины лимфоцитоза
- Физиологические состояния
- Вирусные инфекции
- Бактериальные инфекции
- Злокачественные болезни крови
- Эндокринные расстройства
- Другие причины
- Диагностика
- Коррекция
- Прогноз
Анализ крови при стрессе и неврозе
Опубликовано вт, 21/01/2020 — 16:20
Кровь является важным носителем клеточных и молекулярных элементов, которые реагируют на различные состояния стресса. При неврозах и ситуационных реакциях стресса количество эозинофилов может уменьшаться. Существует тесная связь между кривой концентрации лейкоцитов и уровнем глюкокортикоидов в плазме при физиологическом стрессе, поскольку эти гормоны, действуя, увеличивают количество и процент нейтрофилов, в то время как лимфоциты уменьшаются. Что касается реакции крови в стрессовых ситуациях, следует учитывать, что здесь в целом происходит миграция и рециркуляция клеток лейкоцитов. Исследователи наблюдали значительное увеличение гемоглобина, известного как стрессовая полиглобулия и гематокрит. В последнем случае они объясняют, что это может быть связано с тем, что глюкокортикоиды, которые обычно увеличиваются в крови в результате стресса, вызывают увеличение количества эритроцитов, непосредственно стимулируя выработку эритропоэтина в почке, что также демонстрирует увеличение вязкости крови у некоторых из этих пациентов. При длительном стрессе наблюдается увеличение гематокрита и гемоглобина из-за более низкого гемокареза. В более тяжелых случаях могут возникнуть нарушения гипервязкости крови ( если стресс является хроническим, гематокрит может быть уменьшен, потому что количество эритроцитов уменьшается).
При неврозах и ситуационных реакциях на стресс отмечаются изменения в лейкоцитах, особенно в моноцитах и базофилах; последние могут отсутствовать Вероятно, стресс вызывает перераспределение и уменьшение количества лейкоцитов, но эта ситуация будет связана со стрессорами и временем их воздействия, то есть следует учитывать пропорцию изменений лейкоцитов. По большому счету, все зависит от интенсивности и продолжительности стресса, которому подвергается пациент, и от его индивидуальной способности противостоять ему. Исследователи наблюдали плохую функциональную активность нейтрофилов у пациентов с депрессивными состояниями, но она не была связана ни с уровнем кортизола, ни с уровнем цитокинов в крови, что свидетельствует о влиянии физиологических процессов они, а также движение от маргинального резерва до кровотока, кратковременные при остром стрессе.
Что касается эозинофилов, то чуть более половины пациентов с ситуативной реакцией показали цифры ниже минимально установленного значения. Этот результат следует анализировать по аналогии с описанной Арандой Торрелио лейкограммы пациентов со стрессом, где эозинопения связана с кортикостероидами, причем, эозинопения возникает вследствие перераспределения эозинофилов из сосудистого компартмента в рыхлую соединительную ткань. С другой стороны, предполагается, что эти гормоны также предотвращают выход эозинофилов из костного мозга (где они вырабатываются) в кровоток. Исследователи изучали психологический стресс и язву, возникающую на языке при наличии эозинофилов, называемых эозинофильной стрессовой язвой.
Моноциты имеют среди своих функций антимикробное, противоопухолевое и иммунорегуляторное действие, а также являются фагоцитирующими клетками. При острой реакции на стресс и невролтических расстройствах значения моноцитов ниже минимальных. Обычно моноцитопению трудно обнаружить и она часто остаются незамеченной, поскольку эти клетки циркулируют в небольшом количестве в периферической крови и временно циркулируют в тканях, где они становятся макрофагами. Следует отметить, что моноциты разделяют гематопоэтических предшественников с нейтрофилами, реализуют общие противовоспалительные функции, и многие из факторов, которые влияют на нейтрофилы, также влияют и на моноциты. Несмотря на то, что нейтрофилы существенно не варьируют при стрессе в своем количестве , исследователи наблюдали значения ниже тех, которые считались нормальными; так что причина уменьшения моноцитов и нейтрофилов может быть найдена в общем предшественнике обеих клеток в костном мозге.
Известно, что симптомы депрессии связаны с уменьшением выработки монолитов, поскольку хронический психологический стресс подавляет контакты с гиперчувствительностью и тем самым снижает выработку лимфоцитов и моноцитов в дополнение к изменению их функции. Возможно, психологический стресс стимулирует и выводит моноциты из костного мозга в мозг и индуцирует те механизмы в клетке, которые вызывают тревогу.
Базофилы генерируют вещества, которые модулируют воспаление и немедленную гиперчувствительность. Эти клетки могут отсутствовать при реакции на стресс и при неврозах, хотя их нормальный диапазон итак очень низок, поэтому их очень трудно наблюдать. У пациентов с эмоциональными или стрессовыми состояниями базофилы находятся в меньшем количестве, поэтому их можно оценивать как клетки-мишени. Устойчивый стресс и использование глюкокортикоидов являются причинами базопении, поскольку они действуют на тучные клетки и базофилы.
С другой стороны, лимфоциты — это клетки крови, которые гарантируют иммунный ответ. Гиперсекреция цитокинов, синтезируемых этими клетками, может быть механизмом, посредством которого стресс может вызывать депрессивные состояния. В исследовании посвященном влиянию психологического стресса на психологический и иммунный ответ, было показано значительное увеличение тревожности у людей, а также значительное снижение общего количества лимфоцитов. Также наблюдалось увеличение количества этих клеток, в основном у тех, кто имел ситуационные реакции. Таким образом, лимфоцитоз может быть относительным и связанным с нейтропенией. Следует также учитывать, что во время воздействия стресса в первые 6–9 часов увеличивается миграция Т-лимфоцитов в костном мозге, что может вызывать гранулопоэз и оправдывать лимфоцитоз у больных, подвергшихсяч воздействию (острый стресс). Некоторые авторы связывают хронический стресс с уменьшением количества циркулирующих лимфоцитов.
Другими формами ткани крови являются тромбоциты, которые играют важную роль в свертывании крови. Стресс может вызвать увеличение агрегации тромбоцитов за счет высвобождения факторов тромбоцитов. Некоторые стрессовые ситуации могут вызвать изменения в системах коагуляции и фибринолиза, как это было описано рядом исследователей.
Механизмы, с помощью которых стресс вызывает повреждение сосудов, не очень хорошо известны, но было показано, что психический стресс вызывает эндотелиальную дисфункцию, способствует аритмогенезу, стимулирует агрегацию тромбоцитов и увеличивает вязкость крови за счет гемоконцентрации. Также было показано, что «негативные» психосоциальные факторы, такие как тревога и психическое напряжение связаны с более высокой концентрацией тромбоцитов. Некоторые авторы сообщают, что острые эпизоды стресса могут вызывать большую активацию функции тромбоцитов, тенденция к агрегации тромбоцитов связана с очень высоким уровнем кортизола. Большое количество пациентов с ситуативными реакциями, вызванными острым стрессом, обычно имеют низкий или нормальный уровень кортизола. Повышенные уровни кортизола могут быть обнаружены в процессах острого стресса, что связано с плохой адаптацией, особенно в случае неудачи в восстановлении гомеостаза или после повторного стресса.
Источник
Стресс тормозит иммунные клетки
Стрессовый норадреналин лишает лимфоциты кислорода и тем самым заставляет их замереть на месте.
При стрессе у нас учащается сердцебиение, учащается дыхание, повышается кровяное давление, расширяются зрачки и т. д. Всё это происходит благодаря симпатической нервной системе – особому отделу нервной системы, которая готовит тело к тому, чтобы как-то ответить на неприятную ситуацию. Независимо от того, что мы решим, например, дадим ли отпор противнику или же убежим, организму всё равно нужна мобилизация.
Одновременно симпатическая нервная система подавляет пищеварение (потому что в опасной ситуации не до еды) и иммунитет. Подавление иммунитета может показаться странным, но на иммунные процессы нужно много энергии, которая прямо сейчас нужна на другие цели. Потом, когда стресс пройдёт, иммунитет сможет снова в полной мере взяться за свои обязанности.
Связь иммунной и симпатической нервной системы изучают давно. Известно, что в иммунных органах (например, в селезёнке и в лимфатических узлах) есть симпатические нервные волокна. Но главную иммунную работу выполняют специальные клетки, которые блуждают по тканям и синтезируют огромное количество сигнальных белков. Как нервная система влияет на них? Симпатические нейроны работают с помощью нейромедиатора норадреналина. Сотрудники Мельбурнского университета выяснили, что норадреналин в прямом смысле тормозит Т-клетки – из-за него они начинают медленнее двигаться.
Эксперименты ставили с мышами, у которых можно было следить за перемещениями Т-лимфоцитов прямо в лимфатических узлах. Вообще Т-клетки ползают довольно быстро. Но после того, как они получили норадреналиновый сигнал, они практически замерли на месте и втянули в себя выпячивания клеточной мембраны, которые помогают им двигаться и которыми они как бы ощупывают всё вокруг себя. Клетки останавливались через несколько минут после норадреналинового сигнала, и снова начинали двигаться через 45–60 минут.
При этом тормозящий эффект не зависел от того, есть ли у Т-лимфоцитов рецепторы к норадреналину. Он действовал на Т-клетки опосредованно, сужая сосуды и тем самым сокращая уровень кислорода в ткани. Из-за относительной гипоксии в Т-лимфоцитах включался внутриклеточный сигнальный путь, связанный с ионами кальция, и эти внутриклеточные сигналы тормозили ползающие клетки. Вернуть подвижность лимфоцитам было можно, повысив уровень кислорода.
Есть данные, что симпатическая нервная система замедляет и другие иммунные клетки, такие как В-лимфоциты и дендритные клетки – возможно, что и с ними срабатывает тот же норадреналиновый механизм, что и с Т-клетками. Также известно, что если специально простимулировать симпатические нервные волокна, иммунные клетки будут хуже реагировать на вирус герпеса, малярийного плазмодия и злокачественные клетки меланомы. Отсюда можно сделать далеко идущие выводы о том, как хронический стресс – а многие из нас постоянно живут в хроническом стрессе – играет на руку вирусным (и не только вирусным) инфекциям и раковым клеткам.
Кроме того, при сердечной недостаточности и ожирении симпатическая нервная система и так активна более, чем обычно. Наконец, лечение некоторых заболеваний – аллергий, астмы, общего заражения крови – предполагает стимуляцию симпатической нервной системы. Возникает вопрос, как при таких болезнях и при таком лечении ведёт себя иммунитет.
В дальнейших экспериментах предстоит выяснить, насколько сильно симпатический норадреналин замедляет иммунные клетки у человека, и можно ли в случае чего вернуть нашим лимфоцитам подвижность, чтобы они снова могли работать, как надо.
Результаты исследований опубликованы в Immunity.
Источник
Нейтрофилы / лимфоциты при депрессии
Опубликовано вт, 31/12/2019 — 10:48
Сегодня депрессию связывают с изменениями в центральной нервной системе, иммунным ответом и реактивностью сосудов, причем, все эти факторы важны в генерация системного воспалительного ответа. Многие исследования показали, что депрессия связана с повышенными маркерами воспаления, включая С-реактивный белок (СРБ), интерлейкин-6 и интерлейкин-1. Воспаление, в свою очередь, связано с множеством хронических заболеваний, таких как злокачественные новообразования, сахарный диабет, гипертония, заболевания соединительной ткани, хроническое заболевание почек, сердечно-сосудистые заболевания и психические расстройства. Количество лейкоцитов и их подтипы являются одними из предикторов хронического воспаления.
Как известно, хроническое воспаление связано с сердечно-сосудистыми заболеваниями и психическими расстройствами. Активация моноцитарных провоспалительных цитокинов и ингибирование гамма-интерферона, интерлейкина-2 и интерлейкина-4 могут быть связаны с иммунологической дисрегуляцией у пациентов с большим депрессивным расстройством. Трансформирующий фактор роста-бета1 может быть связан с регуляцией моноцитарных цитокинов.
Нейтрофилы — самый распространенный тип лейкоцитов. Нейтрофилы являются первыми клетками, реагирующими на воспаление, особенно вызванное бактериальной инфекцией, раком и воздействием окружающей среды. Нейтрофилы приводят к секреции нескольких воспалительных цитокинов. Воспаление, вызываемое этими молекулами, может вызывать окислительный стресс и дальнейшее воспаление из-за дисфункции клеток в различных органах. В современной медицин отношение нейтрофилов к лимфоцитам (NLR) рассматривается в качестве нового биомаркера системного воспалительного ответа. Высокие уровни NLR связаны с повышением смертности при некоторых злокачественных опухолях. Несмотря на то, что высокие показатели нейтрофилов отражают воспаление, низкие показатели лимфоцитов отражают плохое общее состояние здоровья и физиологический стресс. Отметим, что пациенты склонные к курению имеют более высокие значения NLR. NLR, по-видимому, является простым, экономически эффективным методом оценки степени тяжести депрессии при депрессивном расстройстве и может использоваться в амбулаторных условиях.
Пациенты с более высоким баллом HAM-D имеют значительно более высокие уровни NLR по сравнению с пациентами с более низким баллом HAM-D (шкала Гамильтона для оценки депрессии). Больные с одним или несколькими факторами риска сердечно-сосудистых заболеваний имеют также значительно более высокие уровни NLR. NLR более 1,57 является независимым предиктором тяжелой или очень тяжелой депрессии.
Иммунная система изменяется в процессе течения депрессии. Несмотря на то, что острый стресс стимулирует иммунные функции, хронический стресс , напротив, подавляет иммунную систему. Изменения в уровнях воспалительных цитокинов, включая фактор некроза опухоли альфа (TNF-α) и интерлейкины (IL-1, IL-6), считаются центральными в патогенезе депрессии. Воспалительные цитокины являются важными биомаркерами течения болезни, включая диагностику, выбор лечения и профилактику рецидивов.
Источник
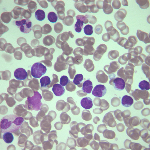
Лимфоцитоз
Лимфоцитоз – это увеличение содержания лимфоцитов выше 4000 (или 40%) в 1 мкл крови. Причиной выступают острые вирусные заболевания, некоторые хронические бактериальные инфекции, злокачественные гематологические болезни и т.д. Клинические проявления определяются нозологией, на фоне которой развился лимфоцитоз. Уровень лимфоцитов исследуется в венозной или капиллярной крови при подсчете лейкоцитарной формулы общего анализа крови. Для коррекции лимфоцитоза проводится борьба с причиной, т.е. лечение основного заболевания.
Классификация
Нет четких числовых критериев разделения лимфоцитоза по степени выраженности. Условно выделяется умеренный (до 60%) и высокий лимфоцитоз (больше 60%). Основной причиной высокого лимфоцитоза считаются злокачественные болезни кроветворной и лимфатической ткани. Лимфоцитоз, как и другие виды лейкоцитоза, подразделяется на:
- Абсолютный. Под абсолютным лимфоцитозом подразумевается увеличение количества лимфоцитов наряду с общим числом лейкоцитов (у взрослых более 4000, у детей до 5 лет более 6000).
- Относительный. Относительный лимфоцитоз встречается намного чаще и означает процентное возрастание лимфоцитов (больше 40%) на фоне нормального или даже пониженного общего числа лейкоцитов.
Причины лимфоцитоза
Физиологические состояния
Наиболее яркий пример — физиологический лимфоцитоз у детей в возрасте до 4-5 лет. Причина данного явления связана с возрастными изменениями в иммунной системе ребенка. С 7 дня жизни у детей начинается активный рост количества лимфоцитов (до 55-60%) и падение нейтрофилов (первый перекрест лейкоцитарной формулы). Затем к 4 годам лимфоциты возвращаются к показателям, как у взрослых (до 40%), а нейтрофилы, напротив, увеличиваются (второй перекрест). Патологическим лимфоцитозом у детей следует считать цифры больше 60%.
Отдельно выделяют кратковременные лимфоцитозы, не связанные ни с каким заболеванием. Среди таких причин лимфоцитоза:
- Стресс.
- Алиментарные факторы: голодание, следование вегетарианской диете.
- Использование лекарственных препаратов: фенитоина, пара-аминосалициловой кислоты, наркотических анальгетиков.
Вирусные инфекции
Лимфоциты являются основным «орудием» иммунной системы против вирусов. Они вырабатывают специальные антитела (иммуноглобулины), которые, связываясь с вирусом, препятствуют его проникновению в клетки. В дальнейшем вирусные частицы подвергаются фагоцитозу. Другой механизм противовирусного иммунитета – уничтожение клеток, зараженных вирусной ДНК или РНК, путем запуска запрограммированной клеточной гибели (апоптоза). Сходным образом лимфоциты борются с некоторыми бактериями, внутриклеточными паразитами (токсоплазмами).
- Острые вирусные инфекции. Наиболее частой причиной лимфоцитоза у детей признаны такие инфекционные заболевания как корь, краснуха, ветряная оспа; у взрослых – грипп, ОРВИ. Обычно лимфоцитоз умеренный, он возникает резко, достигает максимума параллельно разгару заболевания, затем по мере разрешения симптомов быстро возвращается к нормальным значениям.
- Инфекционный мононуклеоз. Специфической вирусной инфекцией у детей является инфекционный мононуклеоз, вызываемый вирусом Эпштейн-Барра. При инфекционном мононуклеозе лимфоцитоз более стойкий, может сохраняться несколько недель или месяцев. Иногда вирус персистирует годами и может стать причиной синдрома хронической усталости.
Помимо количественных изменений, вирусные инфекции считаются причиной появления атипичных мононуклеаров (вироцитов) – лимфоцитов, имеющих разную форму, измененную структуру ядра, базофильную цитоплазму. В незначительных количествах (менее 10%) они присутствуют при любых вирусных инфекциях. Более высокая концентрация таких клеток (более 10%) свидетельствует об инфекционном мононуклеозе.
Бактериальные инфекции
У взрослых одна из частых причин лимфоцитоза – бактериальные инфекции с хроническим течением, сопровождающиеся образованием специфических эпителиоидных гранулем (туберкулез, бруцеллез, сифилис). Реже причиной лимфоцитоза у взрослых выступают тифозные заболевания (брюшной, сыпной тиф, паратифы). Единственной острой бактериальной инфекцией, вызывающей лимфоцитоз у детей, считается коклюш.
В основном наблюдается незначительный лимфоцитоз, причем практически всегда относительный, на фоне общей лейкопении. В виду хронического течения болезней лимфоцитоз может сохраняться неопределенно долго (месяцы, годы), увеличиваясь в периоды обострения. При туберкулезе лимфоцитоз свидетельствует о доброкачественном течении и считается предиктором благоприятного исхода.
Злокачественные болезни крови
Наиболее опасной причиной лифмоцитоза у взрослых и детей признаны миелопролиферативные и лимфопролиферативные заболевания. В таких случаях лимфоцитоз обусловлен пролиферацией опухолевых клонов лимфатической ткани или злокачественной трансформацией кроветворных клеток в костном мозге. У взрослых в основном наблюдаются хронический лейкоз, неходжкинские лимфомы (лимфосаркомы). У детей чаще встречается лимфогранулематоз (лимфома Ходжкина). Лимфоцитоз достигает очень высоких цифр (до 70-90%).
Нарастание лимфоцитоза происходит постепенно: максимальное значение достигается через несколько лет, уменьшается медленно, только под действием курсов химиотерапии. Быстрый возврат к нормальным показателям возможен только при пересадке костного мозга. Помимо лимфоцитоза, отмечаются такие признаки, как одновременное увеличение эозинофилов и базофилов (базофильно-эозинофильная ассоциация), присутствие большого количества бластов, промежуточных форм (пролимфоцитов).
Эндокринные расстройства
В некоторых случаях причиной лимфоцитоза становятся заболевания эндокринных органов. Точный механизм данного явления до сих пор окончательно не установлен. Умеренная степень лимфоцитоза часто развивается одновременно с увеличением концентрации эозинофилов. У взрослых такая картина наблюдается при акромегалии, тиреотоксикозе, недостаточности коры надпочечников. У детей частой причиной становятся врожденные дисфункции половых желез. Лимфоцитоз быстро регрессирует после назначения заместительной гормональной терапии.
Другие причины
- Ревматологические патологии: ревматоидный артрит, острая ревматическая лихорадка, системная красная волчанка.
- Болезни крови: апластическая анемия, В12-фолиево-дефицитная анемия, посттрансфузионный синдром.
- Паразитарные инвазии: малярия, болезнь Шагаса, шистосомоз.
- Аллергические реакции: бронхиальная астма.
Диагностика
Уровень лимфоцитов измеряется при клиническом анализе крови. В виду того, что лимфоцитоз имеет достаточно широкий этиологический спектр, при его обнаружении следует обратиться к специалисту широкого профиля (терапевту или педиатру), чтобы тот на основании жалоб пациента, анамнестических данных, физикального осмотра, назначил дополнительное обследование, которое может включать:
- Анализы крови. Проводится подсчет лейкоцитарной формулы для определения процентного соотношения всех форм лейкоцитов. Методом микроскопии изучается мазок крови для выявления атипичных мононуклеаров, теней Боткина-Гумпрехта (остатков разрушенных лимфоцитов). Определяются воспалительные маркеры – повышенные СОЭ, СРБ. Для обнаружения опухолевых антигенов выполняется иммунофенотипирование, иммуногистохимичекое исследование.
- Идентификация возбудителя. С целью выявления инфекционного агента выполняются тесты на наличие антител к патогенам, их ДНК (методом ИФА, ПЦР). Проводятся бактериологические исследования – посев, микроскопия мокроты (туберкулез, коклюш), серологическая диагностика – реакция Райта, Хеддельсона (бруцеллез), реакция микропреципитации (сифилис).
- Инструментальные исследования. При туберкулезе на рентгенограмме легких отмечается увеличение прикорневых, медиастинальных лимфатических узлов, инфильтрация верхних долей легких, иногда выпот в плевральную полость. При мононуклеозе и гемобластозах на УЗИ брюшной полости обнаруживается выраженная спленомегалия, реже гепатомегалия.
- Гистологические исследования. При хроническом лимфолейкозе в пунктате костного мозга находят большое количество лимфобластов. При лимфомах в биоптате лимфоузла, полученном путем тонкоигольной аспирации, выявляется диффузная пролиферация лимфоидных клеток с бластной морфологией. Специфический признак лимфогранулематоза – гигантские клетки Березовского-Штернберга.
Коррекция
Прямых способов нормализации концентрации лимфоцитов не существует. Для борьбы с лимфоцитозом необходимо лечить основную патологию, послужившую причиной повышения лимфоцитов. Незначительный кратковременный лимфоцитоз, возникший на фоне стресса, приема лекарственных препаратов или в период выздоровления от простудного заболевания, не требует терапии. В случае долговременного лимфоцитоза, как абсолютного, так и относительного, необходимо обратиться к врачу.
Для многих вирусных инфекций (ветряной оспы, краснухи, ОРВИ) на сегодняшний день не разработано этиотропной терапии. Для их лечения применяются патогенетические и симптоматические методы – обильное горячее питье, жаропонижающие, противовоспалительные лекарства. При катаральном синдроме назначаются полоскание и орошение горла антисептическими растворами, спреями. В первые дни гриппа эффективно использование противовирусных препаратов (осельтамивир, римантадин).
Имеются данные о снижении количества осложнений инфекционного мононуклеоза у взрослых путем назначения ацикловира, валцикловира. При бактериальных инфекциях прописывают антибиотики, при туберкулезе – комбинацию противотуберкулезных средств. Если причиной лимфоцитоза стало лимфопролиферативное заболевание, то требуется проведение длительных повторных курсов химиотерапии. При неэффективности консервативного лечения хронического миелолейкоза у взрослых прибегают к аллогенной трансплантации костного мозга.
Прогноз
В ряде случаев уровень лимфоцитов может быть ориентиром для прогнозирования развития заболевания. Например, лимфоцитоз при туберкулезе, как у детей, так и у взрослых, свидетельствует о благоприятном течении болезни и о скором выздоровлении. И наоборот, если причиной чрезмерного увеличения лимфоцитов выступают злокачественные гематологические заболевания, это косвенно может говорить о высокой вероятности летального исхода. Однако в первую очередь необходимо ориентироваться на основную патологию и ее тяжесть. Поэтому любая степень лимфоцитоза требует тщательного обследования для установления причины и своевременной терапии.
Источник