О терапии тяжелой депрессии — доктор медицинских наук, руководитель клиники В.Л. Минутко
«Тяжелая депрессия» чаще всего встречается при периодическом депрессивном расстройстве (рекуррентном депрессивном расстройстве) или биполярном аффективном расстройстве (маниакально-депрессивном психозе), в США ее нередко называют «большое депрессивное расстройство». Невротические депрессии также могут проявляться «тяжелой депрессией», но обычно в рамках смешанного тревожно- и депрессивного расстройства. «Тяжелая депрессия» встречается при органическом поражении мозга, например, опухоли эпифиза, вырабатывающего гормон мелатонин или при гормональном заболевании, например, щитовидной железы.
Стержневым признаком «тяжелой депрессии» считается ангедония — состояние при котором человек не получает удовольствие от того, что он получал раньше. «Тяжелая депрессия» также проявляется раздражительностью, тревогой, тоской и апатией, причем, чем старше человек, тем больше тоски и апатии, чем моложе — раздражительности и тревоги.
Для «тяжелой депрессии» типичны: самообвинения, снижение самооценки, нерешительность, чувство безысходности и бесперспективности, потеря интереса к жизни и мысли о самоубийстве. Опасность последнего возрастает при повышении уровня тревоги и возбуждения, появления на этом фоне панических атак. «Тяжелую депрессию» сопровождают нарушения памяти, внимания и мышления, последнее становится заторможенным, человеку трудно собраться с мыслями и сконцентрировать внимание.
Кроме того, при тяжелой депрессии нарушается сон (в 80% случаев — это ранние пробуждения, в 20% — сонливость и заторможенность в течение дня; обычно снижается аппетит, падает вес, появляются сильные запоры.
«Тяжелая депрессия» встречается не так уж и часто, обычно депрессивные эпизоды носят умеренно–выраженный характер, но, к сожалению, приобретают затяжное течение, особенно, при неправильном лечении и в пожилом возрасте.
Несмотря на распространенность депрессии, о ней мало знают и ее опасность недооценивают. Депрессия — это «заболевание-невидимка», о нем мало говорят, и крайне редко обращаются к врачу. Даже в США, где психиатрия давно перестала быть чем-то стыдным и стала такой же обыденностью, как визит к стоматологу, до 37% пациентов с тяжелой депрессией не получают необходимого лечения (Shim, 2011). У нас, очевидно, ситуация гораздо хуже.
Чем опасна депрессия?
Депрессия связана с повышением риска сердечно-сосудистых заболеваний и нарушениями со стороны иммунной системы (выше риск воспалительных, инфекционных и онкологических заболеваний). Вообще, по последним данным, депрессия всегда сопровождается достаточно сильным воспалением.
Как отмечалось раньше, «тяжелая депрессия» часто сопровождается мыслями о самоубийстве. На самом деле причин самоубийства достаточно много, но не все они, конечно, связаны с «тяжелой депрессией», иногда они бывают на фоне алкогольного опьянения, в пожилом возрасте, при потери партнера, с которым человек прожил всю свою жизни и т.д.
В США в среднем 44 тысячи человек в год совершает суицид. Процент самоубийц в России примерно тот же, что в США. В северных странах самоубийств больше, чем в Южных, в молодом или пожилом возрасте, особенно, мужчины, чаще кончают жизнь самоубийством.
Большую часть суицидов можно было бы предотвратить, если бы пациент с депрессией или его родственники вовремя обращались за помощью. Почему же этого не происходит? Больной тяжелой депрессией редко сам ищет помощи. Будущее для него представляется в негативном свете, он не верит, что кто-то сможет помочь. Даже когда его посещают суицидальные мысли, это кажется естественным продолжением депрессии. Пациент редко говорит о суицидальных намерениях, в момент, когда они впервые появились. Иногда родственники могут узнать о мыслях о самоубийстве заболевшего только по косвенным признакам — внезапной раздаче личных вещей, разговоре о смерти или по поиску средств для суицида. Отмечу, что мысли о самоубийстве — показания к недобровольной госпитализации в психиатрическую клинику.
Родственники зачастую не замечают даже очень тяжелую депрессию у близких, особенно если заболевший проводит много времени на работе или на учебе, или живет отдельно. Многие скрывают депрессию, как признак неблагополучия, и предпочитают не говорить о своих проблемах.
Как понять, что близкий человек задумывается о суициде?
Такие высказывания как «я не хочу жить», «вам проще будет без меня», «никому нет дела, живу я или умру», необходимо всегда воспринимать всерьез. Родители часто полагают, что подростки манипулируют темой своей смерти. Это случается не так часто, как предполагают, но даже при манипуляциях велик риск «заиграться».
Бытует мнение, что тот, кто много говорит о суициде, никогда в реальности его не совершает. Это миф. Постоянное проговаривание темы суицида и особенно средств суицида, приближает больного к действию. Родственники, видя симптомы депрессии, длительное подавленное состояние больного, опасаются напрямую спросить, думает ли он о самоубийстве. Многие считают, что такой вопрос может подтолкнуть к суициду. Это еще один миф. Важно понимать, что происходит с заболевшим депрессией, и насколько тяжело его состояние. Открытый разговор — лучший вариант прояснить ситуацию, поэтому психиатры нередко напрямую спрашивают больного о наличии суицидальных мыслей, полагая, что это отодвигает возможность суицида.
Стационар при лечении тяжелой депрессии
Если у вашего близкого появились мысли о суициде, я рекомендую неотложную госпитализацию в стационар несмотря на отказ больного. Такая позиция может показаться излишней предосторожностью, но я видел достаточно случаев, когда решение о попытке суицида принималось практически мгновенно и было абсолютно непредсказуемо (состояние пациента «мерцает»). Тяжелая депрессия — это заболевание, которое серьезно влияет на мышление.
Как я уже писал раньше, если вы считаете, что заболевший близкий человек достаточно разумен и контролирует себя, вы ошибаетесь. При исследованиях реакции мозга на определенные стимулы (когнитивные вызванные потенциалы) видно, что на обработку информации человек с тяжелой депрессией тратит в среднем в 1,5-2 раза больше времени, чем здоровый. Депрессия серьезно влияет на мозг, разрушая его и это влияние нельзя недооценивать.
С другой стороны, назначаемые при депрессии препараты, антидепрессанты, не начинают действовать сразу, а в некоторых случаях могут усилить мысли о самоубийстве, особенно, при назначении препаратов избирательно влияющих на серотонин, например, такого препарата, как Сертралин. Иногда при тяжелой депрессии у больного нет энергии и сил совершить попытку суицида, но при начале лечения и небольшом улучшении состояния, пациент совершает попытку самоубийства. В моей книге «Депрессия» я пишу о подобных случаях.
В целом, амбулаторное лечение тяжелой депрессии представляется мне рискованным и неоправданным. Если у Вас нет финансовой возможности лечить близкого в частной клинике, лучше обратиться в государственную больницу, но не рисковать, пытаясь лечиться в домашних условиях. При упорных суицидальных мыслях назначают антипсихотики, чаще Клозапин и даже электросудорожную терапию, что, например, имело место у писателя Хемингуэя.
Препараты и ТМС в лечении депрессии
При любой депрессии традиционно назначают антидепрессанты, однако, как минимум 30% пациентов с депрессией не отвечают на антидепрессанты и их надо лечить другими методами и другими препаратами, например, познавательно — поведенческой психотерапией, слабыми токами, стимулирующими определенные структуры или транскраниальной магнитной стимуляцией, стабилизаторами настроения, блокаторами NMDA рецепторов, или антипсихотиками.
Мы подбираем препарат, исходя из тяжести состояния, риска развертывания биполярного расстройства (препараты, влияющие только на рецепторы серотонина вызывают так называемую «инверсию фазы», способствуя появлению маниакальных состояний), а также данных фармакологической генетического анализа. В нашей клинике проводится контроль содержания препарата в крови для избегания передозировки и развития побочных эффектов и применения низких дозировок, которые не дают нужный терапевтический эффект.
Помимо препаратов, мы используем метод транскраниальной магнитной стимуляции (ТМС), который одобрен для лечения депрессии английским NICE и американской ассоциацией психиатров, а также другие методы физиотерапии (назальный электрофорез, нейробиомодуляцию, инструментальную психотерапию и др.)
Психотерапия в лечении депрессии
Психотерапия — важная часть терапии депрессии. Во всем мире используют когнитивно-поведенческий подход, который доказал свою эффективность в массе исследований. К сожалению, в России не так много когнитивно-поведенческих терапевтов. Психотерапия при «тяжелой депрессии», если ее проводит психолог, должна идти под контролем лечащего врача — психиатра. Длительность психотерапии варьирует, обычно необходимо около от 15 до 30 сеансов для достижения стойкого результата. Большее количество сеансов представляется мне бессмысленным и даже вредным, т.к. у пациента начинает формироваться зависимость от терапии и от психотерапевта.
Рецидивы депрессии
При неправильном или неполном лечении депрессии, заболевание в большинстве случаев снова возвращается, в 50% случаев — в течение 6 месяцев, в 85% случаев — в течение 10 лет после первого эпизода депрессии (Forte et al., 2015). Эти цифры говорят о том, что крайне важно правильно и полностью пролечить депрессивный эпизод.
Источник
Опыт применения венлафаксина (Велафакса) у пациентов с депрессией в амбулаторной и клинической практике
Опубликовано в журнале:
«Терапия психических расстройств» 2007, № 2, С. 48-52
Б.А. Волель, Д.В. Романов
Научный центр психического здоровья РАМН, Москва
РЕЗЮМЕ
В статье приводятся данные исследования по оценке терапевтической эффективности и безопасности препарата венлафаксина (Велафакса) у пациентов с депрессивными состояниями различной степени тяжести и психопатологической структуры (всего 30 больных). Обосновывается вывод, что венлафаксин является эффективным антидепрессантом для терапии депрессивных расстройств лёгкой и средней степени тяжести, в т.ч. с выраженным тревожным компонентом. Менее эффективен препарат при тяжёлых тоскливых депрессиях. Обосновывается целесообразность применения венлафаксина как при госпитальной, так и при продолжительной терапии депрессивных расстройств.
ВВЕДЕНИЕ
Родоначальником одной из современных групп тимоаналептических средств, характеризующихся двойным механизмом действия (СИОЗСиН -селективные ингибиторы обратного захвата серотонина и норадреналина) и влияющих как на серотонинергическую, так и на норадреналинергическую нейротрансмиттерные системы, является Велафакс (венлафаксина гидрохлорид — [2-диметиламино-1-(4-метоксифенил)-этил]циклогексан-1-ол), относимый к антидепрессантам III поколения [1]. Поиски таких антидепрессантов и последующее появление группы препаратов 1 , фактически промежуточных между классами селективных ингибиторов обратного захвата монаминов (норадреналина/серотонина) и традиционных антидепрессантов — ТЦА, блокирующих широкий спектр рецепторов, обусловлены рядом следующих факторов.
Несмотря на высокую эффективность, применение традиционных тимоаналептиков (ТЦА) ассоциировано с высокой частотой нежелательных лекарственных реакций, связанных с воздействием не только на норадреналин/серотонинергические, но и на холинергические, гистаминовые и адренергические рецепторы [2], что ограничивает возможности их назначения в амбулаторной практике и длительного применения в качестве средств поддерживающей терапии [3]. В свою очередь препараты последних генераций, в особенности СИОЗС (наиболее часто назначаемые в мире антидепрессанты [4]), лишённые многих недостатков ТЦА, хотя и отличаются лучшей переносимостью [10], но проигрывают им, по данным некоторых авторов, в эффективности [5, 8].
Венлафаксин, формально относимый к препаратам двойного действия, влияет на метаболизм не только серотонина и норадреналина, но и дофамина, причём соответствующие эффекты последовательно проявляются при наращивании дозировок в его широком терапевтическом диапазоне [1]. Таким образом, венлафаксин, селективно влияя на метаболизм основных нейротрансмиттеров, участвующих в патогенезе депрессии, не только перекрывает спектр обусловленных их дисметаболизмом ведущих клинических проявлений аффективного расстройства, но и сочетает в себе зависящие от дозы свойства комбинированного тимоаналептика. Это позволяет использовать венлафаксин при лечении различных клинических вариантов депрессии, чем и определяется синдромальное разнообразие аффективных нарушений, активность препарата в отношении которых исследовалась в настоящей работе.
Целью настоящего исследования является оценка терапевтической эффективности и безопасности венлафаксина (Велафакса) у пациентов с депрессивными состояниями различной степени тяжести и психопатологической структуры.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Исследование проводилось на базе клиники отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель — академик РАМН, профессор А.Б. Смулевич) Научного центра психического здоровья РАМН (директор — академик РАМН, профессор А.С. Тиганов). Процедура клинического обследования состояла из стандартных процедур анализа психического состояния, сбора субъективных и объективных анамнестических сведений и оформления медицинской документации.
Для оценки состояния больных и действия препарата использовались следующие формализованные психометрические инструменты:
- Шкала общего клинического впечатления (CGI) для оценки тяжести заболевания (CGI-S) и улучшения (CGI-I);
- Шкала Гамильтона для оценки депрессии (HAMD21);
- Шкала Гамильтона для оценки тревоги (HAMA);
- Шкала депрессии Монтгомери-Асберг (MADRS).
В целях оценки безопасности регистрировались жалобы пациентов на неблагоприятные изменения в самочувствии.
В исследование включались пациенты старше 18 лет, состояние которых определялось клинически выраженным депрессивным синдромом (CGI-S > 4, HAMD21 > 20, HAMA > 20) в рамках депрессивного эпизода (F32), рекуррентного депрессивного расстройства (F33) и смешанного депрессивно-тревожного расстройства (F41.2) 2 по критериям МКБ-10. Критериями исключения являлись период беременности и лактации, коморбидные депрессивному эпизоду острые психотические состояния, хронический алкоголизм, наркомания, общее тяжёлое соматическое состояние в фазе декомпенсации (почечная, печёночная, сердечная недостаточность, неконтролируемая гипергликемия), а также указания на гиперчувствительность к исследуемому препарату и приём МАО-И в течение двух недель, предшествующих включению в исследование.
В рамках исследования венлафаксин назначался курсами длительностью 84 дня (12 недель -3 месяца). Рекомендовался приём препарата вместе с пищей.
Начальная доза венлафаксина составляла 75 мг/сут (двукратный приём по 37,5 мг). В дальнейшем доза повышалась до 150 мг (двукратный приём по 75 мг). При необходимости назначения более высокой стартовой дозы (тяжёлая депрессия или госпитализация пациента) титрация начиналась с дозы 150 мг/сут, также разделённой на два приёма (по 75 мг). При неудовлетворительном терапевтическом эффекте суточная доза венлафаксина повышалась на 75 мг каждые два-три дня до достижения эффективной. Максимальная суточная доза составляла 375 мг. В качестве сопутствующей терапии нарушений сна применялись гипнотики (золпидем, зопиклон).
Оценка эффективности лечения по сравнению с исходным состоянием (визит 0) проводилась на 3-й (визит 1), 6-й (визит 2) и 12-й (визит 3) неделях терапии. Её критерием наряду с клинически регистрируемым улучшением состояния были уменьшение суммы балов по шкалам HAMD > 50 %, MADRS > 50 % и HAMA > 35 % 3 , в качестве дополнительных использовались показатели по шкале CGI-I «существенное», «выраженное» или «умеренное улучшение», а также по CGI-S («нет симптомов» или «пограничное расстройство»).
Для статистической обработки данных использовалась программа Statistica 6.0 (компаниf StatSoft, США).
Выборка исследования включала 30 больных, 11 мужчин и 19 женщин, в возрасте от 27 до 50 лет (средний возраст — 35,3 ± 5,3 года), госпитализированных в клинику ГУ НЦПЗ РАМН (9 наблюдаемых) или обратившихся за помощью амбулаторно (21 наблюдаемый). Социодемографические характеристики пациентов изученной выборки представлены в табл. 1.
Таблица 1. Социодемографические характеристики пациентов исследованной выборки, n = 30
| Показатель | Число пациентов | ||
| абс., n | отн., % | ||
| Пол | Мужчины | 11 | 36,7 |
| Женщины | 19 | 63,3 | |
| Профессиональный статус | Работают/ учатся | 17 | 56,7 |
| Безработные/инвалиды | 13 | 43,3 | |
| Семейный статус | В браке | 21 | 70 |
| Одинокие/ разведены | 9 | 30 | |
В соответствии с критериями МКБ-10 клиническая картина психических нарушений у 25 больных определялась наличием признаков депрессивного состояния (F32, F33) или смешанного депрессивного и тревожного расстройства (F41.2) — у 5 пациентов.
На момент включения в исследование в статусе всех пациентов присутствовали стойкие депрессивные и тревожные расстройства разной степени выраженности, средний стартовый балл по шкале Гамильтона для оценки депрессии составил 22,2 ± 6, по шкале депрессии Монтгомери-Асберг — 28,9 ± 6, по шкале Гамильтона для оценки тревоги — 26,5 ± 5,6 баллов.
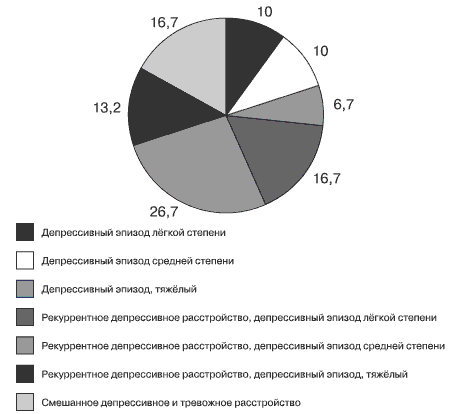
Распределение пациентов в соответствии с диагностическими категориями и выраженностью депрессивных расстройств представлено на рис. 1.
Рис. 1. Распределение по диагностическим рубрикам МКБ-10, n = 30
В 26,7 % случаев у пациентов был диагностирован первый эпизод депрессии (F32) или впервые возникшее смешанное депрессивное и тревожное расстройство (F41.2 — 16,7 %), тогда как более чем в половине наблюдений депрессивная симптоматика регистрировалась в рамках рекуррентной депрессии (F33 — 56,6 %).
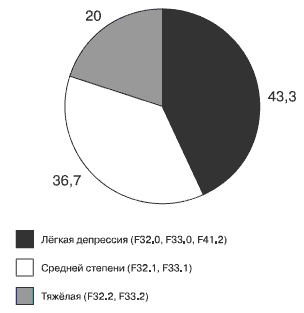
Как видно из диаграммы (рис. 2), в выборке преобладали больные с депрессией лёгкой и средней степени тяжести (80 %), и лишь в 20 % случаев выраженность депрессивного синдрома соответствовала тяжёлой депрессии.
Рис 2. Распределение больных в зависимости от тяжести депрессивного синдрома
Переходя к психопатологической характеристике депрессивных расстройств, наблюдавшихся в исследуемой выборке, отметим, что в неё вошли пациенты с тревожными (гипотимия с преобладанием беспредметного беспокойства, внутреннего напряжения, предчувствия несчастья), апатическими (сниженное настроение сопровождается дефицитом побуждений с утратой жизненного тонуса, вялостью, безразличием ко всему окружающему), тревожно-апатическими (смешанный вариант) и тоскливыми депрессиями (подавленность с явлениями витальной тоски в виде диффузного, протопатического ощущения гнета, тяжести в груди). Наиболее частыми синдромальными вариантами были депрессии с преобладанием тревоги — у 12 наблюдаемых (40 %) и смешанные (тревожно-аптические) — у 8 наблюдаемых (26,6 %) (см. табл. 2).
Таблица 2. Распределение больных в зависимости от синдромального варианта депрессии
| Вариант депрессии | Число пациентов | |
| абсолютное, n | относительное, % | |
| Тревожная | 12 | 40 |
| Апатическая | 6 | 20 |
| Тревожно-апатическая | 8 | 26,6 |
| Тоскливая | 4 | 13,4 |
РЕЗУЛЬТАТЫ
Из 30 больных, включённых в исследование, полностью завершили курс терапии 25 (83,3 %) пациентов, что является высоким показателем тимоаналептической активности и толерантности к препарату. Средняя эффективная доза венлафаксина составила 200 мг/сут (от 75 до 375 мг). Доля пациентов, получавших максимальные терапевтические дозировки препарата (300-375 мг/сут), была равна 36 % (9 из 25 пациентов, закончивших исследование), что также характеризует переносимость препарата.
Причинами исключения из исследования были неэффективность терапии по оценке состояния на третьей неделе терапии (двое наблюдаемых — в обоих случаях тяжёлая тоскливая витальная депрессия -F32.2 по МКБ-10) и выраженные побочные эффекты, не поддающиеся коррекции симптоматическими средствами или снижением дозы препарата (трое наблюдаемых — тошнота, выраженная дневная сонливость при амбулаторном применении препарата).
Эффективность терапии венлафаксином (процент респондёров по шкалам HAMD > 50 %, MADRS > 50 % и HAMA > 35 %) при промежуточной оценке на 6-й неделе лечения была отмечена в 80 % случаев (20 наблюдаемых). При завершении курса лечения (3 месяца) в связи с его значительной продолжительностью проводилась шкальная оценка достижения уровня ремиссии (HAMD Таблица 3. Процент достижения ремиссий на 12-й неделе терапии в зависимости от синдромального варианта депрессии, n = 16
| Вариант депрессии | Число пациентов | |
| абсолютное, n | относительное, % | |
| Тревожная | 10 | 83,3 |
| Апатическая | 3 | 60 |
| Тревожно-апатическая | 2 | 33,3 |
| Тоскливая | 1 | 50 |
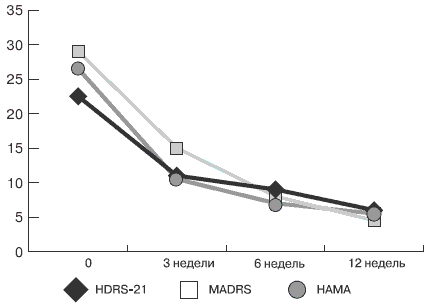
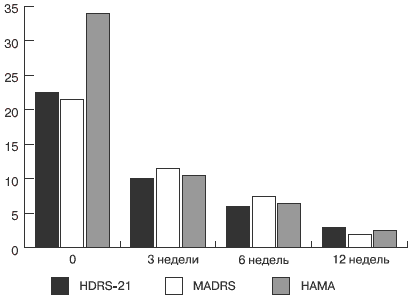
На 1-й неделе терапии средний балл среди пациентов, достигших ремиссии, по шкале Гамильтона для оценки депрессии составил 5,3 ± 5,2, по шкале депрессии Монтгомери–Асберг — 4,3 ± 4,3, по шкале Гамильтона для оценки тревоги — 4,5 ± 1,9. Динамика показателей представлена на рис. 3.
Рис. 3. Редукция депрессивных и тревожных расстройств по шкалам депрессии Гамильтона (HDRS-21), шкале Монтгомери-Асберг (MADRS) и шкале тревоги Гамильтона (HAMA)
Высокая общая эффективность терапии отражается в результатах оценки по шкалам общего клинического впечатления — CGI-тяжесть и CGI-улучшение. Стартовый средний суммарный балл CGI-тяжесть, составивший 4,7 (интервал между 4 — «умеренно болен» и 5 — «явно болен»), снизился через 12 недель терапии до 1,4 (интервал между 1 — «здоров, отсутствие психических нарушений» и 2 — «пограничное состояние»). Средний суммарный балл шкалы CGI-улучшение на финальном визите (12-я неделя) составил 1,5 (интервал между 1 — «очень хорошее улучшение» и 2 — «хорошее улучшение»).
Клинический эффект венлафаксина характеризовался отчётливым антидепрессивным действием с редукцией как уровня аффективных, так и анксиозных расстройств. Проявления антидепрессивного действия выражались в субъективном улучшении настроения, снижении амплитуды колебаний аффективных расстройств, редукции признаков эмоциональной лабильности и проявлений синдрома раздражительной слабости, улучшении сна, повышении уровня продуктивности в повседневных делах. Наблюдалось проявление анксиолитического действия венлафаксина: редукция признаков тревоги, беспокойства, появление чувства «контроля над ситуацией», что в первую очередь относилось к проявлениям психической тревоги. При этом характерно было быстрое наступление тимоаналептического эффекта: в 80 % случаев отмечалась 50 % редукция суммы баллов по шкалам HDRS-21 и MADRS уже на третьей неделе терапии. Имела место гармоничная редукция гипотимии и тревожных нарушений в структуре депрессивных расстройств (см. рис. 4). Следует отметить, что, несмотря на длительное (12 недель) применение венлафаксина в нашем исследовании, случаев инверсии аффекта с переходом в гипоманиакальное состояние не зафиксировано.
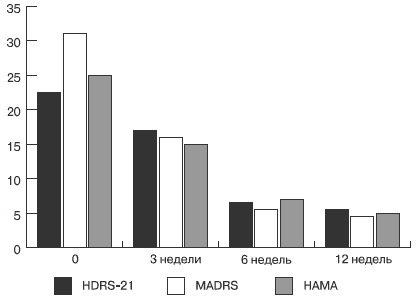
Рис. 4. Редукция депрессивных и тревожных расстройств по шкалам у пациентов в структуре депрессии без выраженных тревожных расстройств, n = 13
В то же время при терапии состояний, сопровождающихся наряду с депрессивной симптоматикой выраженными проявлениями тревоги (12 наблюдаемых с исходным средним баллом по шкале тревоги НАМА — 34), была выявлена наряду с тимоаналептическим эффектом выраженная анксиолитическая активность препарата (рис. 5), зарегистрированная при применении в высоких дозах (200 мг/сут и выше) уже на третей неделе терапии.
Рис. 5. Анксиолитический эффект венлафаксина у пациентов с тревогой в рамках депрессии, ассоциированной с тревожными проявлениями, n = 12
Венлафаксин хорошо переносился пациентами. В связи с побочными эффектами из исследования выбыли трое больных (двое — выраженная тошнота, один — дневная сонливость). Среди завершивших исследование неблагоприятные лекарственные эффекты зафиксированы в 7 случаях (28 %) и распределяются следующим образом (см. табл. 4).
Таблица 4. Зарегистрированные побочные эффекты
| Побочные эффекты | Число пациентов | |
| абсолютное, n | относительное, % | |
| Тошнота | 4 | 57 |
| Сухость во рту | 2 | 28,6 |
| Дневная сонливость | 1 | 14,4 |
Упомянутые нежелательные реакции возникали на начальном этапе терапии (первая неделя), были кратковременными, корригировались симптоматическими средствами или снижением дозы венлафаксинакса.
Применение венлафаксинакса не было связано с какими-либо проблемами в аспекте безопасности лечения. Токсических эффектов или аллергических реакций, связанных с приёмом венлафаксинакса, не зафиксировано, каких-либо признаков взаимодействия с препаратами сопутствующей терапии не отмечалось.
Таким образом, венлафаксин (Велафакс) является эффективным антидепрессантом для терапии депрессивных расстройств лёгкой и средней степени тяжести, в т. ч. с выраженным тревожным компонентом, что согласуется с результатами, полученными другими авторами [6, 7, 8, 9]. Менее эффективен препарат при тяжёлых тоскливых депрессиях.
Наряду с доказанной клинической эффективностью венлафаксину свойственен благоприятный профиль переносимости и высокий уровень безопасности, что, учитывая высокую распространённость аффективной патологии, в т. ч. сочетанной с проявлениями тревоги, обуславливает целесообразность применения венлафаксина как при госпитальной, так и при продолжительной амбулаторной терапии указанных расстройств.
1 Исследования в этой области привели к разработке вслед за венлафаксином аналогичных по механизму действия тимоаналептиков — милнаципрана и дулоксетина.
2 Удовлетворяя критериям смешанного тревожно-депрессивного расстройства (персистирующее или периодически возникающее расстройство настроения длительностью не менее одного месяца и выявлением 4 или более из следующих 10 симптомов, таких как беспокойство; плаксивость; склонность к чрезмерным опасениям; ожидание худшего; нарушения сна; чувство слабости или утраты энергии; затруднения концентрации внимания; раздражительность; безнадёжность; низкая самооценка или чувство собственной малоценности; а также значительный клинический дистресс и/или нарушения в социальной, профессиональной или в других важных областях активности), в исследованной выборке состояние клинически соответствовало тревожной депрессии умеренной степени.
3 Критерий эффективности по шкале HAMA был установлен равным 35 %, поскольку показатель по этой шкале в предыдущих более длительных исследованиях достигал редукции от 50 % и более к 6-му месяцу терапии.
Источник