- Боль после травмы (аварии, падения)
- Диагностика
- Лечение
- Что такое низкий и высокий болевой порог
- Как определить болевой порог
- Разница между порогами мужчин и женщин
- От чего зависит болевой порог
- Факторы, влияющие на чувствительность
- Как повысить болевой порог
- Подведем итоги
- Посттравматическая головная боль
- Виды травм, которые вызывают посттравматические головные боли
- Симптомы
- Диагностика
- Лечение
- Абортивная терапия
- Профилактическое лечение
Боль после травмы (аварии, падения)
«ОСТЕОМЕД» с успехом лечит посттравматические состояния после травм позвоночника и черепно-мозговых травм.
Шейно-черепной синдром — это болезненное состояние шейно-затылочного перехода, возникающее в результате травмы головы или шеи (шейного отдела позвоночника) с раздражением болевых рецепторов в связочном аппарате, капсулах межпозвонковых суставов, мышцах шейного отдела позвоночника и апоневроза в затылочной части черепа.
Источником возникновения боли в шее и затылке служит травма опорных структур этой области (травма или ушиб шейного отдела позвоночника). Травма шейного отдела позвоночника по времени возникновения может быть как острой (в результате автомобилных аварий, падений, ударов головой или ударов по голове, ушиба шеи и затылка при падении), так и хронической (сидячая работа, кормление или длительное ношение ребёнка на руках и т.д.). Острая травма шеи (шейного отдела позвоночника) и шейно-затылочного перехода возникает при падении, столкновении с другим подвижным или неподвижным объектом, человеком (при катании на лыжах, сноуборде и т.д.). От подобного механизма травмы или ушиба шейного отдела позвоночника происходит резкое движение в шейно-затылочном переходе и межпозвонковых сочленениях. В результате этой травма шейного отдела позвоночника происходит растяжение связок и мышц шеи (задняя, передняя, боковая группа и их сочетания).
Иногда это движение в шее может быть в объёме больше, чем физиологическая норма для шейного отдела позвоночника. Тогда вероятны разрывы связок и мышц с подвывихами межпозвонковых суставов и зубовидного отростка шейного позвонка. Хлыстовой механизм травмы связок и мышц шеи и головного мозга во время автомобильной аварии или столкновении при катании на коньках, роликах, лыжах или сноуборде, ушибе шеи и затылка при падении.(к рисунку) В зависимости от интенсивности боли в затылке и шее при травме или ушибе шейного отдела позвоночника пациент не может подобрать удобное положение для сна.
Хроническая травма шеи (шейного отдела позвоночника) и шейно-затылочного перехода формируется статической нагрузкой от монотонных усилий в течение длительного периода времени (сидячая работа). При этом на протяжении некоторого количества времени человек испытывает дискомфорт в шее и затылке. Обострение боли в шейном отдела позвоночника может вызвать переохлаждение, резкое движение головой (поворот головы в сторону или назад), неудобное положение шеи во сне.
На фоне травмы и боли в шейном отделе позвоночника происходит раздражение позвоночных артерий, которые проходят в поперечных отделах шейных позвонков.
Следует учесть, что помимо боли шее и голове (затылок, виски, темя), пациенты могут испытывать и вестибулярные расстройства, как результат раздражения позвоночных артерий, которые выражаются головокружением и шаткостью при ходьбе, тошнотой и рвотой, что иногда приводит к ошибочной диагностике сотрясения головного мозга. Так же возможны жалобы на появление шума (звона в ушах и голове), онемение лица, языка, затылка, в области уха. Головная боль становится постоянной, изнуряющей.
Возникает быстрая утомляемость. Утром после сна нет чувства того, что удалось выспаться. Иногда может на этом фоне может возникать бессоница. Снижается общая работоспособность и внимание, возникает раздражительность.
Диагностика
Для диагностики травмы шеи (шейного отдела позвоночника) и шейно-черепного синдрома следует обратиться к врачу на неврологический осмотр, на котором должна быть оценена биомеханика шейного отдела позвоночника (объём движений, тонус и сила мышц, наличие миофасциальных триггеров в мышцах шеи и т.д.).
По результатам осмотра может быть поставлен клинический диагноз и предложено лечение. В случае неутонченного диагноза могут быть даны дополнительные диагностические назначения:
- РЭГ, УЗДГ сосудов шей и головного мозга
- рентгенография шейного отдела позвоночника с функциональными пробами
- КТ шейного отдела позвоночника
- МРТ шейного отдела позвоночника
Лечение
При травме шейного отдела позвоночника в мышци шеи и межпозвонковые суставы могут быть произведены лечебные блокады, когда обычное лечение не даёт положительного эффекта. Для этого достаточно низких доз анестезирующего средства (лидокаин, новокаин) и кортизона, вводимого в просвет поражённого сустава.
При сочетании с правильно подобранным режимом физиотерапии, эти инъекции могут дать хороший и долгосрочный эффект при головных болях и болях в шее после травмы шейного отдела позвоночника.
В зависимости от тяжести проявлений боли у пациента в шее, затылке и головокружения полсе травмы головы или шеи (шейного отдела позвоночника) с шейно-черепным синдромом, возможны следующие лечебные действия:
- ношение шейного бандажа или корсета (шина Шанца, филадельфийский воротник)
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- мануальная терапия
- кинезиотейпирование
- лечебная гимнастика
- иглоукалывание
- ОСТЕОПАТИЧЕСКОЕ ЛЕЧЕНИЕ
Ношение специального шейного корсета или шейного бандажа ограничивает объём движений в растянутых связках и травмированных суставах шеи при шейно-черепном синдроме (травме шейного отдела позвоночника). При этом шейный корсет и шейный бандаж создаёт дополнительную разгрузку напряжённым и защитно-спазмированным мышцам в результате перенесённой травмы шеи.
На фоне ограничения движений при ношении шейного корсета или шейного бандажа болевой симптом в шее и затылке при шейно-черепном синдроме устранается значительно быстрее, что приводит к быстрому восстановлению прежнего объёма движений в растянутых связках и травмированных суставах шейного отдела позвоночника после травмы шейного отдела позвоночника.
Только в нашей клинике успешно лечит посттравматические состояния Муравьев Олег Иванович, невролог, мануальный терапевт, рефлексотерапевт, специалист по кинезиотейпированию и изготовлению индивидуальных ортопедических стелек. Олег Иванович — специалист с большим опытом работы (более 27 лет), у которого можно пройти полный цикл лечения. Индивидуальный подход и грамотное сочетание методов лечения позволяют добиваться положительных и стойких результатов.
Источник
Что такое низкий и высокий болевой порог
Часто клиенты, а иногда и администраторы, и даже мастера путают, что именно назвать низким, а что высоким болевым порогом.
Может быть низкий болевой порог – это когда человек сразу чувствует боль? Или наоборот, он такой низкий, что никакая боль ему не страшна?
В дополнение к вышеперечисленному присутствует еще один термин – устойчивость к боли.
На самом деле, эта тема действительно непростая, но очень интересная. Дело в том, что чувствительность к дискомфорту практически не бывает одинаковой для двух людей.
Это индивидуальный показатель, почти как отпечатки пальцев.
Но, в отличие от последнего, болевая характеристика способна видоизменяться на протяжении всей жизни человека. Попробуем разобраться в этом чуть подробнее.
Фото с сайта www.shutterstock.com
Как определить болевой порог
Представим себе вымышленного персонажа, который ради интереса опустил руки в ледяную воду. Этого ему показалось мало, и он продолжал их там держать на спор.
Сначала ему было немного забавно и, конечно, прохладно. Потом холод усилился, но он держался. И вот наступил момент, когда наш «подопытный» начал отчетливо ощущать не просто дискомфорт, но отчетливую и довольно интенсивную боль.
На этом месте организм ему как будто сообщил: «Полегче, парень! Вынь свои конечности немедленно, если они тебе еще дороги!»
Так вот, именно этот момент и именуется болевым порогом. Другими словами, это точка пересечения внешнего и внутреннего стимулов и субъективное ощущение боли.
Разница между порогами мужчин и женщин
С господином разобрались. А теперь добавим для целей нашего исследования подругу этого субъекта, которая занималась таким же «странным» занятием рядом со своим другом.
Руки свои они опустили в холодную воду одновременно. Но девушка ощутила яркие и неприятные ощущения раньше своего молодого человека.
И это не были ее капризы. Она действительно ощутила ровно такую же боль, но раньше.
О чем это нам говорит? О том, что ей потребовалось более короткий период времени для появления дискомфорта.
Таким образом, мы уже готовы выяснить различие между высокими и низкими значениями порогов.
Чем меньше требуется воздействия (внешнего или внутреннего) для появления боли, тем ниже болевой порог.
И, соответственно, чем интенсивнее стимул (тепло, холод, давление и пр.), который скажется на боли, тем выше эта характеристика.
Дама обладала более низким порогом, чем ее джентльмен. Естественно, становится также очевидно, что эта терминология носит относительный характер.
Неслучайно именно девушка в нашем воображаемом примере оказалась более чувствительной.
По результатам исследования, женщины более восприимчивы к дискомфорту по сравнению с мужчинами.
Связано это с выделением меньшего количества эндорфинов (натуральных обезболивающих) у женщин.
Однако не стоит думать, что у всех женщин низкий порог. Допустим, одна девушка посещает электроэпиляцию бикини и делает ее без обезболивания, а другая — практически кричит от боли при ровно таком же воздействии.
И это не слабая сила воли — ей действительно очень больно, что говорит о более низком болевом пороге по сравнению с первой клиенткой.
От чего зависит болевой порог
Почему так происходит? Что есть в организме человека, что так меняет его восприятие?
Учеными было выявлено некое вещество под кодовым названием субстанция П, которая позволяет воспринимать некую манипуляцию или состояние как болезненную.
Чем выше у человека концентрация этого медиатора, тем острее и быстрее придет боль, и, следовательно, тем ниже болевой порог.
В редких ситуациях его либо очень мало, либо нет совсем. Представляете? С одной стороны, райское блаженство – никаких обезболивающих не надо.
Но, если посмотреть повнимательнее, становится ясно, что это чистой воды проклятье.
У тела нет никаких шансов донести до человека опасность (например, от прикосновения к горячему предмету), что неминуемо окончится плачевно.
Факторы, влияющие на чувствительность
Основной фактор – это наличие в крови эндорфинов, природного обезболивающего. Чем выше их концентрация, тем легче переносить боль.
Другими факторами, которые опосредованно воздействуют на этот показатель, служат уровень стресса, депрессия, бессонница, некоторые медикаменты, толщина коркового слоя в головном мозге, травмы, хронические заболевания и многие другие.
Интересным открытием стал факт различия восприятия между разными частями тела.
Например, правша будет быстрее и сильнее ощущать дискомфорт в правой половине.
Рыжеволосые люди склонны к низким значениям болевого порога, и им требуется большее количество анестетиков.
Как повысить болевой порог
Есть ли способы изменить свою чувствительность? Без всякого сомнения! У человека есть довольно богатый арсенал подобных средств.
Прежде всего, можно еще раз проглядеть список факторов, влияющих порог и шаг за шагом устранить их.
Физические упражнения буквально обучают организм слабее реагировать на болезненные стимулы.
Еще один механизм знаком большинству из нас, когда мы отвлекались настолько, что просто забывали про боль.
В арсенале косметолога есть физиотерапевтическая процедура, именуемая токами ТЕНС, которые «щекочут» нервные окончания, обманывая нервную систему.
Существует еще одно интересное исследование, в котором от души хохотавшие люди способны были легче переносить неприятные ощущения.
Грань между болевым порогом и устойчивостью к боли очень тонка. Устойчивость соотносится с тем, сколько дискомфорта способен вынести человек. И, возможно, мы способны повлиять на именно этот параметр.
Подведем итоги
Низкий болевой порог означает, что вы раньше других начинаете чувствовать боль.
Высокий болевой порог означает, что вы способы терпеть ее дольше, чем остальные люди в среднем.
Помните, что если вы ощутили дискомфорт раньше другого человека, то это не говорит о вашей избалованности, а только о вашем низком болевом пороге, и в этом нет вашей вины.
Выяснить свой порог можно экспериментально и только по сравнению с некоторой средней статистикой.
Поэтому нет никакого толка в том, чтобы оглядываться на других. Если вам больно на эпиляции – это повод не извиняться или терпеть, а рассмотреть возможность применения анестезии.
Medically written and reviewed by: Julia Nicholson, dermatologist, physiotherapist Опубликовано: Олеся Смагина, помощник директора центров эпиляции «Вселенная красоты»
Источник
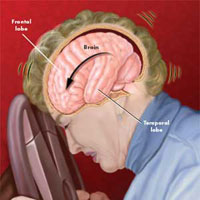
Посттравматическая головная боль
Посттравматическая головная боль
Боль может начаться сразу или через неделю после травмы. У многих пациентов, особенно тех, у кого была тяжелая травма, головные боли могут быть проблемой в течение нескольких месяцев, лет или на всю жизнь. Если головные боли развиваются в течение 2 недель после травмы, и сохраняются в течение более чем нескольких месяцев, то считается, что это хроническая фаза посттравматической головной боли. Иногда у пациентов головные боли появляются только через несколько месяцев после травмы, но, как правило, головные боли обычно начинаются в течение нескольких часов или дней после травмы.
Прогнозировать возможность развития хронической посттравматической головной боли у пациентов, перенесших травмы, очень сложно. В целом, у пациентов, с уже существующей головной болью или наличием мигрени, риск выше. Пациенты с отягощенным семейным анамнезом мигрени могут подвергаться повышенному риску развития хронических головных болей. Тяжесть травмы может также помочь в прогнозировании, но многие пациенты терпят в течение месяцев или лет сильные головные боли после тривиальной травмы головы. Авто столкновения с ударом сзади, без травмы головы, обычно приводят к развитию сильных головных болей и болям в шее. Такие факторы, как угол удара, где пациент сидел в машине, и куда пришелся вектор силы на голову являются ключевыми элементами в развитии головных болей.
Головные боли, как правило, бывают двух типов:
- по типу ГБН, которые могут быть ежедневными или эпизодическими
- головные боли мигренозного характера, которые, как правило, более серьезные.
У некоторых пациентов, посттравматические мигренозные боли могут быть серьезной проблемой, с периодическими сильными головными болями продолжительностью от часов до дней. У других пациентов, головная боль напряжения является преобладающей проблемой. У многих пациентов с ПТГБ боли могут иметь смешанный характер.
Окципитальная боль часто ассоциируется с болью в шее, и обычно имеет мышечное происхождение.
Виды травм, которые вызывают посттравматические головные боли
- Насилие
- Автомобильные аварии
- Падение
- Спортивные травмы
Симптомы
- Головная боль
- Боль в шее
- Головные боли усиливаются при нагрузке, кашле, наклонах или движениях головы
- Головокружение
- Двоение в глазах
- Нарушения памяти
- Потеря аппетита
- Нарушения слуха
- Тошнота и рвота
- Изменения обоняния или вкуса
- Проблемы с концентрацией внимания
- Звон в ушах
- Чувствительность к шуму
- Чувствительность к свету
- Тревога
- Депрессия
- Проблемы со сном
- Мышечные спазмы в голове, шее, спине и плечах
- Усталость
Диагностика
Международное общество головной боли определяет критерии посттравматической головной боли, такие как:
- Головная боль, которая не имеет типичных характеристик и удовлетворяет критериям С и D
- Наличие травмы головы со всеми из следующих симптомов:
- Без и с потерей сознания, которая длилась не более 30 минут
- Оценка по Шкале комы Глазго(-которая используется для оценки уровня сознания после мозговая травма с повреждением) равна или больше, чем 13
- Симптомы, которые диагностированы как сотрясение мозга
- Головная боль развивается в течение семи дней после черепно-мозговой травмы
- Один или другой из следующих признаков:
- Головная боль проходит в течение трех месяцев после травмы головы
- Головная боль не исчезла, но травма была менее чем три месяца назад
Для диагностики этого вида головной боли, как правило, используется такие виды исследований как МРТ, КТ, ПЭТ, ЭЭГ, так как необходима четкая визуализация морфологических изменений в тканях головного мозга и исключение состояний угрожающих жизни человека.
Лечение
Медикаменты являются краеугольным камнем лечения. В течение первых трех недель головной боли, как правило, используются абортивные лекарства. Если головные боли продолжаются после трех недель, то назначается дополнительная терапия.
Абортивная терапия
Выбор абортивной терапии зависит от типа головной боли. Основные лекарства для лечения посттравматических головных болей по типу головных болей напряжения типа являются анальгетики, НПВС. Миорелаксанты более эффективны при ПТГБ, чем при обычных головных болях напряжения, из-за наличия шейного мышечного спазма. Но эти препараты рекомендуется принимать только в течение 1-2 недель. Если же боли сохраняются, то в таком случае необходимо подключать профилактическое лечение. Если посттравматические головные боли имеют мигренозный характер,то используются те же препараты, что при и мигрени. Противорвотные препараты эффективны для многих пациентов. Первичные абортивные мигрени включают: Excedrin, аспирин, напроксен (Naprosyn или Anaprox), ибупрофен (Motrin), кеторолак (Toradol), Midrin, Norgesic Форте, Butalbital, Эрготамины, Суматриптан, кортикостероиды, наркотики и седативные средства.
Профилактическое лечение
В течение первых 2- 3 недель в период после травмы, как правило, применяются абортивные препараты, такие как противовоспалительные средства. Большинству пациентов не нужно ежедневно принимать профилактические лекарства, и посттравматические головные боли постепенно уменьшаются с течением времени.
Наиболее часто для профилактического лечения используются антидепрессанты, особенно амитриптилин (Elavil) или нортриптилин (Pamelor) и бета-блокаторы. НПВС препараты часто имеют двойное назначение, функционируя как абортивное и профилактическое лечение. Антидепрессанты, которые обладают седативным действием, особенно амитриптилин, часто уменьшают ежедневные головные боли и одновременно нормализуют сон. В тяжелых случаях необходимо использовать как бета-блокаторы,так и антидепрессанты. Немедикаментозные методы лечения могут включать различные физиопроцедуры и иглорефлексотерапию.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник