- Внезапная сердечная (коронарная) смерть и ее причины
- Кардиомиопатия смерть внезапная что чувствует человек перед смертью
- 1. Причины внезапной смерти от аритмии сердца
- 2. Наследственные причины внезапной смерти
- 3. Прерванная внезапная сердечная смерть
- 4. Нарушение функции желудочков как причина внезапной смерти
- 5. Занятия спортом как причина внезапной смерти
- 6. Сотрясение сердца (commotio cordis) как причина внезапной смерти
- Кардиомиопатия — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы кардиомиопатии
- Патогенез кардиомиопатии
- Классификация и стадии развития кардиомиопатии
- Осложнения кардиомиопатии
- Диагностика кардиомиопатии
- Лечение кардиомиопатии
- Прогноз. Профилактика
Внезапная сердечная (коронарная) смерть и ее причины
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
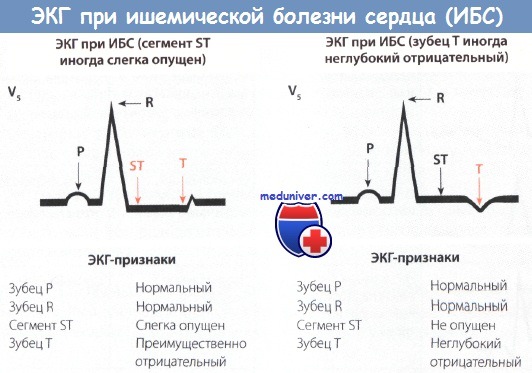
Внезапная сердечная смерть (внезапная коронарная смерть) является одной из самых тяжелых форм ишемической болезни сердца. Как правило, именно так в медицинской науке характеризуется смерть, наступившая при свидетелях молниеносно или в течение часа с момента ее возникновения. Обычно диагноз «внезапная коронарная смерть» ставится при наличии фибрилляции желудочков сердца и отсутствии признаков другого, кроме ишемической болезни сердца, заболевания.

Ведущие кардиохирурги утверждают, что максимальному риску возникновения внезапной коронарной смерти подвергаются пациенты с сердечной недостаточностью, острым инфарктом миокарда, страдающие ишемической болезнью сердца.
Самым сложным при внезапной коронарной смерти становится выявление людей, входящих в группу риска. К сожалению, внезапная сердечная смерть может быть вызвана непосильными физическим и сильнейшими эмоциональными нагрузками, но, в то же время, может произойти в состоянии полного покоя, например, во сне. Перед наступлением внезапной коронарной смерти многие больные испытывают сильный болевой приступ, ощущают страх наступлением смерти. После молниеносно появляющейся фибрилляции желудочков больной ощущает резкую слабость, головокружение, теряет сознание, у него расширяются зрачки, пропадает пульс, появляются головокружение, резкая слабость. Спустя несколько секунд больной теряет сознание, у него возникает шумное дыхание, которое прекращается через 2—5 минут. И, если не принять экстренные меры, больной умирает. К сожалению, спасти удается далеко не каждого.
Источник
Кардиомиопатия смерть внезапная что чувствует человек перед смертью
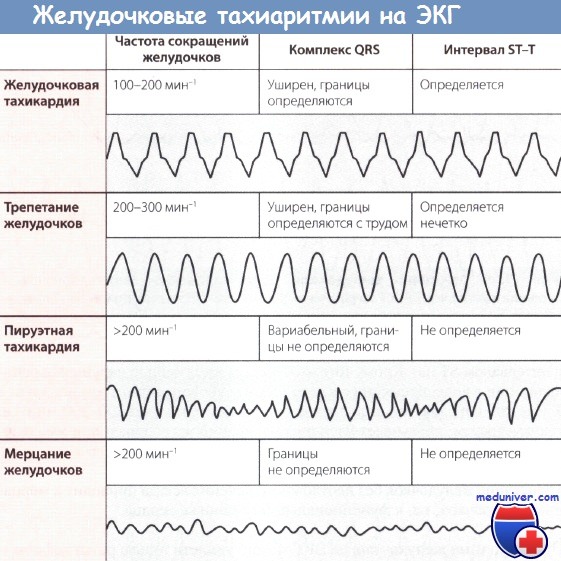
Внезапная сердечная смерть чаще всего развивается вследствие желудочковой тахикардии (ЖТ) или фибрилляции желудочков (ФЖ), обусловленных снижением функции желудочков на фоне ИБС или дилатационной кардиомиопатии. Другими причинами могут быть наследственные синдромы удлиненного интервала QT, аритмогенная кардиомиопатия ПЖ, синдром Бругада и ГКМП.
Пациенты, успешно реанимированные после внезапной сердечной смерти, развившейся не вследствие острого ИМ или иной обратимой причины, имеют высокий риск ее повторения. В этих случаях требуется обследование и лечение, которое часто включает в себя установку ИКД.
Внезапная смерть в результате сердечного заболевания — распространенное явление. В Великобритании было отмечено 100 000 случаев в год, в США — 300 000, т.е. 1-2 случая на 1000 общего населения. Риск внезапной смерти выше у лиц с известным заболеванием сердца, например, после перенесенного ИМ, особенно при сниженной функции ЛЖ. Сообщается, что в последнее время наблюдается некоторое уменьшение числа случаев внезапной сердечной смерти, предположительно вследствие улучшения мер по снижению коронарного риска.
Внезапную сердечную смерть можно определить как неожиданную смерть, имеющую сердечную причину, наступившую в течение 60 мин от момента появления первых симптомов. Внезапная смерть в большинстве случаев наступает в отсутствие свидетелей и лишь в единичных случаях — при мониторировании ЭКГ. Поэтому определение «внезапная смерть» нельзя считать синонимом «аритмической смерти».
Возможны и другие причины, такие как приобретенные клапанные и врожденные пороки сердца, опухоли сердца, электромеханическая диссоциация, нарушения мозгового кровообращения, тромбоэмболия легочной артерии или массивное кровотечение (например, вследствие разрыва аневризмы аорты).
Кроме того, даже документально подтвержденный эпизод фибрилляции желудочков (ФЖ) может быть лишь финальным событием, развившимся в результате сердечно-сосудистой катастрофы (например, массивного ИМ). Тем не менее большинство случаев внезапной сердечной смерти обусловлено фатальным нарушением ритма сердца, обычно ЖТ или ФЖ.
1. Причины внезапной смерти от аритмии сердца
ФЖ чаще возникает в результате трансформации («деградации») ЖТ, не являясь первичным нарушением ритма сердца. В значительно меньшей части случаев аритмическая смерть обусловлена брадикардией.
На сегодняшний день наиболее частой причиной внезапной сердечной смерти является ИБС. Хотя острый ИМ нередко осложняется ФЖ, на его долю приходится менее одной трети внезапно умерших пациентов. У большинства же больных обнаруживаются признаки тяжелой ИБС и снижение функции ЛЖ, а не острый ИМ. Основные причины внезапной аритмической сердечной смерти перечислены в таблице и обсуждаются в других главах.
Причины внезапной аритмической сердечной смерти:
Острый ИМ
Острая ишемия миокарда
Повреждение миокарда вследствие ИБС
Врожденные аномалии коронарных артерий
Дилатационная кардиомиопатия
ГКМП
Аритмогенная кардиомиопатия ПЖ
Миокардит
АВ-блокада
Врожденные и приобретенные синдромы удлиненного интервала QT
Синдром Бругада
Синдром WPW
Идиопатическая ФЖ
Катехоламинергическая полиморфная ЖТ
Синдром укороченного интервала QT
Нарушения электролитного баланса
Прием препаратов с аритмогенным действием (включая кокаин)
Сотрясение сердца (commotio cordis)
2. Наследственные причины внезапной смерти
При обнаружении у пациента наследуемой причины внезапной сердечной смерти его родственникам следует рекомендовать пройти кардиологическое и/или генетическое обследование. Существует большая вероятность наличия «каналопатии» (патологии ионных каналов клеток сердца) как причины внезапной сердечной смерти у внезапно умерших лиц молодого возраста, у которых при тщательной аутопсии никаких признаков органической патологии сердца не обнаруживается.
В таких случаях следует иметь в виду, что родственники пациента также могут быть носителями аномального гена, несмотря на то что их ЭКГ нормальна.
3. Прерванная внезапная сердечная смерть
Несколькими клиническими центрами было установлено, что обеспечение возможностей осуществления сердечно-легочной реанимации вне больницы спасает жизни. Тем не менее следует иметь в виду, что только 8-10% лиц, реанимированных на догоспитальном этапе, дожили до выписки из стационара. Реанимированные после острого ИМ пациенты остаются в опасности. Вероятность рецидива внезапной сердечной смерти в течение 2 лет достигает 60%.
Пациенты, реанимированные в связи с остановкой сердца, не вызванной острым инфарктом или иной острой устранимой причиной, перед выпиской из стационара должны быть обследованы с целью оценки необходимости выполнения реваскуляризации миокарда, назначения лекарственной терапии и/или имплантации автоматического дефибриллятора.
Следует отметить, что после реанимации часто наблюдается гипокалиемия. Обычно она возникает в результате стресса, вызванного остановкой кровообращения и реанимационными действиями, и не должна расцениваться как причина желудочковых аритмий.
4. Нарушение функции желудочков как причина внезапной смерти
Если остановка кровообращения явилась следствием желудочковой дисфункции, вероятность рецидива внезапной сердечной смерти тем выше, чем ниже ФВ ЛЖ. Дополнительными факторами, указывающими на плохой прогноз, являются блокада ЛНПГ и наличие неустойчивой ЖТ.
Амиодарон либо не оказывает никакого влияния на смертность, либо снижает ее в малой степени; другие антиаритмические препараты увеличивают смертность.
Показано, что применение БАБ, ингибиторов АПФ, спиронолактона или эплеренона и статинов улучшает прогноз как за счет антиаритмического действия, так и вследствие других эффектов. Наиболее важным является рассмотрение вопроса об имплантации ИКД.
5. Занятия спортом как причина внезапной смерти
В ряде случаев внезапная сердечная смерть может развиться во время занятий спортом. В молодом возрасте ее наиболее распространенными причинами являются ГКМП, аритмогенная кардиомиопатия ПЖ, синдром удлиненного интервала QT и дилатационная кардиомиопатия. У мужчин более старшего возраста самой частой причиной является ИБС. Если известно, что у пациента имеется какое-либо из этих заболеваний, ему следует рекомендовать отказаться от занятий соревновательными видами спорта.
Некоторые специалисты рекомендуют проводить осмотр спортсменов перед участием в состязании с целью предотвращения внезапной сердечной смерти во время спортивных соревнований. Однако на самом деле имеется очень мало объективных доказательств того, что это позволяет спасти жизнь спортсмену. Кроме того, такой скрининг не является экономически эффективным.
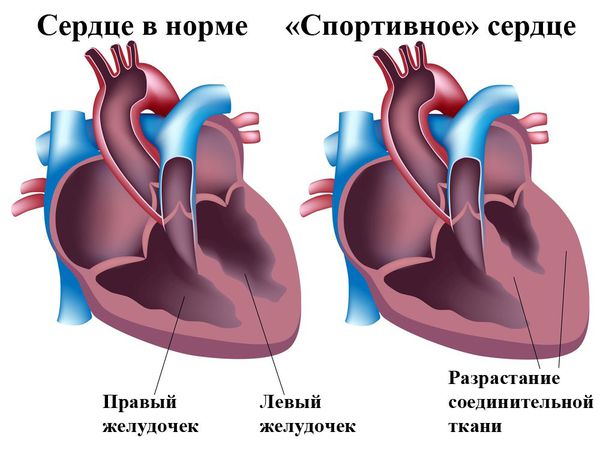
Другая проблема заключается в сложности дифференцирования «спортивного сердца» и заболевания сердца: упорные физические тренировки могут привести к гипертрофии ЛЖ, появлению неспецифических изменений сегмента ST и зубца Т на ЭКГ и/или АВ-блокады I степени или периодики Венкебаха вследствие повышения тонуса блуждающего нерва. Кроме того, диагностические сложности могут возникнуть, когда некоторые параметры занимают пограничное положение между нормой и патологией (например, когда величина QTc находится в диапазоне 440—470 мс).
6. Сотрясение сердца (commotio cordis) как причина внезапной смерти
Редкой причиной внезапной сердечной смерти во время спортивных мероприятий является сотрясение сердца. В этом случае ФЖ обусловлена резким тупым непроникающим ударом по прекордиальной области, совпадающим по времени с восходящим коленом зубца Т. Обычно это происходит у молодых людей во время игр с мячом или в ходе соревнований по другим контактным видам спорта. В таких случаях чем раньше может быть проведена дефибрилляция, тем больше шансов на выживание.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Кардиомиопатия — симптомы и лечение
Что такое кардиомиопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кузнецова Т. Н., кардиолога со стажем в 26 лет.
Определение болезни. Причины заболевания
Кардиомиопатия — это заболевание миокарда неизвестной этиологии, основными признаками которой являются кардиомегалия (увеличение размеров сердца) и/или сердечная недостаточность. При этом поражения клапанов, коронарных артерий, системных и лёгочных сосудов исключаются [4] .
Дословно с греческого cardiomyopathia можно перевести как «болезнь мышцы сердца». Термин был предложен в 1957 году [3] . Интерес к этой группе заболеваний возник в 50-х годах прошлого века, когда начали описываться различные случаи заболеваний у пациентов с сердечной недостаточностью. При развитии типичных симптомов у пациентов не было выявлено чёткой причины поражения сердца.
Пусковым механизмом возникновения кардиомиопатии поначалу считали процесс воспаления в сердце, который мог быть спровоцирован вирусными, бактериальными и аутоиммунными повреждениями клеток. Исходя из этой теории, назначение антибиотиков, противовирусных и противовоспалительных препаратов должно было привести к регрессии повреждения и восстановлению функции сердца. Однако практика это не подтвердила.
Риск развития кардиомиопатий повышен у лиц с отягощённой наследственностью, а также после перенесённых острых инфекционных заболеваний. Для появления вторичных кардиомиопатий важно наличие системных аутоиммунных заболеваний, эндокринной патологии (сахарный диабет, тиреотоксикоз) и токсических факторов.
В настоящее время причиной заболевания считают мутацию генов, ответственных за работу комплекса внутриклеточных белков рабочих клеток миокарда — кардиомиоцитов. Уже выявлено свыше 1400 генов, и исследования продолжаются [4] .
Первичные кардиомиопатии чаще выявляют в детском и молодом возрасте, вторичные же возможны в любом возрасте.
Симптомы кардиомиопатии
Специфических, характерных только для кардиомиопатии симптомов не существует. Именно эта особенность и затрудняет раннюю диагностику заболевания. Кардиомиопатия длительно протекает бессимптомно или малосимптомно, в развёрнутой стадии похожа по клинике на проявления ишемической болезни сердца, различных пороков сердца.
Первыми жалобами, с которыми пациенты обращаются к врачу, являются:
- одышка при привычных нагрузках и иногда в покое;
- болевые ощущения в грудной клетке, возникающие как при нагрузке, так и в покое;
- перебои в работе сердца;
- приступы внезапного сердцебиения;
- потемнения в глазах;
- обмороки.
Нередко заболевание выявляется во время рутинной записи ЭКГ при прохождении профилактических осмотров, однако надо помнить, что первым проявлением заболевания может стать неожиданная (внезапная) смерть, наступившая без видимых причин [9] .
Патогенез кардиомиопатии
За последние годы благодаря возможностям генетики было установлено, что причиной многих кардиомиопатий являются генетические мутации, которые приводят к выработке дефектных белков кардиомиоцита. От того, какой белок рабочей клетки миокарда (кардиомиоцита) изменился, зависит развитие определённого вида кардиомиопатии.
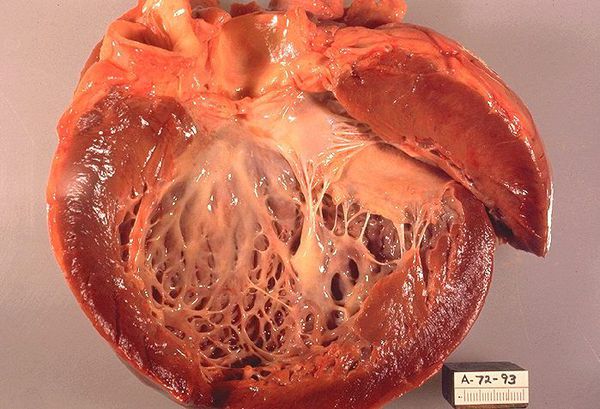
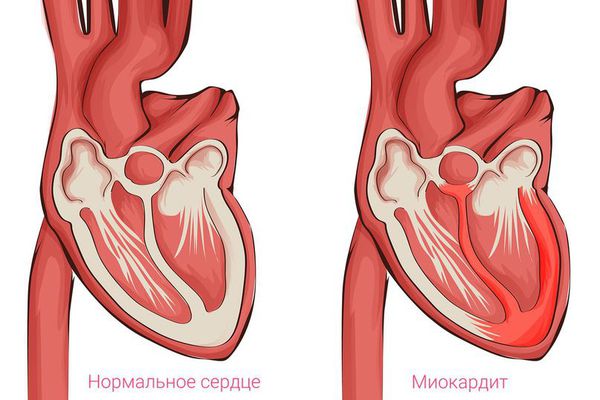
Раньше считалось, что кардиомиопатии возникают из-за воспаления в сердце, которое связано с повреждением клеток различными вирусами [5] . Однако исследования показали, что только у части больных развитию кардиомиопатии предшествует вирусное заболевание [6] . В этом случае после острого миокардита (воспаления сердечной мышцы) наступает множественное поражение кардиомиоцитов. Часть из них теряет свои функции, и вместо мышечной сократительной ткани появляется фиброзная малоэластичная ткань. Сохранившийся миокард вынужденно берёт на себя работу умерших клеток и поэтому также изменяется. В итоге возникает деформация как повреждённых участков миокарда, так и оставшихся рабочими, что приводит к изменению анатомии сердца. Стенки и полости сердца деформируются, клапанные кольца зачастую растягиваются.
Подобные изменения бывают также при наследственных нарушениях обмена веществ и лизосомальных болезнях накопления (редких заболеваниях, при которых нарушается функция внутриклеточных органелл лизосом). Из-за врождённой нехватки ферментов, перерабатывающих углеводсодержащие продукты, в организме накапливаются крупные молекулы гликогена, гликопротеина и др., которые повреждают организм. Таких заболеваний известно более сотни, но их распространённость невелика. Как правило, проявляются они в детском и молодом возрасте и помимо поражения сердца затрагивают практически весь организм: кости, мышцы, нервную систему, зрение и слух. Самыми изученными болезнями накопления являются гемохроматоз, болезнь Пике и болезнь Фабри.
Имеются особые семейные формы кардиомиопатий, поэтому важно изучение наследственности пациентов и сбор семейного анамнеза [6] .
Нередко возникают проблемы при обследовании спортсменов, так как из-за регулярных нагрузок их сердечная мышца компенсаторно увеличивается, и развивается так называемое «спортивное сердце» [9] . Поэтому в таких случаях для достоверной дифференциальной диагностики необходимы точные генетическое тесты, которые сейчас только разрабатываются. Вероятно, что при этих факторах имеется генетический дефект, который при регулярных физических нагрузках приводит к развитию кардиомиопатии.
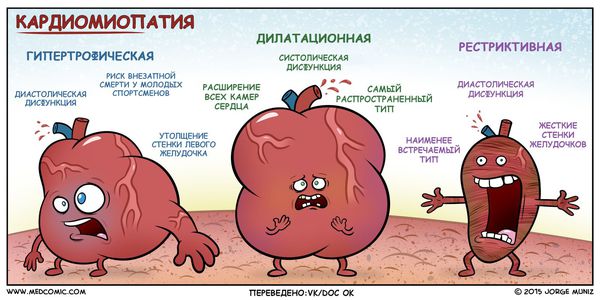
Классификация и стадии развития кардиомиопатии
По мере накопления информации были выявлены самые распространённые типы кардиомиопатии и их семейные формы:
- гипертрофическая;
- дилатационная;
- рестриктивная.
К редким формам кардиомиопатии относят также системные заболевания и патологические состояния, при которых возникают так называемые вторичные кардиомиопатии: диабетическая, тиреотоксическая, алкогольная, аутоиммунная и другие.
Исходя из причины развития болезни, становится ясным, что кардиомиопатии могут быть как изолированными – первичными, так и являться частью системного заболевания, т. е. быть вторичными.
В России традиционно применяется клинико-морфологическая классификация первичных кардиомиопатий, где кардиомиопатии разделяются на:
- гипертрофическую;
- дилатационную;
- рестриктивную;
- аритмогенную дисплазию правого желудочка;
- редкие формы неклассифицируемых кардиомиопатий.
При гипертрофической кардиомиопатии имеется выраженное, чаще неравномерное увеличение миокарда левого и/или реже правого желудочка. При этом чаще разрастается межжелудочковая перегородка. Она препятствует току крови из сердца в аорту. Это увеличение миокарда при гипертрофической кардиомиопатии появляется без видимых причин. Известно, что сердце может увеличиваться из-за длительной гипертонии, ишемической болезни сердца врождённых и приобретённых пороках сердца [1] .
Анатомическая классификация гипертрофической кардиомиопатии в зависимости от локализации:
I. Гипертрофия левого желудочка:
- Асимметрическая:
- гипертрофия межжелудочковой перегородки — 90 % случаев;
- среднежелудочковая гипертрофия — ≈ 1 %;
- верхушечная гипертрофия — ≈ 3%;
- гипертрофия боковой или задней части межжелудочковой перегородки ≈ 1 %.
- Симметрическая, или концентрическая — ≈ 5 %.
II. Гипертрофия правого желудочка — менее 1 % [1] .
В зависимости от наличия обструкции выносного тракта левого желудочка (область между межжелудочковой перегородкой и передней створкой митрального клапана) в покое и при нагрузке выделяют два типа гипертрофической кардиомиопатии :
- обструктивный тип — градиент давления (разница в показателях давления крови) в выносном тракте левого желудочка > 30 мм рт. ст.;
- скрытый — градиент давления усиливается при нагрузке > 30 мм рт. ст.;
- необструктивный — градиент давления . При это размеры сердца остаются нормальными или даже уменьшаются.
Рестриктивная кардиомиопатия может быть идиопатической или вторичной по отношению к другим заболеваниям, в частности к эндомиокардиальному фиброзу, саркоидозу и амилоидозу, а также развивается в рамках карциноидного синдрома, при котором повышена выработка вазоактивных веществ (серотонина, гистамина, простагландинов, брадикинина) .
К тяжело выявляемым видам относится аритмогенная дисплазия правого желудочка, при которой происходят структурные изменения в строении стенки правого желудочка — замещение кардиомиоцитов фиброзно-жировой тканью и развитие аритмии.
Неклассифицируемые кардиомиопатии: некомпактный миокард, стресс-индуцированная кардиомиопатия.
Вторичные (специфические) кардиомиопатии: при имеющемся известном заболевании тяжесть поражения сердца более выражена и не соответствует причине:
- ишемическая кардиомиопатия (вследствие ишемической болезни сердца);
- гипертоническая кардиомиопатия;
- воспалительная кардиомиопатия как исход миокардита;
- метаболические кардиомиопатии (эндокринные, семейные болезни накопления, дефицит витаминов);
- генерализованные системные заболевания (патология соединительной ткани, инфильтрации и гранулёмы);
- мышечные дистрофии при генерализованных миотонических дистрофиях;
- нейромышечные нарушения при атаксии (нарушении согласованности движений различных мышц);
- как следствие токсического воздействия алкоголя, медикаментов и облучения. Если доказана чёткая связь между повреждающим фактором и развитием кардиомиопатии, то её могут назвать токсической, лекарственной или лучевой кардиомиопатией;
- перипартальная кардиомиопатия во время беременности и после родов.
Осложнения кардиомиопатии
Особенности течения кардиомиопатии представляют угрозу для жизни. Болезнь может дебютировать сразу внезапной смертью или жизнеугрожающими аритмиями : фибрилляцей желудочков, желудочковой тахикардией. Высокий риск внезапной сердечной смерти связан с такими факторами риска, как:
- семейный анамнез (случаи внезапной сердечной смерти из-за гипертрофической кардиомиопатии);
- обмороки;
- зафиксированная частая желудочковая тахикардия;
- падение артериального давления при нагрузках;
- толщина мышечной тени левого желудочка более 3 см;
- обширное и диффузное позднее усиление контрастности гадолиния на МРТ [15] .
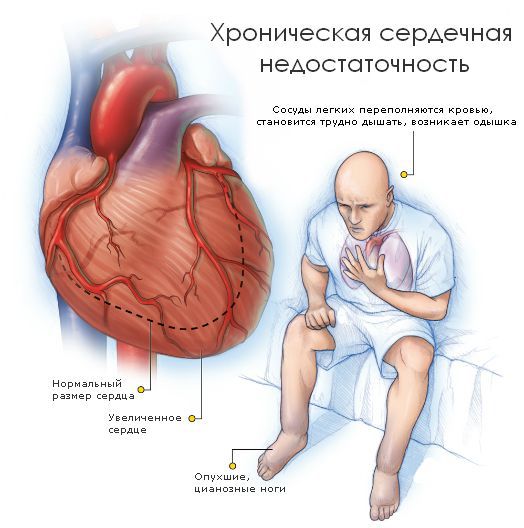
При более стабильном течении развивается сердечная недостаточность , которая тяжело поддаётся традиционной медикаментозной терапии. Хроническую сердечную недостаточность можно заподозрить по следующим признакам:
- одышка, возникающая при нагрузке различной интенсивности;
- повышенная утомляемость при выполнении привычной деятельности;
- учащённое сердцебиение;
- появление отёков на ногах к концу дня.
С утяжелением недостаточности все симптомы становятся более выраженными. Выделяют пять стадий сердечной недостаточности:
- I стадия (HI) — начальная — проявляется в виде одышки и сердцебиения только при значительной физической нагрузке.
- II стадия — нарушение гемодинамики при незначительной физической нагрузке, иногда в покое.
- Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Появление сухого кашля, иногда кровохарканье, сердцебиение, перебои в области сердца. Заметно снижается трудоспособность.
- Н IIБ стадия — одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца. Присоединяются признаки недостаточности кровообращения по большому кругу, постоянные отёки. Больные нетрудоспособны.
- III стадия (Н III) — конечная, дистрофическая стадия недостаточности — развиваются необратимые изменения в органах, нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
Диагностика кардиомиопатии
Особых признаков, характерных для этого заболевания, при сборе жалоб и осмотре пациента выявить не удаётся.
При клиническом осмотре обращают на себя внимание признаки сердечной недостаточности различной степени выраженности, аритмии, возможны тромбоэмболические осложнения.
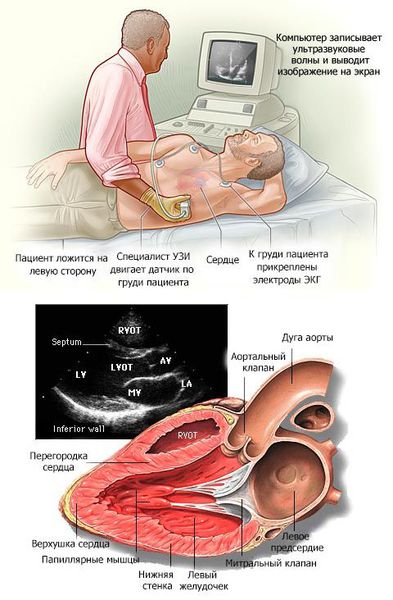
В основном кардиомиопатии выявляются при проведении эхокардиографии (ЭХОКГ) и электрокардиографии (ЭКГ). Дополнительно применяются рентгеноконтрастная вентрикулография и магнитно-резонансная томография (МРТ) с контрастированием гадолинием.
Наиболее точную информацию о заболевании предоставляет эхокардиография [8] . Это исследование безопасно, доступно и является рутинным методом в кардиологии. Благодаря ЭХОКГ можно установить тип кардиомиопатии, степень утолщения сердечной мышцы, наличие постоянного или преходящего препятствия току крови из выходного отдела сердца или растяжения его полостей. Метод незаменим при динамическом наблюдении за пациентами, позволяет оценить прогноз и тяжесть заболевания.
В современной кардиологии всё больше распространяются новые методы визуализации сердца и сосудов — например, магнитно-резонансная томография (МРТ). Но её недостатком является дороговизна оборудования и малая доступность методики из-за отсутствия качественного оборудовании и специалистов.
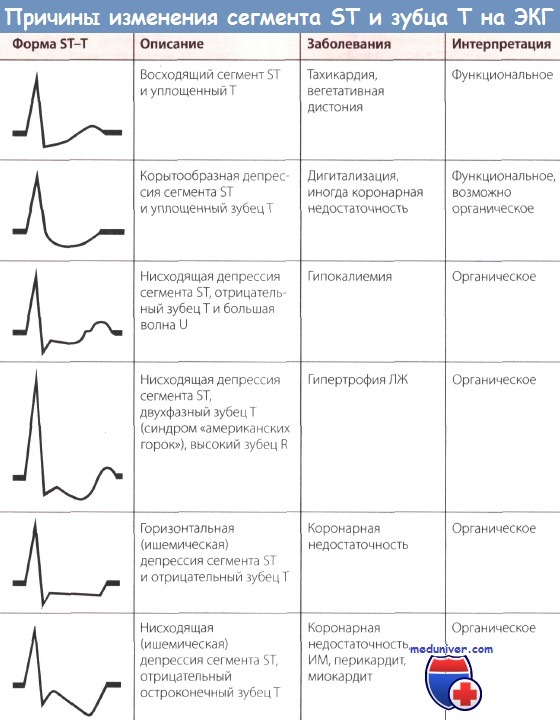
На стандартной ЭКГ также могут быть зарегистрированы изменения в виде признаков гипертрофии миокарда левого желудочка, а также признаки его перегрузки и различные нарушения ритма сердца.
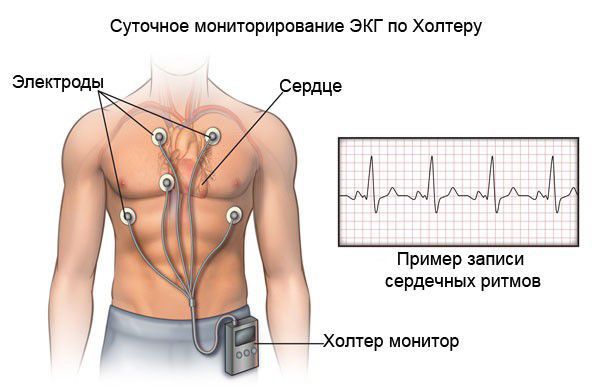
При холтеровском мониторировании ЭКГ также фиксируются нарушения ритма и проводимости практически в 100 % случаях. Выявление таких нарушении ритма сказывается на подборе базисной терапии кардиомиопатии.
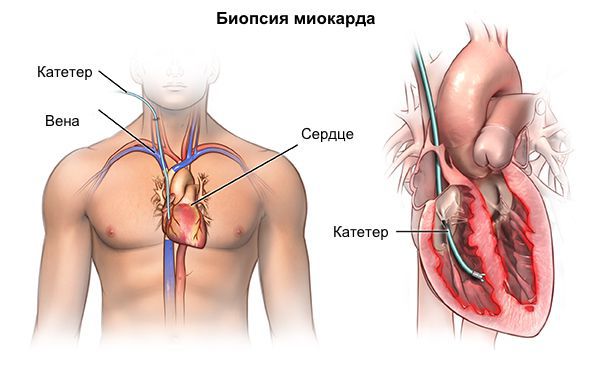
В особых случаях для уточнения диагноза редких форм кардиомиопатии (например, при амилоидозе) возможна прижизненная биопсия миокарда. Методика инвазивная, потенциально опасная для пациента, требует использования уникального комплекса аппаратуры и высочайшей квалификации специалистов, что возможно только в нескольких научных кардиологических центрах РФ.
Из лабораторных методов диагностики помимо стандартных анализов крови (клинического и биохимического), необходимо отметить ДНК-диагностику. Она является «золотым стандартом» при подозрении на кардиомиопатию согласно мировым (европейским и американским) руководствам. Этот подход на данный момент является практически единственным, который применим для раннего выявления и прогнозирования риска развития семейных форм кардиомиопатии. В России такой уровень диагностики возможен в единичных лабораториях и является дорогостоящей процедурой из-за своей уникальности.
Лечение кардиомиопатии
По современным представлениям стратегия лечения пациента определяется в процессе разделения больных на категории в зависимости от типа кардиомиопатии.
Все больные с выявленной кардиомиопатией, независимо от течения заболевания (в том числе и бессимптомные), нуждаются в динамическом наблюдении. Кратность наблюдения и объём обследований определяются индивидуально. В обязательный перечень входят стандартные анализы (клинический и биохимический анализ крови), ЭКГ, ЭХОКГ и холтеровское мониторирование ЭКГ.
Лечебная тактика зависит от множества факторов и подбирается индивидуально. При этом учитываются анатомические особенности — обструкция выносного тракта левого желудочка, растяжение полостей сердца, наличие клапанной патологи, стадия сердечной недостаточности и также сопутствующие заболевания. Необходимо выявлять факторы, повышающие риск внезапной смерти и жизнеугрожающих аритмий [15]
К общим мероприятиям относятся ограничение значительных физических нагрузок и исключение занятий спортом, которые могут вызывать дальнейшую нагрузку на миокард [9] . Но больным кардиомиопатией не требуется полное исключение физических нагрузок и соблюдение постельного режима [10] . Уровень нагрузок, их частота, интенсивность и длительность подбираются индивидуально. Показано исключить употребление алкоголя и табакокурение.
При дилатационной кардиомиопатии необходимо лечить причину развития растяжения полостей сердца, если это возможно. В медикаментозной терапии сердечной недостаточности применяют все стандартные группы лекарств:
- ингибиторы АПФ;
- блокаторы рецепторов ангиотензина II;
- бета-блокаторы;
- блокаторы рецепторов альдостерона;
- диуретики;
- дигоксин.
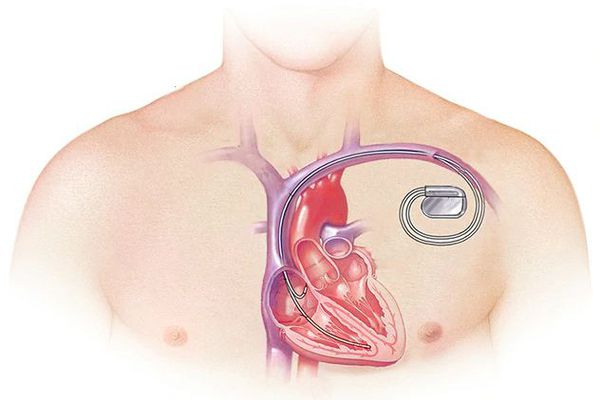
Для терапии тяжёлой сердечной недостаточности рекомендованы комбинированные препараты, содержащие сакубитрил и валсартан, а также имплантируемый кардиовертер-дефибриллятор и/или сердечная ресинхронизирующая терапия. Используют пероральные антикоагулянты у пациентов с нарушения ритма сердца [12] .
В лечении обструктивной кардиомиопатии некоторые группы лекарств имеют ограничения (ингибиторы АПФ, блокаторы рецепторов ангиотензина II), но применяются бета-адреноблокаторы и блокаторы кальциевых каналов. При необходимости применяют антиаритмические препараты [13] .
В лечении рестриктивной кардиомиопатии упор делается на лечение основного заболевания, вызвавшего изменения в сердце. Возможно применение диуретиков [14] .
Помимо лекарств в ряде случаев прибегают к хирургическим методам лечения кардиомиопатии.
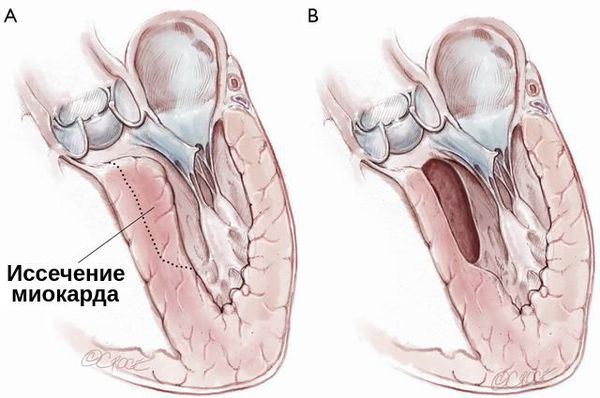
При гипертрофической кардиомиопатии применяется септальная миэктомия — иссечение миокарда, расположенного в основании межжелудочковой перегородки. Она может быть дополнена и вмешательством на изменённом митральном клапане: вальвулопластикой, протезированием митрального клапана и коррекцией кольца митрального клапана.
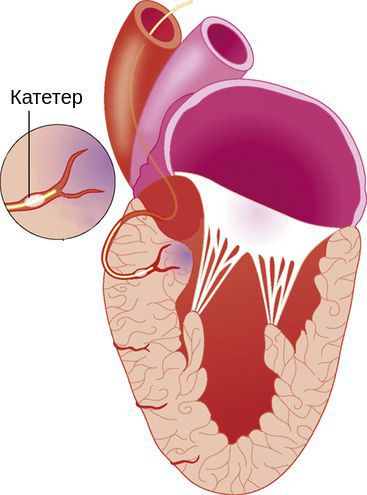
При тяжёлой обструктивной гипертрофической кардиомиопатии рассматривается проведение операции — иссечения части сердечной мышцы или более щадящая методика — чрескожная транслюминальная алкогольная абляция. При ней через катетер вводится до 3 мл 96 % спирта в зону максимальной гипертрофии миокарда и вызывается его инфаркт. Из-за этого мышца уменьшается в размере, исчезает препятствие (обструкция) току крови через митральное кольцо. Далее проводится установка кардиостимулятора для синхронизации работы всех отделов сердца. Эта процедура проводится кардиохирургами в специализированных отделениях.
Некоторым пациентам для профилактики аритмии устанавливается особый вид стимулятора работы сердца — дефибриллятор-кардиовертер, что в итоге продлевает им жизнь [2] .
И безусловно в особо тяжёлых ситуациях для спасения жизни рассматривается возможность трансплантации сердца. Это уникальные операции, проводящиеся в специализированных центрах как в Российской Федерации, так и за рубежом. Ежегодно в РФ проводится менее 100 таких операции. Пациенту с пересаженным сердцем требуется пожизненное наблюдение в центре трансплантации и приём ряда мощных препаратов, влияющих на иммунную систему [11] .
Прогноз. Профилактика
Прогноз зависит от подтипа кардиомиопатии и течения заболевания. В связи со сложностью выявления, крупных исследований по этим видам заболеваний нет, данные по продолжительности жизни только примерные .
Прогноз по дилатационной кардиомиопатии неблагоприятный, но может улучшаться на фоне терапии. Примерно пятая часть всех больных умирают в течение первого года. От 40 до 50 % всех случаев смерти — внезапные, в результате злокачественной аритмии или эмболии [13] . Прогноз лучше, если вследствие компенсаторной гипертрофии толщина стенки желудочков сохранена, и хуже, если стенки истончены.
Прогноз при гипертрофической кардиомиопатии также неблагоприятный, но смертность не такая высокая — в первый год умирают 1 % заболевших, чаще от внезапной смерти, обусловленной факторами риска (наследственностью, тахикардией, предшествующим обмороками, понижением давления).
При рестриктивной кардиомиопатии прогноз неблагоприятный, так как заболевание часто находят уже на поздней стадии развития. Лечение только симптоматическое и поддерживающее.
Существует определённый процент пациентов с кардиомиопатией, которые длительно живут без клинических проявлений этого заболевания и почти также долго, как и здоровые люди [9] . Так как причины кардиомиопатии не до конца изучены, специальной профилактики на данный момент не разработано. Профилактикой можно считать раннюю диагностику и регулярные врачебные осмотры — ежегодно у терапевта с проведением ЭКГ и стандартных анализов. Консультация кардиолога и ЭХОКГ смогут подтвердить подозрения или исключит заболевание.
Для человека с выявленной кардиомиопатии частота посещений и обследований устанавливается индивидуально.
Источник