Как умирает человек от инфаркта что он чувствует ко мне
Ежегодно в мире от болезней сердца умирает 18 млн. человек, из них 2 млн. в нашей стране. Многие думают, что от инфаркта умирают мужчины старше 40 лет, страдающие гипертонией или различными заболеваниями сердца. На деле все бывает по-другому. От инфаркта умирают как мужчины, так и женщины. Инфаркт с каждым годом молодеет. В наши дни не редкость, когда инфаркт поражает молодых парней, а женщины старше 50 лет заболевают им даже чаще, чем мужчины.
Вы наверно заметили, что с наступлением жарких летних дней количество машин скорой помощи мчащихся по улице с пронзительным ревом сирены становится намного больше. Чаще всего требуют «скорую помощь» в летние месяцы люди с больным сердцем, для них считанные минуты решают вопрос жизни и смерти. Вместе с ростом солнечной активности повышается кровяное давление, что и становится причиной гипертонического криза и инфаркта. Правда, не у всех, а только у тех, кто не придавал важное значение профилактике инфаркта, несмотря на то, что он относился к группе риска развития заболеваний сердца. Инфаркт не возникает без причины, существует большое количество факторов риска, провоцирующих его. Самые опасные из них:
— наследственная предрасположенность. Если у кого-то из родителей или близких родственников был инфаркт, то вероятность его возникновения у детей резко возрастает;
— регулярное повышение давления до 140/90 мм ртутного столба и выше;
— превышение содержания холестерина в крови уровня 5 ммоль/л;
— возраст старше 50 лет для женщин и старше 40 лет для мужчин;
— курение, употребление алкоголя и наркотиков;
— избыточный вес и малоподвижный образ жизни;
— постоянные эмоциональные нагрузки, стрессы;
— сахарный диабет.
Симптомы инфаркта миокарда могут быть яркими, походить на симптомы другой болезни или же вовсе отсутствовать. Чем больше очаг поражения в сердечной мышце и слабее организм больного, тем сильнее проявляются признаки инфаркта. Мелкоочаговый инфаркт переносится больными легче, чем обширный. Он связан с меньшим риском осложнений. Общее состояние больного в остром периоде обширного инфаркта очень тяжелое, наряду с сильной болью за грудиной он начинает ощущать общую слабость и нехватку воздуха. Его тело покрывается холодным потом, а лицо становится бледным.
У больного отмечаются скачки давления и головокружение, а иногда даже потеря сознания. Причина инфаркта — перекрытие просвета сосудов атеросклеротической бляшкой — тромбой. К образованию ее приводит повышение содержания холестерина в крови, что не происходит за короткий период времени. Есть целый ряд признаков, сигнализирующих о нарушении кровообращения и работы сердца. Они начинают проявляться за несколько месяцев до инфаркта, а иногда даже в течение многих лет до приступа сердца. Зная их можно вовремя начать лечение заболеваний сердца и избежать инфаркта миокарда:
1. Одышка. Даже незначительная одышка для вас должна стать поводом для тревоги. Она в 90% случаях появляется при развитии болезней сердца. У многих людей за несколько дней до инфаркта наблюдается одышка даже в лежачем положении, им становится удобнее спать сидя.
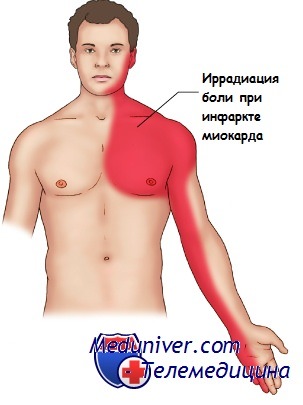
2. Боль. Перед инфарктом все больные ощущают боль не только в области груди, но и в других частях тела. Чаще всего она возникает в животе, области плеча, рук, шеи, спины и челюсти. Поэтому сердечные боли часто путают с мышечной и зубной болью, изжогой и гастритом. Проверить от чего возникла боль несложно, примите таблетку нитроглицерина, если при этом болевые ощущения заметно облегчаются, значит, они вызваны нарушением работы сердца.
3. Упадок сил. Весной и в начале лета упадок сил может быть связан с недостатком витаминов, стрессами и повышенной физической нагрузкой. Но чрезмерная утомляемость наблюдается и при сердечной недостаточности. Если это так, то человек с каждым днем чувствует себя все больше уставшим и «разбитым».
4. Отеки. Если вы стали замечать кольца на ногах после снятия обуви или стало трудно застегивать сапоги, то вам надо обратиться к кардиологу, чтобы проверить работу сердца. Если оно работает не в полную силу, кровь не успевает выводить жидкость из организма и возникают отеки.
5. Головокружение, потери равновесия, обморок. Эти симптомы часто сигнализируют о патологии сосудов и сердца. При возникновении хотя бы одного из них нанесите визит к кардиологу.
6. Учащенное сердцебиение. Каждый из нас сам может определить частоту сердцебиения по пульсу. Чем чаще бьется сердце, тем выше пульс. У среднестатистического здорового человека в норме пульс равен 60- 80 ударам в минуту. Повышение частоты пульса выше этой нормы может говорить о серьезных сердечных нарушениях.
7. Храп и воспаления десен. Доказано, что храп и нарушение дыхания во сне увеличивают риск развития инфаркта в 5 раз. Воспаления и кровоточивость десен также могут сигнализировать о нарушении работы сердца. Ведь парадонтит и гингивит развиваются при нарушении кровообращения и питания тканей десен, а они происходят не только в мелких сосудах, но и во всем организме.
8. Сексуальные проблемы. Каждый третий мужчина, перенесший инфаркт, в течение нескольких лет до приступа имел проблемы с эрекцией. Неудачи в сексуальной жизни у мужчин возникают из-за ухудшения кровоснабжения и патологии в сосудах.
Кроме регулярного обследования у кардиолога, каждому человеку, страдающему сердечно-сосудистыми заболеваниями, советую в летнее время не выходить на улицу без лекарств и бутылочки воды. Ежедневно измеряйте давление и пейте больше жидкости. Днем старайтесь находиться в помещении, где работает кондиционер. Два-три раза в день принимайте прохладный душ. Длительное нахождение под солнцем и физические нагрузки в летнее время приводят к обезвоживанию организма, в результате чего кровь загущается и возникает сильная угроза образования тромба.
Снизить свертываемость крови помогает аспирин, он недорог, регулярно принимайте его в дозах, которую вам должен назначить врач. Пить кофе, пиво, алкогольные и газированные напитки в жару сердечникам категорически противопоказано. Пейте воду, но не больше одного литра в сутки при весе 60-80 кг. У людей старше 60 лет содержание калия в организме резко снижено, поэтому во время жары им надо дополнительно принимать препараты, содержащие калий.
Видео этиология, патогенез инфаркта миокарда
— Вернуться в оглавление раздела «Кардиология.»
Источник
Как умирает человек от инфаркта что он чувствует ко мне
Инфаркт миокарда всегда проявляется сильной болью в груди. Если не болит, значит, опасности нет — но так ли это на самом деле? По усредненной статистике, типичная ангинозная (давящая, сжимающая за грудиной в области сердца) боль появляется приблизительно у 70% пациентов. Вдумайтесь в эту цифру. Это значит, что примерно треть случаев инфаркта протекает не в классическом варианте — и время для оказания помощи может быть упущено.
Что нужно знать о боли при инфаркте миокарда
Болевые ощущения могут проявляться по-разному:
- Классический, или ангинозный вариант. Это боль, локализующаяся в загрудинной области (в области сердца)
- Нетипичный, или периферический вариант. Пациента беспокоит боль в лопатке, руке слева; инфаркт в начальном периоде развития можно ошибочно принять за остеохондроз или спутать с изжогой из-за дискомфорта в верхнегрудном отделе позвоночника
- Атипичный, или неклассический вариант. Это боль в животе, области левого и/или правого подреберья, пояснице. Встречаются случаи, когда болит горло или ухо, нижняя челюсть и зубы
Пациенты, перенесшие инфаркт миокарда, описывают боль как жгучую, давящую, сжимающую, рвущую, распирающую или тянущую. Часто встречается иррадиация, или отдача загрудинной боли в другие области тела: плечо, лопатку или межлопаточную область, шею, кисть и пальцы рук, левую половину головы.
Боль бывает стертой, приглушенной (это характерно для пациентов с сахарным диабетом или людей пожилого возраста, а также при повторных инфарктах) либо настолько сильной, что пациент не может найти себе места, стонет, кричит.
Боль при инфаркте миокарда длится дольше 20 минут.
Она может быть постоянной либо волнообразной, стихая или нарастая — но длительное сохранение позволяет заподозрить именно инфаркт, отличая его от другой вероятной причины болевого приступа — стенокардии.
Типичная картина инфаркта
Наиболее ярким симптомом становится боль — а она, как вы уже знаете, может проявляться по-разному и по области локализации, и по интенсивности.
Спутники боли при инфаркте миокарда:
- страх смерти
- возбуждение и беспокойство
- одышка
- сильная слабость
- головокружение
- холодный липкий пот на коже
- нестабильность артериального давления (то падает, то нарастает) и пульса (то учащается, то замедляется)
Вероятные, но не обязательные признаки — вздутие живота и расстройство стула. Многие люди жалуются на чувство онемения рук и ног, ощущение замерзания.
Атипичные формы инфаркта
В большинстве случаев наблюдаются у людей старше 60 лет, а также пациентов с сахарным диабетом и/или гипертонической болезнью, уже ранее перенесенным инфарктом.
Так, наиболее часто среди атипичных форм встречается астматическая. Ведущий симптом — затруднение дыхания, одышка, доходящая до удушья. Может быть кашель с розоватой пенистой мокротой. Очень часто эти признаки предшествуют появлению сильной загрудинной боли или возникают одновременно с ней.
Еще один трудный для диагностики вариант — это гастралгический (абдоминальный, брюшной). У пациента болит и вздут живот, наблюдается тошнота, рвота, диарея — симптомы, которые заставляют думать о неполадках с органами пищеварения, а не об инфаркте.
Стоит помнить, что при инфаркте может повышаться температура тела — до 38-38,5 градусов Цельсия.
Иногда встречается симптомокомплекс:
- головная боль
- головокружение
- тошнота, рвота
- потемнение в глазах
- помрачение и потеря сознания
Такая форма называется церебральной (мозговой). Симптоматика может увести в сторону от диагноза инфаркта, давая основания подозревать другое неотложное состояние — острое нарушение мозгового кровообращения (инсульт).
Не исключены и комбинированные варианты — когда классические симптомы и признаки разных атипичных форм сочетаются между собой.
Инфаркт без боли — это реально?
Не все знают об этом, но существует так называемая безболевая форма поражения миокарда. Иногда о ней говорят как о «немом сердце» — ведь боль, помимо неприятных переживаний, имеет защитную функцию, становясь сигналом организма о потребности в помощи.
Это особый вариант течения ишемической болезни сердца, когда нарушение кровотока в коронарных сосудах не сопровождается чувством боли, давления, жжения за грудиной. Человек не подозревает о патологии — и в какой-то момент, например, при чрезмерной физической нагрузке, стрессе кислородное голодание сердечной мышцы становится критическим, развивается инфаркт.
Отсутствие боли не означает отсутствие симптомов вообще. Во-первых, даже если ее нет на стартовом этапе развития инфаркта, она может присоединиться позже.
Во-вторых, по мере прогрессирования патологического процесса человек ощущает слабость, головокружение, одышку и иные признаки, характерные для острой сердечной недостаточности.
Какая форма инфаркта миокарда опаснее?
Хотя атипичные формы встречаются реже классического варианта, они опасны не в меньшей степени. Термин «атипичный» используется, чтобы акцентировать внимание на необычной симптоматике; он не отражает тяжести процесса.
Нельзя упускать такой фактор, как своевременность обращения за медицинской помощью. Инфаркт может настигнуть внезапно, среди, казалось бы, полного здоровья — или наступить после предынфарктного состояния (его еще называют нестабильной стенокардией), длящегося часы, дни или даже недели.
После перенесенного инфаркта миокарда каждому пациенту показана реабилитация — ее длительность зависит от тяжести состояния.
Восстановительное лечение не менее важно, чем оказание экстренной медицинской помощи. Инфаркт миокарда не зря называют кардиокатастрофой. Это критическое состояние, которое может повториться, если пациент не долечился.
Реабилитация в «Консилиуме» позволяет улучшить самочувствие, вернув больному ощущение полноты жизни — а кроме того, тренировать ослабленное сердце, уменьшить потребность в лекарственных препаратах и снизить риск для здоровья в будущем.
Источник
Последний фейерверк: что происходит с телом, когда мы умираем
Когда пациент приближается к смерти, в его теле происходят изменения. Они касаются дыхания, кровообращения, сознания. Мы подробно объясняем, что происходит: если понять смерть, возможно, мы будем меньше ее бояться.

Автор статьи — в прошлом сотрудник паллиативной службы, которая курирует умирающих на дому. Он был поражен тем, как спокойно многие люди смотрят в лицо собственной смерти.
Когда начинается умирание? В какой момент человек начинает свой путь к смерти?
Умирание начинается задолго до того, как мы появимся на свет. Оно закладывается еще в утробе, в скоплении клеток, из которого формируется будущий ребёнок. Некоторые клетки лишние, и они должны освободить место для новых. Только так смогут появиться органы ребенка. Именно за счет этого почек только две, а пальцев на руке — только десять. В геноме каждой клетки уже заложены программы, которые действуют как своеобразная «катапульта». Она включается в тот момент, когда клетка становится ненужной или опасной для организма. В этом случае клетка добровольно уничтожает саму себя.
Становление человека — это процесс, в котором участвуют как жизнь, так и смерть. По словам доктора паллиативной медицины Жана-Доменико Боразио, смерть — это «необходимое условие для того, чтобы мы в принципе могли появиться на свет как жизнеспособные организмы».
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье» –
Жан-Доменико Боразио, врач паллиативной помощи
Смерть вездесуща — но, появившись на свет, мы забываем об этом.
И, если всё хорошо, то смерть снова появится в нашей жизни только через несколько десятков лет. Нередко это будет заболевание, которое нельзя вылечить: рак, болезнь сердца или заболевание почек, из-за которого они больше не могут очищать кровь. И вот тогда начинается процесс умирания.
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье. Органы человеческого тела прекращают функционировать постепенно, не все одновременно, а затем в какой-то момент их работа прекращается» — рассказывает доктор Боразио.
В результате цепной реакции перестают работать печень, почки, лёгкие и сердце.
Заболевания бывают самые различные, однако в конце жизни всё всегда идёт по одной и той же схеме: сердце прекращает биться, останавливается дыхание и в последнюю очередь угасает сознание.
При этом очень трудно разделить работу сердца и головного мозга. Если сердце перестает качать кровь, насыщенную кислородом, клетки мозга начинают гибнуть уже через несколько секунд. А через несколько минут наступает смерть мозга: на ЭЭГ в этот момент будет видна прямая линия вместо привычных кривых и зубцов. Перестают работать и рефлексы, которыми управляют глубинные отделы мозга, ответственные за дыхание, глотание и сознание. Таким образом, когда сердце останавливается, вслед за ним прекращает свою работу и головной мозг.
Бывает и наоборот. В головном мозге находятся центры, которые регулируют все жизненно важные функции: кровяное давление, работу сердца, дыхание. Если произойдет повреждение этих центров — дыхание прекратится, сердечный ритм нарушится. Часто такое повреждение наступает, когда в результате автокатастрофы или несчастного случая резко повышается внутричерепное давление. Кости черепа твёрдые, поэтому при сильном ударе мягкие ткани мозга выдавливаются в единственное естественное отверстие, которое есть в черепе, — большое затылочное отверстие. Через него полость черепа сообщается с позвоночным каналом (спинной мозг переходит в ствол головного мозга). Если ствол мозга пережат или повреждён, человек умирает.
Однозначных признаков нет, но есть общие закономерности
Последние годы, месяцы и дни жизни умирающие проживают по-разному.
«Процесс умирания очень индивидуален», — рассказывает Лукас Радбрух, президент Немецкого общества паллиативной медицины и профессор Университетской клиники Бонна.
Часто он длится месяцы и даже годы.
Медики разделяют умирание на три стадии: в начале наступает «терминальная» стадия, которая продолжается один-два года. В это время постепенно снижается функционирование отдельных внутренних органов, умирающий всё чаще испытывает усталость. Затем следует «предфинальная» стадия, которая может длиться несколько недель или месяцев. В это время появляются такие симптомы, как одышка и боль. И, наконец, «финальная» стадия — последние дни. Больной перестаёт есть и пить и медленно угасает.
«Важно помнить, что такое разделение умирания на этапы — не более чем условность» — отмечает Радбрух. Оно важно для обеспечения лечения и ухода, но не даёт точной картины, «не помогает определить, когда больной умрёт».
«Раньше считалось, что о приближении смерти свидетельствует бледность кожи в области носогубного треугольника» — говорит Радбрух. Но это тоже ненадёжный признак.
Сейчас исследования, которые позволяют точно определить время смерти, находятся на начальной стадии. Некоторые ученые исследуют пробы крови на наличие маркеров, при помощи которых можно будет рассчитать оставшуюся продолжительность жизни. По словам Радбруха, лучше всего спросить лечащего врача: удивилась бы она, если бы узнала, что больной умер этой ночью или на будущих выходных? Если врач скажет, что не удивлена, — значит, пора готовиться к смерти.
Часть 2. Предсмертный хрип
Несмотря на то, что умирание — процесс строго индивидуальный, есть определённые физические изменения, общие для большинства пациентов (Palliative Care Review: Plonk&Arnold, 2005).
По мере приближения к смерти схожих черт всё больше, хотя причина смерти может быть разной. Умирающие обессилены, дышат с трудом и испытывают боль. Дыхание меняется: сначала оно становится неглубоким, затем — прерывистым, однако через некоторое время умирающий снова может сделать глубокий вдох.
Врачи предполагают, что к этому моменту центры мозга, отвечающие за дыхание, уже поражены. Они с опозданием реагируют на наличие в крови углекислого газа, позволяя ему накопиться в большом количестве. В некоторых случаях при дыхании возникают шумы, один из них раньше носил название «предсмертного хрипа». Из-за невозможности отхаркивания и откашливания в глотке и бронхах скапливается секрет, который влияет на прохождение воздушного потока при дыхании.
Предсмертные хрипы — это нередко ужасный звук, однако нет никаких данных о том, что умирающий в этот момент страдает. То же самое касается повышения уровня углекислого газа в крови — предполагается, что это оказывает скорее успокаивающее и усыпляющее действие. Предсмертный хрип (как следует из названия) свидетельствует о том, что смерть близка (American Journal of Hospice and Palliative Medicine: Morita et al, 1998). Когда остаётся совсем немного времени, хрипы могут стать неконтролируемыми.
Кроме того, в последние дни и часы перед смертью наблюдаются изменения в кровообращении. Организм пытается доставить то небольшое количество кислорода, которое сердце ещё в состоянии прокачать с кровью, к жизненно важным органам. «Пульс слабеет и часто едва прощупывается, руки холодеют, а губы могут посинеть, — объясняет Лукас Радбрух. — Это стрессовая реакция». В некоторых случаях сердце начинает биться быстрее, а давление падает, может даже появиться небольшая лихорадка.
Когда сознание меркнет
Радбрух говорит: «Кто-то до последнего вздоха остаётся в сознании. Другой может испытывать беспокойство и даже галлюцинации. А третий просто тихо угасает».
Причин для таких изменений достаточно. С одной стороны, вследствие неравномерного притока крови и кислорода нарушается метаболизм головного мозга. С другой стороны, некоторые органы перестают работать, и из-за этого в крови накапливаются токсичные вещества. Например, мочевина, которая выводится через почки, может в больших концентрациях повреждать нервные клетки. (Но и от этого умирающий не страдает. Забытье, вызванное высокой концентрацией мочевины в крови, схоже с наркозом — человеку не больно, даже приятно.)
Кроме мочевины, в крови умирающего в большом количестве накапливаются кетоновые тела, которые тоже воздействуют на сознание человека. Они вырабатываются из жира и в условиях дефицита энергии используются организмом как заменитель глюкозы, необходимой для питания головного мозга и мышц. Именно это и происходит при умирании: человек перестает есть, но не испытывает чувства голода (JAMA: McCann et al., 1994).
Умирая, многие пациенты тихо угасают или, напротив, возбуждены и что-то взволнованно шепчут. Может сложиться впечатление, что они уже покинули этот мир, однако несмотря на это, «мы должны относиться к умирающим так, как будто они всё понимают», — подчеркивает Лукас Радбрух. «Нам точно не известно, как много они способны воспринять».
Многие пациенты продолжали воспринимать происходящее даже после остановки сердца. Об этом свидетельствуют результаты крупного исследования. Учёные опросили 140 человек из Великобритании, Австрии и США, переживших остановку сердца. Девять процентов опрошенных сообщили, что испытали околосмертные переживания: чувствовали страх, видели свет или членов семьи.
Двое из опрошенных помнили процесс собственного реанимирования. Один из них рассказывал о том, что наблюдал за действиями врачей сверху, из угла комнаты. Он помнит, что врачи включили дефибриллятор и пытались «запустить» сердце, заставить его снова биться в нужном ритме. И это совпадало с тем, что происходило в действительности. Интересно, что больной пришёл в сознание только через несколько минут после остановки сердца.
Когда сердце останавливается и перестаёт снабжать головной мозг кислородом, нервные клетки гибнут не сразу. Напротив, их активность резко возрастает. Об этом сообщают учёные, которые исследовали электрическую активность мозга у лабораторных крыс (мозг крысы во многом схож с мозгом человека). Через несколько минут после того, как у грызунов переставало биться сердце, можно было наблюдать всплеск электрической активности — исключительно сильный. «Это может объяснить, почему воспоминания больных, переживших клиническую смерть, настолько реальные и точные», — пишет один из авторов исследования, анестезиолог Джордж Машур (George Mashour) из Медицинской школы при Мичиганском университете.
Когда останавливается сердце, в головном мозге происходит настоящий «фейерверк». Нервные клетки выбрасывают колоссальное количество норадреналина, который воздействует на лобные доли мозга и обостряет внимание. Также происходит выброс серотонина, поэтому возможны галлюцинации и мистические озарения. И в самый последний момент из среднего мозга поступает дофамин. Он отвечает за чувство удовлетворения, дарит ощущение тепла и радости. Возможно, даже счастья.
Оригинал интервью — на ZEIT ONLINE.
Благодарим волонтёра фонда «Вера» Вениамина Сапожникова за перевод этой статьи.
Как поддержать пациентов хосписов?
Поддержать пациентов хосписов очень легко. Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Источник