Жизнь после удаления почки: диета, мониторинг состояния
Операции по удалению почки проводят по одной из трех причин: врожденная патология, необратимое повреждение вследствие болезни или травмы, донорское пожертвование. В любом случае человеку приходится учиться жить с одной почкой. Какие сложности и ограничения ждут после операции, расскажут специалисты Государственного института урологии.
Фактическими показаниями к нефрэктомии являются: поликистоз почки, поражение органа с гнойным осложнением, онкологическое перерождение тканей, травмирование с последующим разрывом. Врачи Государственного института урологии ориентированы на органосохраняющие стратегии. Целесообразность хирургического вмешательства в каждом случае определяет консилиум после тщательного обследования пациента.
В чем сложности для организма
Как жить с одной почкой после удаления – вопрос, который тревожит многих пациентов. Важно понимать, что нагрузка, которая ранее приходилось на два органа, сейчас ложится на один. Из-за этого оставшаяся почка претерпевает изменения, чтобы обеспечить достаточный объем и уровень фильтрации. Она увеличивается в размерах, компенсация происходит за счет роста самих клеток и более быстрой клеточной пролиферации.
Компенсаторное увеличение может сопровождаться болями тупого характера в области удаленной почки. Как правило, они временны, неопасны и проходят сами по себе. Врачи рекомендуют воздержаться от приема болеутоляющих средств, чтобы дополнительно не нагружать здоровый орган.
Продолжительность жизни после нефрэктамии
Сколько живут с одной почкой после удаления — также нередкий вопрос от пациентов. Достоверных данных о сокращении продолжительности жизни из-за отсутствия одного из парных органов нет. То есть, при соблюдении врачебных рекомендаций срок жизни не меняется. Важно понимать, что, поскольку орган несет двойную нагрузку, необходимы ограничения в питании и употреблении алкоголя.
Реабилитация сразу после нефрэктомии
Восстановительный период после нефрэктомии занимает до 6 недель. Перед операцией врач проведет несколько бесед, расскажет, больно ли удалять почку и как правильно вести себя в дальнейшем. Нефрэктомия – серьезная операция, поэтому на стационарном лечении и после него вводится обязательная медикаментозная поддержка. Пациенту назначают антибиотики, противовоспалительные средства, обезболивающие.
В послеоперационный период необходимо:
отказаться от алкоголя;
ограничить физические нагрузки;
носить поддерживающий бандаж;
не поднимать тяжести;
вести размеренный образ жизни, избегать переутомления и стресса.
Диета предполагает отказ от чрезмерно соленой и острой еды, копченостей. В рацион вводят овощные супы, каши, соки, отварные рыбу и мясо, показан прием молочных продуктов. Питание осуществляется небольшими порциями. Такой формат необходимо соблюдать до конца адаптации организма.
Рекомендации по образу жизни
Жизнь после удаления почки имеет некоторые ограничения. Важно соблюдать питьевой режим и сбалансированно питаться. Следует избегать резких перемен в рационе, максимально ограничить консерванты, соления и острую пищу. После нефрэктомии не стоит злоупотреблять минеральными водами, поскольку одна почка будет плохо справляться с выведением солей, что может увеличить риск камнеобразования.
Врачи рекомендуют придерживаться следующих правил:
не принимать бесконтрольно лекарственные препараты;
при назначении любого типа терапии уведомить врача о нефрэктомии;
своевременно лечить воспалительные заболевания горла и проводить санацию ротовой полости;
заниматься лечебной гимнастикой, ввести в режим обязательные прогулки.
Рассматривая вопрос, как живут люди после удаления почки, нельзя не сказать о контрольных обследованиях. После операции в течение первого года УЗИ брюшной полости проводят каждые 3 месяца. Также пациенту необходимо сдавать биохимический анализ крови и делать рентгенографию легких. Если не наблюдается осложнений, в последующие годы профилактический осмотр следует проходить раз в 6 месяцев.
Инвалидность
Дают ли инвалидность при удалении почки – тема, которую затрагивают многие пациенты. Решение принимает специальная комиссия, направление на которую выдает лечащий врач. Каждую заявку рассматривают в индивидуальном порядке. В случае положительного ответа пациенту присваивается вторая или третья группа на один год. Проходить переосвидетельствование необходимо ежегодно.
Квалифицированную помощь в диагностике и лечении урологических заболеваний вам окажут в Государственном институте урологии. Подробную консультацию на любую тему предоставят лучшие специалисты Москвы.
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Источник
Как себя чувствует человек без почки
Наблюдения проведены у103больных за 2010-2012 гг., оперированных по поводу различных заболеваний почки, приведшей кнефрэктомии. Всем больным проводились вдинамике клинические анализы крови, мочи, УЗИ почек иЭКГ исследования. Первую группу (62) составили больные, направленные непосредственно из стационарного этапа на санаторно-курортное долечивание. Во вторую группу вошли 41пациентов, не получавших реабилитационные мероприятия вусловиях санатория. Под влиянием комплексного санаторного лечения убольшинства пациентов наблюдалась благоприятная динамика клинических проявлений ввиде нормализации сниженного аппетита, исчезновения запоров итошноты, астенического синдрома, отсутствие нарушений психоэмоционального статуса, повышенной утомляемости. Вгруппе сравнения, без курса санаторной реабилитации, втечение срока наблюдения убольшинства пациентов отмечались астеноневротический, болевой синдромы, диспепсические нарушения.
Актуальность проблемы. Внастоящее время частота нефрэктомий колеблется от 39 % до 60 % от общего числа выполняемых операций на почках, особенно при мочекаменной болезни.
Функциональное состояние оставшейся почки впослеоперационном периоде, вкакой-то степени оказывается нарушенной, которая зависит от многих причин. Узначительного числа пациентов развивается хронический пиелонефрит, нередко наблюдается нефролитиаз, реже– опухоли итуберкулез [1]. Выделительная функция единственной почки нарушается, часто возникает артериальная гипертензия (АГ), развивается ряд сопутствующих заболеваний, отягощающих общее состояние пациентов. Все это требует своевременной иэффективной реабилитации оперированных, что способствует первичной ивторичной профилактики ряда заболеваний единственной почки, атакже экстранефральной патологии [2, 3].
Целью исследования явилась разработка эффективных комплексов восстановительного лечения больных после нефрэктомии сиспользованием минеральных вод сучетом клинико-функциональных особенностей послеоперационного периода.
Материал иметоды. Наблюдения проведены у103больных за 2010-2012гг., оперированных по поводу различных заболеваний почки, приведшей кнефрэктомии, среди которых наиболее частыми оказались: мочекаменная болезнь, острый осложненный пиелонефрит, осложненный гидронефроз, травмы иранения почки. Средний возраст оперированных –45,0±5,3лет, женщин – 57, мужчин – 46.
Всем больным проводились вдинамике клинические анализы крови, мочи, УЗИ почек иЭКГ исследования. Определяли общий белок ибелковые фракции, уровни креатинина имочевины всыворотке крови, клиренса эндогенного креатинина или скорости клубочковой фильтрации, концентрационной способности почки. По показаниям проводили хромоцистоскопию, внутривенную урографию.
В зависимости от проводимой терапии вотдаленном послеоперационном периоде, оперированные разделены на две группы.
Первую группу (62) составили больные, направленные непосредственно из стационарного этапа на санаторно-курортное долечивание. Во вторую группу вошли 41пациентов, не получавших реабилитационные мероприятия вусловиях санатория.
Для восстановительной терапии для больных первой группы разработан лечебный комплекс, включающий лечебное питание по системе Института питания АМН РФ, режим двигательной активности, соответствующий состоянию больного, лечебную физкультуру, внутренний прием минеральной воды. Казанчинская минеральная вода (санаторий Танып), относящаяся кгидрокарбонатно-сульфатным натриево-кальциевым маломинерализованным водам, атакже минеральные ванны из этой же воды.
Минеральная вода назначалась за 45-60минут до еды 3раза вдень по 200-250мл на каждый прием. Процедуры минеральных ванн проводились при t=37°C через день, 8-10сеансов на курс лечения.
Больные второй группы (сравнения) наблюдались вамбулаторно-поликлинических условиях без получения специальных реабилитационных мероприятий.
Статистический анализ полученных результатов проведен сиспользованием программы Statistic for Windows v.6.0.
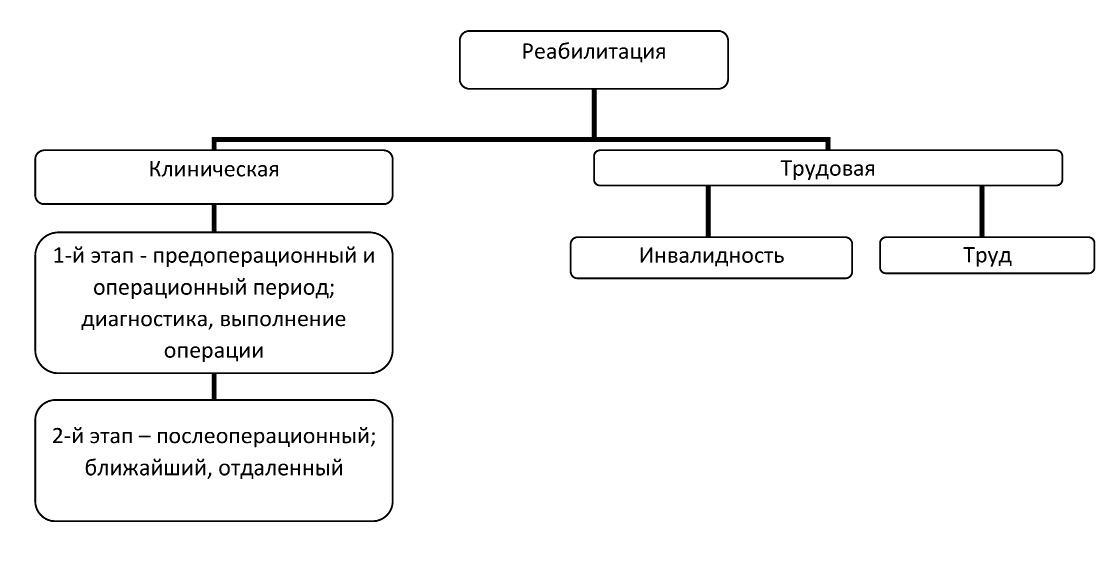
Клиническую реабилитацию пациентов после нефрэктомии разделяем на 2периода:
1.Предоперационный иоперационный периоды включает установку иуточнение диагноза: подготовку пациента коперации, выполнение оперативного вмешательства идинамическое наблюдение.
2.Послеоперационный период (до 12месяцев после операции)– включает лечебные мероприятия, проводимые пациенту после оперативного вмешательства до восстановления пациентом трудоспособности. Взависимости от тяжести состояния больного ифункции единственной почки больным рекомендовали труд или инвалидность. Этот период включает 2этапа:
–ближайший послеоперационный период (от момента окончания операции до 20суток):
–отдаленный послеоперационный период (от 20дней до 12месяцев).
1этап– предоперационный, включал всебя: оценку жалоб пациента, результатов обследований, помогающих врачу сформулировать клинический диагноз иопределить показания кдинамическому наблюдению ик операционному лечению. Сцелью снижения интра- ипослеоперационных осложнений пациентам, проводилась инфузионная, антибактериальная терапия, профилактика тромбозов. Эластическое бинтование нижних конечностей проводится всем пациентам без исключения.
2этап: послеоперационный период включает лечебные мероприятия смомента операции до восстановления пациентом трудоспособности.
Первые сутки после операции всем больным назначалась диета №0, со вторых суток– диета №1, споследующим переходом с3суток на диету №15(по М.И. Певзнеру).
В раннем послеоперационном периоде проводилась обязательная постоянная катетеризация мочевого пузыря катетером Фоллея сцелью устранения внутрипузырного давления иисключения пузырно-мочеточникового рефлюкса.
При стерильном посеве мочи враннем послеоперационном периоде используются цефалоспорины 2-3-го поколений (цефотаксим, цефтриаксон) по 1,0г. х1-2раза, внутримышечно всуточных дозах, сроком 7-10дней.
Активизация пациентов после выполнения нефрэктомии проводилась на 3-4-е сутки. Косметический шов снимался на 10-е сутки после операции. Больной выписывался на 20сутки инаправлялись на санаторный этап долечивания.
После выписки из стационара пациенты продолжали принимать по показаниям– уросептики, срегулярным контролем общего анализа мочи, сучетом результатов исследования посевов мочи (1раз вдве недели). Также по показаниям назначались спазмолитики илитолитики.
За время нахождения всанатории больные, после нефрэктомии, получали разработанную методику лечения.
При анализе лабораторных данных выявлено возрастание концентрации гемоглобина вкрови, снижение креатинина крови, увеличение плотности мочи, увеличение минутного диуреза (табл.1), что свидетельствуют об улучшении резервной функциональной возможности единственной почки.
Влияние разработанного лечения на функциональное состояние единственной почки
Источник
Как себя чувствует человек без почки
В современной урологии проблема нефрэктомии и связанная с ней проблема заболеваний единственной почки имеют большое медико-социальное значение [3, 4, 6, 7].
Рак почки по-прежнему является лидирующей причиной органоуносящих операций, несмотря на то, что активно внедряются в клиническую практику органосохраняющие хирургические методы лечения данного заболевания [2, 5, 9, 10].
Проблема единственной почки в урологии — особая, поскольку понятие «здоровая единственная почка» является условным, ибо «функция ее осуществляется на пределе возможностей» [4, 6, 8]. Основные литературные данные по заболеваемости единственной почки относятся к прошлому веку и, согласно им, частота патологии единственной почки достигает 30-76 %[4, 6, 7]. Пиелонефрит, уролитиаз, нефропатия, нефрогенная гипертония, составляя подавляющее большинство патологии единственной почки, в 82 % ведут к развитию хронической почечной недостаточности (ХПН), требующей проведения гемодиализа или трансплантации почки [3, 4, 8]. При этом развитие ХПН в 30-97 % обусловливается именно хроническим пиелонефритом [7, 8]. В условиях современного патоморфоза заболеваний человека проблема единственной почки по непонятным причинам ушла на задний план. Вероятно, это связано с развитием службы гемодиализа и трансплантации почки как наиболее современных и эффективных методов лечения уже развившейся ХПН, которые, однако, по мнению О.И. Аполихина и соавт. (2010), в условиях современной России далеки от совершенства [1]. Больной с единственной почкой обречен на риск развития ее заболеваний, рано или поздно приводящих к ХПН, инвалидизации и резкому снижению качества и продолжительности жизни. Поскольку прогнозирование риска развития заболеваний единственной почки на практике невозможно, то изучение структуры заболеваемости единственной почки, которая позволит разрабатывать эффективные методы профилактики ХПН, представляется актуальной исследовательской и практической задачей.
Цель исследования: изучить современную структуру и влияние заболеваний единственной почки на ее функциональное состояние в разные сроки после нефрэктомии.
Материал и методы исследования
Обследовано 99 больных с единственной почкой, перенесших нефрэктомию в сроки от 1 года до 15 лет назад. Из них 45/99 (45,5 %) больных перенесли нефрэктомию по поводу рака почки, 25/99 (25,2 %) больных — по поводу гнойного пиелонефрита и пионефроза. У остальных больных были более редкие причины нефрэктомии (гипоплазия и травма почки, коралловидный уролитиаз). Среди больных с единственной почкой было 48/99 (48,5 %) мужчин и 51/99 (51,5 %) женщина. Возраст мужчин колебался от 35 до 76 лет, составив в среднем 51,5±5,2 года. Возраст женщин колебался от 47 до 85 лет и составил в среднем 61,6 ± 3,8 лет. Урологическое исследование проведено всем больным (УЗИ, ренография, УЗ-допплерография почки, определение уровня креатинина крови, расчет скорости клубочковой фильтрации (СКФ) по формуле Кокрофта-Голта). У части больных выполнена экскреторная урография и компьютерная томография. Статистическая обработка проводилась с помощью программы Statistica 6.0 для малых выборок.
Результаты исследования и их обсуждение
Урологические заболевания единственной почки выявлены у 87/99 (87,9 %) пациентов, что несколько превышает показатели заболеваемости единственной почки, имеющиеся в урологической литературе 50-90-х годов прошлого столетия [1, 2, 6, 10, 11]. Наиболее частой патологией явился хронический пиелонефрит единственной почки (45/87 чел., или 51,7 % больных с единственной почкой). В 27,6 % наблюдений выявлен уролитиаз единственной почки (24/87). У 9/87 (10,3 %) больных диагностирован рак единственной почки, а еще у 9/87 (10,3 %) больных имела место кистозная болезнь единственной почки.
При хроническом пиелонефрите единственной почки нарушение ее азотовыделительной функции (повышение уровня креатинина крови) выявлено у 17/45 (37,8 %) больных, нарушения микроциркуляции по данным УЗ-допплерографии наблюдалось у 34/45 (75,5 %) больных. Ренография выявила снижение секреторной функции единственной почки у 13/45 (28,9 %) больных. Сочетанные нарушения функции почки выявлены у каждого четвертого больного (11/45 больных (24,4 %)) (p
Источник