Депрессия как продромальный симптом деменции
Постепенное прогрессирование депрессивных симптомов в отличие от более устойчивых симптомов ассоциировано с повышением риском развития деменции, согласно результатам нового исследования.
Материалы и методы
В анализ были включены пациенты из популяционного исследования Rotterdam Study (взрослые 55 лет и старше, период наблюдения 1993-2004 гг.). Внимание исследователей было сосредоточено на пациентах, которые не имели изначально деменции и по данным одного из обследований, проводимых в 1993-1995, 1997-1999, 2002-2004, были выявлены депрессивные симптомы. Симптомы депрессии оценивались по валидизированной голландской шкале CES-D и шкале тревожности и депрессии Hospital Anxiety and Depression Scale-Depression.
Наблюдение за пациентами продолжалось в течение 10 лет – до 2014 года. В течение этого времени оценивали заболеваемость деменцией.
С 1993 по 2004 год симптомы депрессии были диагностированы у 3325 индивидуумов (средний возраст 74,8 лет, 60% женщины). Было выделено 5 моделей развития депрессивных симптомов. Первая характеризовалась низкой изначальной суммой баллов по шкале CES-D (73% пациентов), вторая – умеренно высокой стартовой суммой баллов и последующим ее снижением (11%), третья характеризовалась изначальной низкой суммой баллов, последующим ее нарастанием и снижением в дальнейшем (5%), четвертая — низкой изначальной суммой баллов и затем устойчивым повышением суммы баллов (8%) и пятая – изначально высокой суммой баллов (3%).
В течение 26 330 пациент/лет у 434 участников была диагностирована деменция. С высоким риском развития деменции была ассоциирована модель с прогрессивным увеличением тяжести симптомов депрессии (HR 1,42, 95% CI 1,05–1,94; p=0,024). При этом именно эта модель симптомов депрессии была связана с повышенным риском развития деменции после нивелирования инсульта (HR1,58, 1,15–2,16; p=0,0041).
Риск развития деменции зависит от модели течения симптомов депрессии. Высокий риск деменции отмечен у лиц с прогрессивно нарастающей тяжестью симптомов, что может характеризовать депрессию как продромальный симптом деменции.
Источник:Lancet Psychiatry. 2016; 7: 593-595.
Источник
Как отличить депрессию от деменции
Деменция и депрессия – два наиболее распространенных психиатрических возрастных заболевания. При этом из-за похожих симптомов даже специалисту бывает сложно их различить. С одной стороны, на начальном этапе деменции (а также нередко до её наступления) может проявляться депрессивная симптоматика, с другой – депрессия сама по себе может приводить к расстройствам внимания, памяти, другим когнитивными нарушениями, с некоторых случаях довольно тяжелым.
Более того, пока без окончательного ответа остается вопрос, является ли депрессия одним из факторов развития деменции. Многие специалисты отвечают на него утвердительно, справедливо указывая на известный факт: чем больше у пожилого пациента было депрессивных эпизодов, тем выше риск развития у него деменции (1). При этом указанная связь прослеживается только с депрессией пожилого возраста, депрессия среднего возраста риск деменции не повышает (2).
Предположение о том, что депрессия может способствовать развитию деменции, не противоречит современным представлениям ученых о биологических механизмах возрастных нарушений в работе головного мозга. Известно, что депрессия воздействует на гормоны стресса, фактор роста нейронов и негативно сказывается на объеме гиппокампа (3). Кроме того, не так давно ученые узнали, что некоторые антидепрессанты, например циталопрам, снижают производство амилоида – белка, аномальные отложения которого приводят к развитию болезни Альцгеймера (4). Возможно, по этой причине на фоне увеличения количества назначаемых антидепрессантов в развитых странах снижается заболеваемость деменцией.
Деменция или депрессия?
Попробуем сначала разобраться с тем, как отличить деменцию от депрессии. От этого будет зависеть лечение, которое назначит врач.
Основанием для подозрения на депрессию могут служить:
частые высказывания о смерти,
регулярные проблемы с засыпанием и ранние пробуждения,
жалобы на постоянные головные боли,
Для проверки подозрений на депрессию используются различные тесты (шкалы, опросники), в том числе шкала депрессии Гамильтона или опросник Бека. Второй удобен тем, что пациент сам отвечает на вопросы, подсчитывает количество баллов и находит соответствующий ему ответ.
Необходимо учитывать также, что у пожилых пациентов некоторые депрессивные симптомы (например, ощущение безысходности, страх, ярко выраженная медлительность, апатия) проявляются, как правило, иначе чем у молодых, что может легко привести к заблуждению и оценке заболевания как начальной деменции. Для обеспечения максимально специализированной диагностики у пожилых людей был разработан специальный тест: гериатрическая шкала депрессии (GDS). Шкала GDS – это самооценка пациента, состоящая из 30 (в кратком варианте – из 15) вопросов. Оба варианта применяются в клинической практике.
| Депрессия | Деменция | |
| Начало, продолжительность | Внезапное, недели | Скрытое, хроническое |
| Течение | Переменное | Прогрессирующее |
| Когнитивные функции | Колебания | Непрерывное ухудшение |
| Ориентирование | Присутствует | Дезориентация |
| Проблемы | Сильные жалобы | Недооценивает |
| Настроение | Возбуждение, безучастность, чувство вины, страх | Изменения личности, перепады настроения, обвинения к окружающим |
| Либидо | Снижено | Сохраняется |
Как поступают врачи, когда не могут решить, с чем имеют дело: с деменцией или депрессией?
В этом случае работает «презумпция депрессии» как условно обратимого состояния: если есть подозрение на депрессию, назначают антидепрессанты, но исключая препараты с выраженным холинолитическим эффектом (имипрамин, амитриптилин и др.), так как они могут негативно сказываться на состоянии пациента со склонностью к когнитивным нарушениям, усугубляя их.
Деменция и депрессия
Разумеется, наличие депрессии само по себе не означает отсутствия у больного деменции. Ученые считают, что не менее 20% пациентов с деменцией страдают от депрессии, и большинство демонстрируют отдельные её симптомы (5).
Депрессия, сопровождающая деменцию, снижает качество жизни пациента, усугубляет когнитивные и функциональные расстройства, ухудшает его способность ухаживать за собой и связана с более высокой смертностью, а также стрессом и депрессией у тех людей, которые окружают пациента, ухаживают за ним (6; 7).
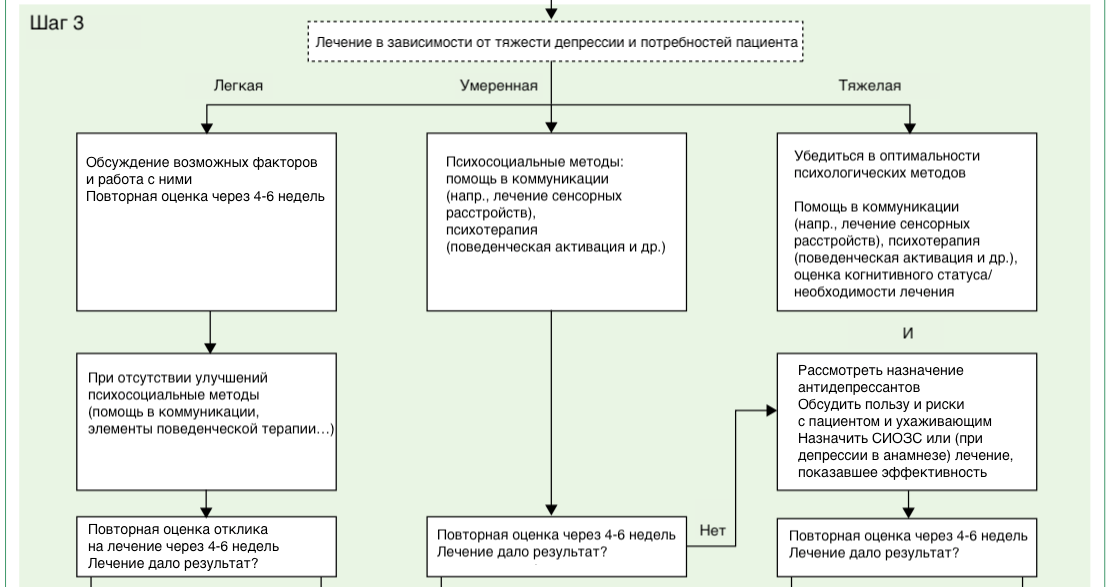
Принципы оценки депрессии у пациента с деменцией и ведение пациента с депрессией
Схема демонстрирует, что существует множество проблем со здоровьем (делирий, хронические болевые синдромы …), которые могут иметь общие симптомы с депрессией. Это тоже важно учитывать при диагностике, выделять такие случаи и назначать соответствующее лечение.
Тщательная оценка также требуется для разграничения депрессии и других проявлений деменции (апатии, неспособности сосредоточиться, забывчивости). Лечение должно быть персонализировано с учетом потребностей пациента и должно зависеть от тяжести симптоматики.
При легкой депрессии можно ожидать улучшений без назначения специального лечения. Бывает достаточно провести коррекцию факторов, повышающих предрасположенность к депрессии: одиночество, праздность (отсутствие занятий по душе), общение с ухаживающим, который сам находится в состоянии депрессии (8).
При более выраженных симптомах можно использовать нелекарственные методы.
Пока не собрано достаточных доказательств того, что психологическая помощь может значимо влиять на коррекцию симптомов депрессии у пациентов с деменцией. Систематический обзор выявил шесть качественных исследований психологической терапии, в которых (суммарно) участвовали 439 участников с деменцией и депрессией/депрессивной симптоматикой. В целом, психологическая терапия, включая когнитивную поведенческую терапию, персонализированную терапию или консультирование, по сравнению с традиционным лечением, позволяла несколько снизить выраженность симптомов, но качество данных довольно низкое (9).
По данным пилотного (предварительного, с небольшим количеством участников) исследования, снижению депрессии может способствовать вовлечение в различные формы активности и организация событий, вызывающих положительный эмоциональный отклик (10).
Значимых результатов использования физических упражнений для лечения депрессии у пациентов с деменцией не обнаружено (11).
Решающим аргументом в пользу медикаментозной помощи при депрессии будет клинически значимый риск, что пациент причинит вред себе или окружающим – намеренно или по недосмотру. Если такой риск есть, в первую очередь необходимо наметить действия по его снижению.
Обычно антидепрессанты – терапевтическое средство первой линии для лечение депрессии при деменции, хотя доказательства их эффективности отсутствуют по сей день (12). Это касается традиционных антидепрессантов и новых (неселективных ингибиторов обратного захвата серотонина (миртазапин)). Отсутствие эффективности при лечении легкой и умеренной депрессии с помощью антидепрессантов или психологической помощи, пожалуй, вполне объяснимо. На слишком сложное, гетерогенное многофакторное явление трудно воздействовать с помощью какой-то одной меры.
Сегодня серьезную поддержку получает гипотеза, согласно которой депрессия у пациентов с деменцией имеет отличительные свойства: в биологическом, психологическом и социальном аспектах (13-15). Это отчасти объясняет более низкую эффективность терапии антидепрессантами.
Несмотря на отсутствие достаточной доказательной базы, антидепрессанты при деменции назначают очень часто. Ученые подсчитали, например, что пациентам с болезнью Альцгеймера их назначают в три раза чаще, чем сверстникам без деменции (16). При этом антидепрессанты характеризуются некоторыми негативными побочными действиями, иногда серьезными (8; 17-19).
Учитывая эти неблагоприятные побочные действия и отсутствие внятных доказательств о пользе, сложно рекомендовать антидепрессанты для лечения депрессии при деменции, за исключением случаев успешного использования антидепрессантов для лечения депрессии в более молодом возрасте. Начинать нужно с психосоциальных методов воздействия. Определенно антидепрессанты могут помогать некоторым пациентам с деменцией, однако на данный момент клинические данные не позволяют четко определить группу этих пациентов. Решение о назначении антидепрессантов должно всегда опираться на индивидуальную оценку рисков, возможного вреда и потенциальных улучшений.
Дилемма использования антидепрессантов при деменции состоит еще и в том, что однажды назначив затем их довольно сложно отменить, и не ясно, как долго должна продолжаться терапия, ведь отмена антидепрессантов может приводит к усилению симптомов депрессии (20).
Читать также о других нейропсихиатрических симптомах:
1. Dotson VM, Beydoun MA, Zonderman AB. Recurrent depressive symptoms and the incidence of dementia and mild cognitive impairment. Neurology 2010; 75: 27–34.
2. Singh-Manoux A, Dugravot A, Fournier A, et al. Trajectories of depressive symptoms before diagnosis of dementia a 28-year follow-up study. JAMA Psychiatry 2017; published online May 17. DOI:10.1001/jamapsychiatry.2017.0660.
3. Alexopoulos GS. Vascular disease, depression, and dementia. J Am Geriatr Soc 2003; 51: 1178–80.
4. Sheline YI, West T, Yarasheski K, et al. An antidepressant decreases CSF Aβ production in healthy individuals and in transgenic AD mice. Sci Transl Med 2014; 6: 236re4.
5. Ballard CG, Bannister C, Oyebode F. Depression in dementia sufferers. Int J Geriatr Psychiatry 1996; 11: 507–15.
6. Burns A. Affective Symptoms in Alzheimers-Disease. Int J Geriatr Psychiatry 1991; 6: 371–76.
7. Greenwald BS, Kramer-Ginsberg E, Marin DB, et al. Dementia with coexistent major depression. Am J Psychiatry 1989; 146: 1472–78.
8. Banerjee S, Hellier J, Dewey M, et al. Sertraline or mirtazapine for depression in dementia (HTA-SADD): a randomised, multicentre, double-blind, placebo-controlled trial. Lancet 2011; 378: 403–11.
9. Orgeta V, Qazi A, Spector AE, Orrell M. Psychological treatments for depression and anxiety in dementia and mild cognitive impairment. Cochrane Database Syst Rev 2014; 1: CD009125.
10. Cohen-Mansfield J, Cohen R, Buettner L, et al. Interventions for older persons reporting memory difficulties: a randomized controlled pilot study. Int J Geriatr Psychiatry 2015; 30: 478–86.
11. Forbes D, Forbes SC, Blake CM, Thiessen EJ, Forbes S. Exercise programs for people with dementia. Cochrane Database Syst Rev 2015; 4: CD006489.
12. Nelson JC, Devanand DP. A systematic review and meta-analysis of placebo-controlled antidepressant studies in people with depression and dementia. J Am Geriatr Soc 2011; 59: 577–85.
13. Zubenko GS, Moossy J. Major depression in primary dementia. Clinical and neuropathologic correlates. Arch Neurol 1988; 45: 1182–86.
14. Zubenko GS, Zubenko WN, McPherson S, et al. A collaborative study of the emergence and clinical features of the major depressive syndrome of Alzheimer’s disease. Am J Psychiatry 2003; 160: 857–66.
15. Farina N, Morrell L, Banerjee S. What is the therapeutic value of antidepressants in dementia? A narrative review. Int J Geriatr Psychiatry 2017; 32: 32–49.
16. Laitinen ML, Lönnroos E, Bell JS, Lavikainen P, Sulkava R, Hartikainen S. Use of antidepressants among community-dwelling persons with Alzheimer’s disease: a nationwide register-based study. Int Psychogeriatr 2015; 27: 669–72.
17. Porsteinsson AP, Drye LT, Pollock BG, et al, and the CitAD Research Group. Effect of citalopram on agitation in Alzheimer disease: the CitAD randomized clinical trial. JAMA 2014; 311: 682–91.
18. Drye LT, Spragg D, Devanand DP, et al, for the CitAD Research Group. Changes in QTc interval in the citalopram for agitation in Alzheimer’s disease (CitAD) randomized trial. PLoS One 2014; 9: e98426.
19. Rosenberg PB, Drye LT, Martin BK, et al, for the DIADS-2 Research Group. Sertraline for the treatment of depression in Alzheimer disease. Am J Geriatr Psychiatry 2010; 18: 136–45.
20. Bergh S, Selbæk G, Engedal K. Discontinuation of antidepressants in people with dementia and neuropsychiatric symptoms (DESEP study): double blind, randomised, parallel group, placebo controlled trial. BMJ 2012; 344: e1566.
Источник