- Как сохранять хорошее самочувствие при месячных?
- Двигайтесь!
- Расслабьтесь и согрейтесь!
- Побалуйте себя и поднимите себе настроение!
- Держитесь подальше от кофе!
- Много спите!
- Предменструальный синдром
- Что такое предменструальный синдром
- Симптомы ПМС
- Типы синдрома
- Причины ПМС
- Кто склонен к ПМС
- Как узнать ПМС
- Предменструальное дисфорическое расстройство
- Как облегчить ПМС
- Дополнительные возможности
- Предменструальный синдром (ПМС) — симптомы и лечение
- Определение болезни. Причины заболевания
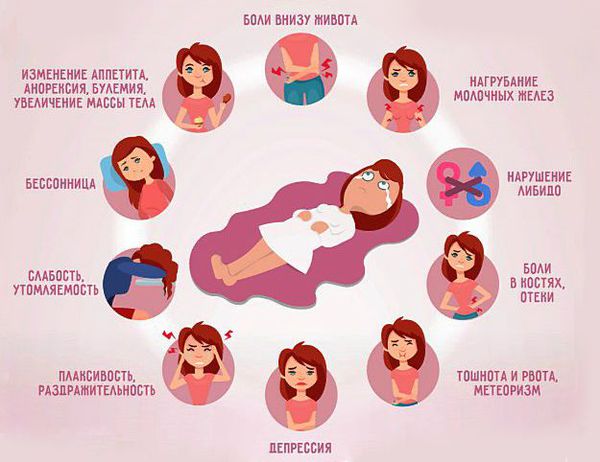
- Симптомы предменструального синдрома
- Патогенез предменструального синдрома
- Классификация и стадии развития предменструального синдрома
- Осложнения предменструального синдрома
- Диагностика предменструального синдрома
- Лечение предменструального синдрома
- Прогноз. Профилактика
Как сохранять хорошее самочувствие при месячных?
Вам часто приходится ощущать тянущую менструальную боль внизу живота? Чувствуете резкие перемены настроения и сильную усталость? Вы в этом не одиноки — мы все через это проходим во время менструации. Понимание причин и соблюдение нескольких практических правил помогут Вам чувствовать себя хорошо в критические дни — как и в любой другой день.
Часто ли Вы задаетесь вопросом о том, что именно в Вашем организме вызывает эти не очень сильные, но раздражающие, а иногда и весьма серьезные менструальные боли? Давайте вкратце рассмотрим причины боли при месячных.
Тянущая менструальная боль внизу живота часто появляется в начале месячных, после того как яйцеклетка покидает яичники и проходит через фаллопиевы трубы. Ваша матка начинает сокращаться, чтобы ускорить отделение верхних слоев мукозы, что и вызывает болезненные менструальные спазмы.
Вы, вероятно, слышали, что это гормоны ответственны за резкие смены настроения в течение менструального цикла. В зависимости от различных уровней прогестерона и эстрогена, которые могут оказывать воздействие на уровень серотонина в мозгу, отвечающего за хорошее самочувствие,при менструации Вы можете почувствовать усталость и сильное раздражение, или наоборот, ощутить прилив энергии и возвращение хорошего настроения.
Вот 5 основных простых правил, которые помогут Вам уменьшить боль при месячных и чувствовать себя максимально хорошо в «такие» дни и в любой другой день:
Двигайтесь!
В период болей при месячных не время перегружать свое тело, однако, определенные легкие или среднеинтенсивные упражнения на свежем воздухе, например, ходьба, езда на велосипеде или плавание, часто творят чудеса. Движение окажет положительное воздействие на Ваше самочувствие и поможет растянуть мышцы брюшного пресса и уменьшить менструальные боли.
Расслабьтесь и согрейтесь!
Положите себе на живот бутылку с теплой водой, когда лежите на диване, или примите теплый душ или ванну для улучшения кровообращения. Тепло расширяет сосуды и позволяет избавиться от напряжения. Чего не следует делать при болях во время месячных– так это принимать горячие ванны и посещать баню.
Побалуйте себя и поднимите себе настроение!
Выберите время и сходите куда-нибудь с друзьями или посмотрите свой любимый фильм. Побалуйте себя вкусной и полезной едой. Овощи и фрукты содержат микроэлементы, необходимые женскому организму во время болей при месячных: витамины группы B, кальций, магний, витамин E. Кстати, горький шоколад обладает способностью уменьшать аппетит и повышать уровень серотонина.
Держитесь подальше от кофе!
Даже если ежедневное употребление кофе кажется Вам таким же естественным, как дыхание, следует избегать пить кофе при менструальных болях. Кофеин сужает сосуды и может усугубить боли во время месячных. Кроме того, известно его свойство действовать возбуждающе на нервную систему, а в сочетании с естественными перепадами настроения при месячных это может стать причиной ухудшения Вашего самочувствия.
Много спите!
Существует множество причин, почему хороший сон очень важен — он поддерживает уровень гормонов и сахара в крови и дает организму время восстановиться и забыть о менструальных болях. Поспите 20-30 минут после обеда, чтобы восстановить силы. Использование бутылки с горячей водой или грелки для расслабления сделает Ваш ночной или дневной сон при месячных более приятным.
Источник
Предменструальный синдром
Что такое предменструальный синдром
За неделю или две до начала месячных вы можете заметить вздутие живота, головные боли , перепады настроения или другие физические и эмоциональные изменения. Эти ежемесячные симптомы известны в гинекологии как синдром предменструального напряжения или ПМС. Около 85% женщин не могут с ним справиться и испытывают ту или иную степень ПМС. Некоторые из них имеют более серьезные проявления, которые нарушают работу или личные отношения, известные как предменструальное дисфорическое расстройство (ПМДД, см. ниже).
Симптомы ПМС
1. Пищевые пристрастия
Многие женщины испытывают особую тягу к сладкой или соленой пище, такой как шоколадный торт или пирожные. Причины этого не совсем ясны. Другие девушки могут потерять аппетит или иметь расстройство желудка. Вздутие живота, поносы и запоры также распространены.
2. Угревая сыпь
Прыщи — один из самых распространенных признаков ПМС у девушек, и это касается не только подростков. Гормональный дисбаланс в этот период может привести к тому, что железы в коже будут вырабатывать больше кожного сала. Это маслянистое вещество может закупорить поры, вызывая уревую сыпь — видимое напоминание о том, что ваша менструация уже в пути.
3. Боль в теле
ПМС у женщины может вызвать широкий спектр болей и недомоганий, в том числе:
- Боль в спине, пояснице.
- Головные боли, мигрень;
- Болезненность молочных желез;
- Боль в суставах конечностей.
4. Перепады настроения
Для многих женщин худшая часть ПМС — это ее непредсказуемое влияние на их настроение. Раздражительность, гнев, приступы плача , депрессия и беспокойство могут приходить и уходить в дни, предшествующие началу месячных. У некоторых в это время даже возникают проблемы с памятью и концентрацией внимания, ухудшаются навыки управления транспортными средствами. Все это не может не заставить задуматься о лечении предменструального синдрома, побороть который хочется независимо от выраженности его симптомов.
Типы синдрома
Виды предменструальных форм в зависимости от преобладания тех или иных клинических проявлений:
- нейропсихическая;
- отечная;
- цефалгическая;
- атипичная;
- кризовая;
- смешанная.
Причины ПМС
Точная причина женского ПМС не ясна, но мы знаем, что уровень эстрогена и прогестерона сильно падает в течение недели перед вашим периодом. Многие врачи считают, что это снижение уровня гормонов вызывает симптомы ПМС. Изменения в химических веществах мозга или дефицит определенных витаминов и минералов также могут играть определенную роль. Слишком много соленой пищи, алкоголя или кофеина также могут ухудшить симптомы заболевания.
Признаки ПМС могут быть сходны или сочетаться с другими состояниями, в том числе:
- Перименопауза,
- Депрессия или тревога,
- Синдром хронической усталости,
- Заболевания щитовидной железы.
- Болезнь раздраженного кишечника.
Ключевое отличие заключается в том, что ПМС появляется и исчезает по четкой схеме, месяц за месяцем.
Кто склонен к ПМС
Любая женщина, у которой есть месячные, может знать о их приближении испытывая признаки предменструального синдрома, но некоторые более склонны к появлению его симптомов:
- Синдром чаще встречается в конце 20-х — середине 40-х годов жизни;
- ПМС у подростков 17-16-15 лет, как правило, имеет более тяжелое проявление, чем ПМС у девочек в 14-13 лет;
- Клинические признаки могут быть более серьезным в 35-45 лет.
- Женщины, у которых была хотя бы одна беременность, более склонны к нему.
- Пациентки с депрессией в анамнезе или другими расстройствами настроения могут иметь больше симптомов ПМС.
Как узнать ПМС
Чтобы выяснить, есть ли у вас ПМС или что-то другое, проследите и проанализируйте свои симптомы. У девушки ПМС с вероятностью до 90%, если:
- Эти недомогания проявляются в течение пяти дней, предшествующих месячным.
- Как только у вас начинаются месячные, симптомы проходят в течение 2-4-х дней.
- Симптомы возвращаются, по крайней мере, в течение трех менструальных циклов.
Предменструальное дисфорическое расстройство
Предменструальное дисфорическое расстройство (ПМДР) протекает по той же схеме, что и ПМС, но симптомы его более разрушительны. Женщины с ПМДД на форуме пишут, что они могут испытывать панические атаки, приступы плача, суицидальные мысли , бессонницу или другие проблемы, которые очень вмешиваются в их повседневную жизнь. К счастью, многие из тех же самых методов лечения, которые облегчают ПМС, могут быть эффективными в отношении ПМДД.
Факторы риска развития ПМДД включают личную или семейную историю депрессии, расстройства настроения или черепно-мозговые травмы (в том числе родовые), острые стрессовые ситуации; нейроинфекции, осложненные роды и аборты, оперативные вмешательства.
Как облегчить ПМС
Когда нужно обратиться к врачу? Если у вас есть какие-либо мысли о том, чтобы причинить себе вред, позвоните в «112» или «03» — срочно обратитесь за неотложной медицинской помощью. Вы также должны немедленно обратиться к врачу за лечением, если ваше состояние вызывает проблемы с работой, личными отношениями или другими повседневными делами. Это может быть признаком более тяжелой формы предменструального синдрома, известной как ПМДД. Далее мы расскажем про несколько средств, которые помогут облегчить симптомы ПМС и улучшить состояние психики.
1. Физическая активность, спорт.
Упражнения в зале могут помочь повысить настроение и бороться с усталостью. Чтобы получить результат, нужно регулярно заниматься спортом, а не только тогда, когда появляются симптомы ПМС. Стремитесь к 30-минутной умеренной физической активности в большинстве дней недели. Энергичные упражнения в меньшее количество дней также могут быть эффективными.
2. Диета, богатая витаминами группы Е и В.
Продукты, богатые витаминами группы В, могут помочь бороться с ПМС. В одном исследовании исследователи наблюдали за более чем 2000 женщинами в течение 10 лет. Они обнаружили, что женщины, которые ели продукты с высоким содержанием тиамина (свинина, бразильские орехи) и рибофлавина (яйца, молочные продукты), были гораздо менее склонны к развитию ПМС.
3. Средство от ПМС: сложные углеводы.
Сложные углеводы, такие как цельнозерновой хлеб и крупы, богаты клетчаткой. Употребление большого количества клетчатки может поддерживать уровень сахара в крови ровным, что может облегчить перепады настроения и тягу к еде. Обогащенные цельнозерновые продукты также содержат борющиеся с ПМС витамины группы В, тиамин и рибофлавин.
4. Продукты, которых следует избегать.
Возможно, вы сможете облегчить симптомы ПМС, сократив потребление этих продуктов:
- Соль, которая может усилить вздутие живота;
- Кофеин, который может вызвать раздражительность;
- Сахар, который может сделать тягу еще хуже;
- Алкоголь, который может повлиять на настроение.
5. Освобождение от хронического стресса.
Поскольку ПМС у девушек может вызывать напряжение, беспокойство и раздражительность, важно найти правильные способы справиться со стрессом. Разные стратегии работают индивидуально для разных женщин. Вы можете попробовать йогу, медитацию, лимфодренажный или общий массаж тела или просто поговорить с друзьями. Убедитесь, что вы достаточно спите.
6. Препараты и таблетки от ПМС.
Безрецептурные обезболивающие могут облегчить некоторые физические симптомы ПМС, такие как болезненность груди, головные боли, боли в спине или судороги. Безрецептурные препараты (могут быть противопоказания), которые хорошо работают при этих жалобах, включают:
Антидепрессанты могут помочь женщинам с серьезными перепадами настроения или с предменструальным дисфорическим расстройством. Некоторые средства можно принимать в течение 10-14 дней перед каждыми месячными или в течение всего менструального цикла. Другие методы лечения ПМС включают в себя противотревожные препараты и диуретики.
7. Гормональное лечение.
Противозачаточные таблетки предотвращают овуляцию, регулируя гормоны. Это обычно приводит к более легким менструациям и может уменьшить боли при ПМС. Другие гормональные методы лечения могут включать синтетические стероиды и другие препараты. Возможно, вам придется попробовать несколько вариантов лечения ПМС, прежде чем найдете тот, который даст облегчение. В случае абсолютной или относительной гиперэстрогении назначаются гестагены (норколут, дюфастон, утрожестан) во второй фазе цикла.
8. Витамины при ПМС.
Исследования показывают, что следующие витаминные и минеральные добавки могут уменьшить симптомы предменструального синдрома:
✔ Фолиевая кислота (400 мкг)
✔ Магний (400 мг)
✔ Витамин Е (400 МЕ)
✔ Кальций (от 1000 мг до 1300 мг)
✔ Витамин В6 (от 50 мг до 100 мг)
Дополнительные возможности
Лечение ПМС у женщин после 30-25 лет будет эффективнее, если в дополнение к таблеткам, лекарствам добавить определенные методики. Опыт положительного применения некоторых средств терапии позволяет нашим гинекологам рекомендовать пациенткам следующие процедуры, помогающие облегчить течение предменструального синдрома:
Источник
Предменструальный синдром (ПМС) — симптомы и лечение
Что такое предменструальный синдром (ПМС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Ю. С., гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Предменструальный синдром , или ПМС — это комплекс множества нарушений физического и психоэмоционального состояния женщины, которые возникают за две недели до менструации и проходят сразу после появления менструального кровотечения. Симптомы ПМС появляются под действием внешних и внутренних факторов на фоне врождённой или приобретённой неустойчивости гормональной системы. Эта патология значительно снижает не только трудоспособность, но и качество жизни женщины, поскольку возникает в период её наибольшей социальной и профессиональной активности.
Данный синдром начинает проявляться до начала менструального цикла, длится около двух недель и прекращается с появлением менструальных кровотечений [1] . Частота ПМС составляет 25-30 % среди здоровых женщин, половина женского населения испытывает симптомы ПМС в 50 % случаев [2] .
По историческим справкам, первым учёным, который занимался изучением ПМС, считается древнеримский медик Гален (II в. н. э.). Он связал болезненные ощущения у женщин перед началом менструации с фазами Луны. Научное обоснование ПМС впервые дал английский гинеколог Р. Франк в 1931 году. Он сформулировал, систематизировал и объяснил ряд причин периодически возникающих психических и физических нарушений у женщин.
ПМС, наряду с артериальной гипертензией , ожирением , болезнью Альцгеймера и синдромом хронической усталости , рассматривается как болезнь цивилизации. В большей степени он затрагивает женщин, проживающих в городе и занимающихся интеллектуальным трудом. Это связано с регулярными стрессами, которые неблагоприятно влияют на психику женщины.
Основные факторы риска развития ПМС :
- проживание в крупных городах;
- принадлежность к европеоидной расе;
- интеллектуальный труд;
- поздняя беременность и роды — после 35 лет;
- наследственная предрасположенность — наличие признаков ПМС у мамы или сестры [12] ;
- стрессы;
- чрезмерное количество беременностей и родов — больше 3-5 ;
- искусственные аборты и самопроизвольные выкидыши;
- послеродовая депрессия и гестоз — поздний токсикоз;
- гинекологические операции и воспалительные болезни женских половых органов: аденомиоз (разрастание эндометрия матки), аднексит (воспаление придатков матки) , оофорит (воспаление яичников), эндометрит (воспаление матки);
- черепно-мозговые травмы;
- неправильное питание — вредная пища (фастфуд, пищевые красители, консерванты), недоедание и др.;
- отсутствие рационального режима труда и отдыха;
- заболевания эндокринной системы — сахарный диабет, гипотиреоз ;
- недостаточная физическая активность;
- курение — больше всех ПМС подвержены женщины, которые начали курить ещё в подростковом возрасте [13] .
Симптомы предменструального синдрома
Симптомы ПМС многочисленны. Они делятся на психические и физические (соматические) [4] .
Психическая симптоматика включает в себя:
- напряжённость, тревожность, утомляемость;
- эмоциональную неустойчивость;
- дисфорию — мрачную раздражительность, чувство неприязни к окружающим;
- депрессию ;
- агрессивность;
- нарушение координации движений;
- проблемы с концентрацией внимания [12] .
В тяжёлых случаях возникают суицидальные попытки, летаргия (медлительность, вялость, усталость), бессонница , вкусовые извращения, жажда, нарушение аппетита вплоть до анорексии или булимии , изменение сексуального поведения.
Физические нарушения могут проявляться болезненностью и набуханием молочных желёз, головной болью по типу мигрени , отёком ног, вздутием живота, ощущением лишнего веса, мышечной слабостью, болью в спине, области таза и суставах. При тяжёлом ПМС могут возникнуть:
- признаки артритов — отёки и боль в суставах;
- проявления со стороны кожи — крапивница , угревая сыпь , пигментация на туловище и лице, зуд, себорея [12] ;
- запор;
- учащённое мочеиспускание;
- тошнота, рвота.
Признаки ПМС настолько разнообразны, что диагностика заключается не в оценке симптомов, а в цикличности их появления перед менструациями и прекращения после них. Поэтому только физические и психические проявления, которые циклически появляются исключительно в течение лютеиновой фазы (между овуляцией и началом менструации), исчезают с появлением менструальных кровотечений и отсутствуют как минимум неделю после них, можно трактовать как ПМС.
Длительность ПМС достигает примерно 16 дней. Она напрямую связана с длительностью лютеиновой фазы. Наиболее выраженные симптомы ПМС развиваются непосредственно перед менструациями. С появлением менструальных выделений они быстро и полностью прекращаются.
Те или иные проявления ПМС испытывают практически все женщины, однако истинная картина наблюдается только в 30-40 % случаев. Это следует учитывать при постановке диагноза «ПМС»: изменения в женском организме должны быть ярко выражены и сопровождаться нарушением физической активности и социальных взаимоотношений.
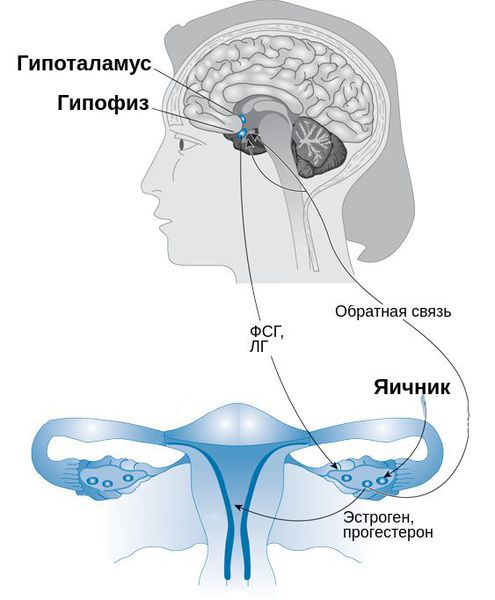
Патогенез предменструального синдрома
Патогенез ПМС изучен недостаточно, однако известно, что в первую очередь он связан с гормональной системой. На первом месте среди причин — избыток эстрогена на фоне дефицита прогестерона . Поскольку прогестерон связан с увеличением объёма мочи, то при его дефиците натрий и жидкость в организме задерживаются, из-за чего возникают отёки [6] [12] .
Задержка жидкости у пациенток с ПМС вызвана нейроэндокринными нарушениями. Существует теория «водной интоксикации», согласно которой ПМС развивается из-за нарушений в гормональной системе «ренин — ангиотензин — альдостерон». Эта система регулирует кровяное давление и объём крови в организме. При повышенном выделении альдостерона также происходит задержка натрия и жидкости в организме и развиваются отёки [12] .
Важное значение имеют психосоматические расстройства и вегетативные изменения. Преобладание тонуса симпатической ветви вегетативной нервной системы, а также дисфункция гипоталамуса и гипофиза нарушают обмен стероидных гормонов, водно-солевой и углеводный обмен, что приводит к появлению признаков синдрома. Помимо прочего, определённую роль в патогенезе ПМС играют нарушения выработки простагландинов, дефицит магния, кальция, цинка, витаминов С и В 6 , нарушения метаболизма эндорфинов, серотонина, меланоцитстимулирующего гормона и пролактина.
В последние годы установлено, что в развитии психоэмоционального расстройства, которое ныне называется «предменструальное дисфорическое расстройство», главную роль играет серотонин . Уменьшение передачи нервных импульсов в головном мозге, зависящих от серотонина, приводит к ухудшению настроения, раздражительности, повышенному потреблению пищи, богатой углеводами, — к симптомам, характерным для ПМС.
Некоторые признаки ПМС (например, набор массы тела) объясняют повышенной чувствительностью к стероидным гормонам (прогестерону, эстрогену) за счёт выработки антител к белкам собственного организма.
При появлении ПМС в репродуктивном возрасте снижается функция жёлтого тела, из-за чего уменьшается выработка прогестерона в лютеиновую фазу менструального цикла, при этом одновременно повышается уровень серотонина, гистамина и адренокортикотропного гормона (АКТГ).
Классификация и стадии развития предменструального синдрома
В зависимости от симптоматики и тяжести течения ПМС различают четыре клинические формы :
- Нервно-психическая форма — плаксивость, мышечная слабость, апатия, депрессия, утомляемость, раздражительность, бессонница, летаргия, агрессивность, ухудшение памяти, повышенная чувствительность к запахам и звукам; в тяжёлых случаях — суицидальные попытки, чувство тоски, страха, тревожность, снижение сексуального влечения.
- Отёчная форма — болезненность и нагрубание молочных желёз, отёчность рук, ног и лица, раздражительность, мышечная слабость, вздутие живота, кожный зуд, потливость, увеличение массы тела, задержка или учащённое мочеиспускание, изменения относительной плотности мочи в общем анализе крови.
- Цефалгическая форма — головная боль по типу мигрени, раздражительность, повышенная чувствительность к звукам и запахам, тошнота, рвота, головокружение, нарушение координации движений и внимания, гиперестезия — повышение болевой чувствительности.
- Кризовая форма — повышение артериального давления, учащение пульса, тахикардия , чувство страха, потливость. Обычно такая форма развивается, если ПМС не лечить.
В зависимости от выраженности предменструальных расстройств и особенностей клинической симптоматики выделяют четыре разновидности синдрома :
- предменструальные симптомы;
- предменструальные дисфорические расстройства;
- собственно ПМС;
- предменструальную магнификацию — осложнение ПМС.
По степени тяжести течение ПМС бывает:
- лёгким — появление 3-4 симптомов ПМС за 2-10 дней до менструации, из них наиболее выражены 1-2 признака;
- тяжёлым — появление 5-12 симптомов ПМС за 3-14 дней до менструации, из них наиболее выражены 2-5 признаков [3] .
Стадии развития ПМС :
- Стадия компенсации — наличие симптомов ПМС в течение второй фазы менструального цикла и их исчезновение с появлением менструации. Со временем выраженность клинических проявлений уменьшается.
- Стадия субкомпенсации — исчезновение симптомов ПМС с появлением менструации, но их усугубление с течением заболевания.
- Стадия декомпенсации — наличие симптомов ПМС до и после менструаций с сокращением периода ремиссии [5] .
Осложнения предменструального синдрома
В качестве осложнений ПМС можно рассматривать предменструальную магнификацию — ухудшение или обострение физиологических заболеваний, которые есть у пациентки, перед началом менструации. Такое течение синдрома называют атипичной формой ПМС.
Предменструальная магнификация включает в себя следующие патологии:
- Вегето-дисовариальную миокардиодистрофию — аритмии , боль в области сердца, нарушение сознания и др.
- Гипертермическую офтальмоплегическую мигрень — глазодвигательные расстройства (диплопия, птоз, мидриаз) на стороне боли.
- Гиперсомническую болезнь — повышенную сонливость.
- Циклические «аллергические» реакции:
- язвенный гингивит — острая боль, кровотечение из дёсен;
- стоматит — отёк, болезненность и покраснение слизистой оболочки рта, может покрыться белым или жёлтым налётом;
- дерматит — высыпания, зуд, раздражение и трещины кожи;
- бронхиальную астму — одышка, приступы затруднённого дыхания, приступы кашля, удушья;
- иридоциклит — боль в глазу, которая отдаёт в височную, лобную область и усиливается ночью, слезотечение, светобоязнь, белковые отложения на задней поверхности роговицы , изменение цвета и рисунка радужки, сужение зрачка, образование задних спаек, помутнение стекловидного тела , изменение внутриглазного давления и снижение зрения [11] .
Появление этих осложнений, особенно «аллергических», связано с нарушением работы вегетативной нервной системы.
Диагностика предменструального синдрома
На начальных этапах диагностики необходимо выявить цикличность проявлений синдрома и его связи со второй фазой менструального цикла [2] . Но если менструальный цикл нерегулярен, то цикличность симптомов ПМС выявить довольно сложно.
Диагноз «ПМС» ставится на основании результатов полного медицинского обследования и подтверждается с помощью менструальной карты . В ней пациентка самостоятельно должна отмечать наличие и интенсивность клинических проявлений ПМС относительно дня менструального цикла в течение 2-3 месяцев [12] . Ведение менструальной карты осуществляется под контролем врача, который в конце каждого месяца изучает регулярность появления симптомов до менструаций и их исчезновения после. Также пациентке необходимо ежедневно взвешиваться, чтобы врач смог диагностировать истинную задержку жидкости в организме.
Важным моментом в диагностике является исследование гормонов : лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ), прогестерона, свободного и общего тестостерона, дегидроэпиандростерона-сульфата (ДГЭА-с). Дополнительно проводятся функциональные тексты для оценки второй фазы менструального цикла. Они включают исследование шеечной слизи, кольпоцитологическое исследование клеточного состава влагалищных мазков, измерение базальной температуры влагалища.
Иногда назначается УЗИ органов малого таза . Оно проводится для косвенной оценки гормонопродуцирующей функции яичников на основании изучения их морфологических характеристик. Для исключения органической патологии и заболеваний во время беременности, которые имитируют клинику ПМС (неврологических, сердечно-сосудистых, психических, онкологических) проводят ЭКГ (электрокардиографию), ЭЭГ (электроэнцефалографию), УЗИ надпочечников и рентгенографию черепа [9] .
При затруднении диагностики следует привлекать смежных специалистов: психиатра, невропатолога, психотерапевта, терапевта. Это позволяет исключить диагноз «ПМС» [7] .
Лечение предменструального синдрома
К разработке комплексов лечения пациенток с ПМС следует подходить с учётом особенностей каждого случая. Но обязательными пунктами в лечении всех форм предменструальных расстройств являются:
- нормализация режима труда и отдыха с дозированными физическими нагрузками;
- рациональное сбалансированное питание — дробная низкокалорийная диета, обогащённая тиамином (витамин В 6 ), каротином (витамин А), токоферола ацетатом (витамин Е), аскорбиновой кислотой (витамин С), минералами, полиненасыщенными жирными кислотами и т. д. [12] .
Учитывая высокую распространённость воспалительных заболеваний женских половых органов у пациенток с ПМС, основное лечение назначают после выявления очагов инфекции и их лечения.
Высокоэффективным первоочерёдным подходом в лечении ПМС является психотерапия . Она включает в себя доверительную беседу с пациенткой и объяснение сущности заболевания. Психотерапия особенно эффективна при слабо выраженном ПМС. В процессе лечения желательно дополнительное участие партнёра пациентки, чтобы ослабить нарастающую напряжённость и недопонимание.
Так как ПМС сопровождается нарушением эндокринного статуса, в схему лечения следует включать гормонотерапию . При выборе препаратов нужно учитывать планирование беременности. Так, в схему комплексного лечения пациенток с ПМС, которые планируют забеременеть, включают препарат дюфастон — принимается с 16-го по 25-й день менструального цикла в течение шести месяцев. В других случаях назначают комбинированные оральные контрацептивы (КОК), которые нужно принимать в контрацептивном режиме в течение трёх месяцев [8] .
Многообразие предменструальных расстройств связано с вовлечением в патологический процесс простагландинов. Поэтому в комплексную терапию разных форм предменструальных расстройств необходимо включать нестероидные противовоспалительные препараты (НПВП): диклофенак , ибупрофен и т. д. Они помогают избавиться от боли, возникающей перед и во время менструаций [12] .
В связи с особой ролью стрессорного фактора в механизме развития предменструальных расстройств целесообразно назначение антистрессовой терапии . Она предполагает приём адаптогенов, поливитаминов, проведение аутотренинга, ароматерапии, ручного и водного массажа, вакуумной терапии, водных процедур.
Пациенткам с повышенной концентрацией пролактина в сыворотке крови назначают дофаминергические препараты ( достинекс ). У пациенток с таким показателем на фоне стресса обычно нарушается овуляция, поэтому в лечении им не следует использовать контрацептивные средства, а для коррекции гормональных нарушений во второй фазе менструального цикла им назначают дюфастон в течение шести месяцев.
Лечение ПМС должно продолжаться три менструальных цикла. Это примерный срок, бывает и более продолжительное лечение. Всё зависит от индивидуальных особенностей организма.
При крайне тяжёлом течении ПМС возможно проведение билатеральной овариэктомии — необратимой остановки работы яичников. После этой процедуры менструальные циклы прекращаются, а вместе с ними исчезают и симптомы ПМС. Прооперированным пациенткам показана гормональная терапия вплоть до 51 года, т. е. до того возраста, когда обычно начинается менопауза [12] .
Прогноз. Профилактика
Прогноз и продолжительность лечения зависят от длительности заболевания, тяжести клинических проявлений, времени начала лечения и клинической формы ПМС. Поддерживающая терапия при улучшении состояния на фоне проводимого лечения рекомендуется пациенткам с тяжёлыми заболеваниями во время беременности (сахарном диабете, ревматоидном артрите), стрессовых ситуациях, воспалительных заболеваниях женских половых органов (например, эндометрите ), изменениях климата.
Пациентки с ПМС, особенно пожилого возраста, предрасположены к появлению климактерического синдрома , сердечно-сосудистых заболеваний, лейомиомы матки, злокачественных новообразований матки и заболеваний молочных желёз. Поэтому данной категории пациенток следует раз в год проходить диспансерное наблюдение:
- пациентки с нервно-психической формой ПМС должны периодически наблюдаться у гинеколога, терапевта и психотерапевта [13] ;
- с отёчной формой — у гинеколога, терапевта и нефролога;
- с цефалгической формой — у гинеколога, терапевта и невропатолога;
- с кризовой формой — у гинеколога, терапевта и нефролога.
Обследоваться у гинеколога нужно один раз в три месяца, у других врачей — раз в полгода. При соблюдении рекомендаций врачей прогноз для жизни, выздоровления и трудоспособности благоприятный.
Профилактика ПМС заключается в изменении образа жизни на более здоровый. Необходимо избегать стрессов, резких климатических изменений, использования комбинированных оральных контрацептивов без показаний врача, а также абортов. Положительное влияние на организм женщины оказывают аэробные нагрузки (плавание), релаксирующие упражнения, йога, медитация и т. д. Следует избавиться от вредных привычек: курения, алкоголя, приёма кофе — он усиливает дисфункцию вегетативной нервной системы в предменструальный период. Также важно придерживаться рационального питания, желательно дополнительно принимать витаминные препараты, особенно в период гиповитаминоза. Так, для профилактики утомляемости и раздражительности рекомендуется принимать 400 мг магния, 100 мг витамина B 6 и 1000 мг кальция [10] .
Источник