- Гестационный диабет: особенности сахарного диабета при беременности
- Причины гестационного диабета
- Опасность диабета при беременности
- Факторы риска гестационного диабета
- Симптомы гестационного диабета
- Диагностика гестационного диабета
- Лечение диабета беременных
- Профилактика гестационного диабета
- StudArctic forum
- электронный научный студенческий журнал
- Клиническая медицина
- Гестационный сахарный диабет
- Список литературы
Гестационный диабет: особенности сахарного диабета при беременности
Гестационный диабет – это сахарный диабет, возникающий на фоне беременности. С такой проблемой сталкиваются от 1 до 20% (в среднем — 7%) будущих мам. Для большинства эта патология после родов проходит бесследно, но у 10-15% переходит в сахарный диабет II типа. Половина женщин, перенесших гестационный диабет во время беременности, приобретает диабет II типа в течение следующих 10-15 лет после родов.
Причины гестационного диабета
Точный механизм возникновения заболевания до сих пор не до конца ясен. Врачи склоняются к мнению, что гормоны, отвечающие за правильное развитие плода, блокируют выработку инсулина, что приводит к нарушению углеводного обмена. Во время беременности требуется больше глюкозы как для женщины, так и для ребенка. Организм компенсирует эту потребность, подавляя производство инсулина.
Есть и другие возможные причины гестационного диабета – например, аутоиммунные заболевания, разрушающие поджелудочную железу. В принципе, любая патология поджелудочной может увеличить риск диабета во время беременности.
Опасность диабета при беременности
Это патологическое состояние угрожает здоровью и матери, и ребенка. Плод еще до рождения начинает активно вырабатывать инсулин, чтобы компенсировать повышенную глюкозу в крови матери. Такие дети с рождения склонны к пониженному сахару в крови, у них выше риск ожирения и диабета II типа во взрослом возрасте.
Гестационный диабет повышает риск высокого кровяного давления, а также преэклампсии — тяжелого варианта гестоза. Она проявляется головными болями, тошнотой, рвотой, нарушениями зрения, заторможенностью, сонливостью или бессонницей. Это одно из самых тяжелых нарушений во время беременности, поражающее центральную нервную систему.
Другой тревожный фактор – диабет во время беременности способствует быстрому набору веса у малыша во внутриутробном периоде (макросомии). Это вызывает трудности в родах и несет угрозу для матери. Крупным считается ребенок больше 4 кг. У таких детей выше риск родовых травм, им с большей вероятностью потребуется кесарево сечение. Из-за крупных размеров плода может потребоваться родоразрешение раньше срока. При этом высок риск преждевременных родов.
Также высокий сахар у беременных повышает риск сердечно-сосудистых и нервных патологий плода, увеличивает риск респираторного дистресс-синдрома у малыша (состояния, затрудняющего дыхание) и в целом увеличивает частоту осложнений при беременности и родах.
Факторы риска гестационного диабета
- Возраст младше 18 и старше 30 лет.
- Несбалансированное питание с большим количеством быстрых углеводов.
- Вредные привычки (курение, злоупотребление алкоголем).
- Избыточный вес и ожирение. Лишний вес заведомо предполагает нарушение обменных процессов.
- Недостаток физической активности.
- Предыдущий гестационный диабет или преддиабет. Склонность к заболеваниям этого ряда не исчезает со временем.
- Синдром поликистозных яичников.
- Диабет у близкого родственника. Риск гестационного диабета увеличивается в два и более раз, если близкие родственники страдают любой формой диабета.
- Рождение ребенка более 4 кг ранее либо крупный плод во время текущей беременности.
- Раса. У европейской расы наименьший риск развития гестационного диабета, чаще всего от этой проблемы страдают темнокожие женщины.
К сожалению, ГСД может развиться и у совершенно здоровой женщины без факторов риска, поэтому нужно посещать врача и не пропускать рекомендованные скрининги.
Симптомы гестационного диабета
В большинстве случаев заболевание долгое время протекает бессимптомно, и в этом его опасность. Обычно проблему выявляют после 20-й недели беременности благодаря анализу крови на сахар.
Выраженные симптомы встречаются редко, и все они неспецифичны: сильная жажда, прибавка в весе, увеличенное ежедневное мочеиспускание. Иногда больные жалуются на усталость и отсутствие энергии.
Диагностика гестационного диабета
Есть и хорошая новость. Все беременные при постановке на учет в обязательном порядке сдают анализ крови на уровень глюкозы, поэтому, если регулярно проходить все назначенные обследования, вы обнаружите проблему на самом начальном этапе.
Нормальное значение – 3,3-5,1 ммоль/л при анализе крови из вены натощак. Пациентки, у которых уровень глюкозы превышает 5,1 ммоль/л, попадают в группу риска. В этом случае врач назначает анализ с нагрузкой глюкозой или тест на толерантность к глюкозе, чтобы подтвердить или опровергнуть диагноз. Его проводят на 24-28-й неделях беременности. Такое исследование включает два этапа: сначала женщина сдает обычный анализ крови на глюкозу натощак, после чего выпивает специальный раствор, содержащий 75 граммов глюкозы, и через два часа сдает анализ повторно. При подозрении на заболевание тот же анализ повторяют еще раз через несколько часов.
Диагноз «гестационный диабет» ставят, если уровень глюкозы крови натощак менее 7 ммоль/л, но выше 5,1 ммоль/л, а уровень глюкозы венозной крови через два часа после употребления 75 г глюкозы – выше 8,5 ммоль/л.
Лечение диабета беременных
Первый шаг в лечении ГСД – сбалансированная диета и умеренные физические нагрузки. Главная цель диеты – снизить сахар до нормальных значений, поэтому будущей маме придется отказаться от сладостей и быстрых углеводов.
Беременным рекомендуется:
- Есть понемногу, но часто.
- Исключить продукты с высоким гликемическим индексом (сахар, мед, картофель, белый хлеб, сдобу, бананы, виноград).
- Отказаться от фастфуда и жирной сладкой выпечки.
- Пить достаточно жидкости, если нет противопоказаний со стороны почек.
- Разнообразить рацион свежими овощами, нежирным мясом, крупами.
Как и всем беременным, пациенткам с ГСД важно получать весь спектр витаминов и минералов, которые необходимы для поддержания собственного здоровья и правильного развития плода.
Ходьба, плавание, водная гимнастика, лечебная физкультура для беременных – любая легкая активность пойдет на пользу.
Если диета и физические нагрузки не помогли снизить уровень сахара в крови, назначается инсулинотерапия.
Важно: при высоком сахаре женщина должна ежедневно проверять уровень глюкозы. Измерения проводятся натощак и через час после каждого приема пищи при помощи домашнего глюкометра.
Профилактика гестационного диабета
К сожалению, нет стопроцентно эффективных мер, которые защитили бы от этого заболевания.
Но чем больше полезных привычек выработает женщина перед беременностью, тем легче пройдут вынашивание и роды:
- С первых дней беременности ешьте здоровую пищу: выбирайте продукты с высоким содержанием клетчатки и низким содержанием жиров. Сосредоточьтесь на овощах и цельнозерновых продуктах. Стремитесь к разнообразию и следите за размерами порций.
- Сохраняйте активность. Старайтесь уделять спорту по 30 минут каждый день. Совершайте ежедневные прогулки, катайтесь на велосипеде, занимайтесь плаванием.
- Планируйте беременность в здоровом весе и не набирайте больше, чем рекомендуется. Чрезмерно быстрый набор веса может повысить риск гестационного диабета.
Несмотря на то, что нет универсальной защиты от ГСД, благодаря здоровому образу жизни можно снизить риск его появления. Самое главное – вовремя обнаружить проблему и не дать ей развиться.
Источник
StudArctic forum
электронный научный студенческий журнал

Клиническая медицина
| Захарова Софья Андреевна Петрозаводский Государственный Университет Медицинский институт (Красноармейская 31,а), sofi_goldhand@list.ru |
Гестационный сахарный диабет
| Научный руководитель: к.м.н. ассистент кафедры акушерства и гинекологии дерматовенерологии Медицинского института Иванова Наталья Александровна Рецензент: Н. А. Иванова |
Ключевые слова:
гестационный сахарный диабет, ожирение, осложнения, крупный плод.
Введение
Гестационный сахарный диабет (ГСД) является наиболее распространённым нарушением обмена веществ во время беременности. Частота его развития в разных странах варьирует от 1% до 14% и продолжает неуклонно расти вместе с пандемией ожирения.
Согласно международным исследованиям, гестационный сахарный диабет самостоятельно ассоциируется с высоким риском развития перинатальных и акушерских осложнений. Дети, рождённые от матерей с данной патологией, имеют высокие показатели перинатальной заболеваемости и имеют долгосрочные проблемы со здоровьем [1, с. 10]. Поэтому в настоящее время данная проблема, несомненно, является актуальной. Основной целью работы явилось оценить особенности течения беременности и осложнения со стороны матери и плода на фоне гестационного сахарного диабета. Для достижения цели были поставлены следующие задачи:
- Изучить анамнез жизни, особенности антропометрических данных, возраст пациенток в обследованной группе.
- Проанализировать акушерско-гинекологический анамнез, соматическое здоровье и наследственность по сахарному диабету у пациенток.
- Выявить сроки возникновения ГСД, особенности течения первой и второй половин беременности.
- Проанализировать сроки и осложнения родов.
- Оценить состояние новорождённых в раннем неонатальном периоде.
Материалы и методы
Проведён ретроспективный анализ 127 обменных карт, историй родов и историй развития новорожденного у пациенток с гестационным сахарным диабетом по данным роддома имени К.А. Гуткина за 2017 год.
Результаты
В обследуемой группе наибольшее количество женщин были в возрасте от 26 до 35 лет и старше 35 лет. Средний возраст составил 32 года.
При оценке ИМТ выявлено, что 50,1% пациенток имели нормальную массу тела, 24,4% — избыточную массу тела, 23,1% — страдали ожирением, а 3,4% имели дефицит массы тела.
Из гинекологических заболеваний наиболее часто встречались эктопия шейки матки (38,3%), миома матки (11,2%) и нарушение менструального цикла (10,2%) случаев. У половины пациенток в анамнезе выполнена диатермокоагуляция шейки матки (53,2%). Родоразрешение операцией кесарева сечения имело место у 14,1% пациенток, односторонняя тубэктомия по поводу внематочной беременности — у 13,2%.
Анализ соматической заболеваемости показал, что у обследованных пациенток преобладала хроническая герпетическая инфекция (21,1%), миопия (14,2%), хронический гастрит (11,4%) и гипертоническая болезнь (5,3%).
Отягощённую наследственность по сахарному диабету имели 26,3% пациенток.
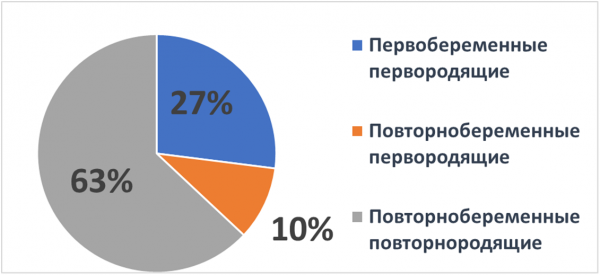
Первобеременные первородящие составили 27,4%, повторнобеременные первородящие — 10,1% и основная часть (63,2%) были повторнобеременными повторнородящими.
Диаграмма 1. Акушерский анамнез.
У повторнородящих пациенток в анамнезе ГСД имел место в 5,3% случаев при предыдущей беременности. Роды крупным плодом в этой группе в анамнезе имели 11,2% пациенток.
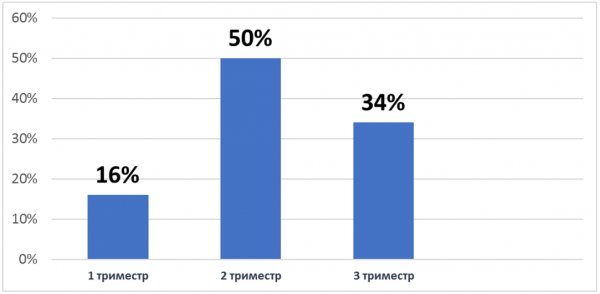
Наиболее часто ГСД манифестировал во II триместре беременности (50,2%), развитие ГСД в I триместре отмечено у 16,2% беременных и в III триместре — у 34,3% беременных.
Диаграмма 2. Срок развития ГСД в настоящую беременность
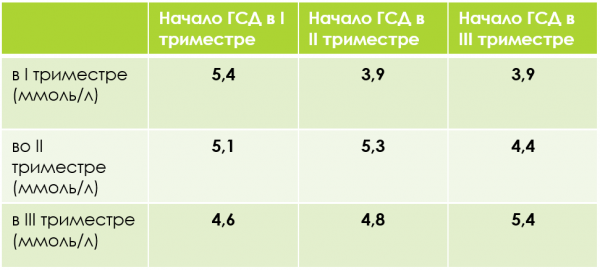
Был проанализирован средний уровень гликемии плазмы крови натощак в зависимости от срока развития ГСД. Из представленной таблицы видно, что при развитии ГСД в 1 триместре на фоне компенсации диетой уровень гликемии снижался от II к III триместру, при развитии во II триместре гликемия снижалась к III триместру. Только 2 пациентки с целью компенсации ГСД нуждались в приёме инсулина, остальных удалось компенсировать соблюдением диеты.
Таблица 1. Уровень гликемии плазмы крови натощак
Из общего числа обследованных, 69,4% пациенток имели нормальную, а 31,2% — патологическую прибавку массы тела в период беременности.
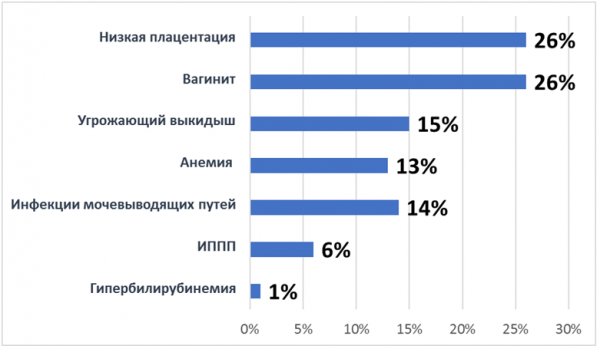
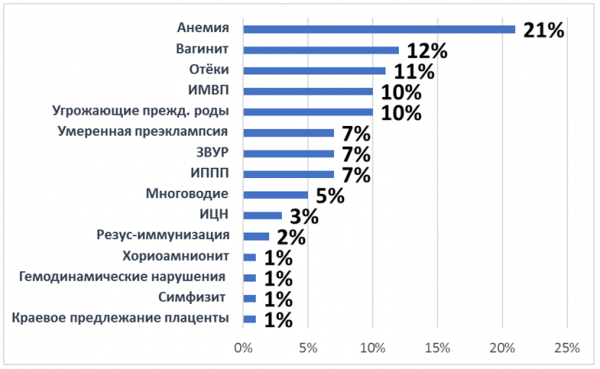
При анализе течения первой половины беременности выявлено, что наиболее часто имели место низкая плацентация (26,3%), вагинит (26,2 %) и угрожающий выкидыш (15,1%).
Диаграмма 3. Осложнения первой половины беременности
Во второй половине беременности наиболее часто отмечены анемия (21,2%) и вагинит (12,3%).
Диаграмма 4. Осложнения второй половины беременности
В 95,3% случаев роды были срочные. Преждевременные роды наблюдались у 4,1% пациенток, и запоздалые роды – у 1,3% пациенток.
Роды закончились через естественные родовые пути у 65,1% пациенток, кесарево сечение выполнено у 34,9% пациенток. Осложнения родов наблюдались в 43,2% случаев.
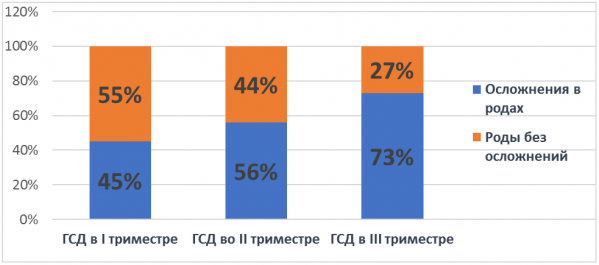
Частота осложнений в родах отличалась в зависимости от сроков развития ГСД. Наименьшее количество осложнений наблюдалось в группе с развитием ГСД в I триместре (45,1%), наибольшее количество (73,2%) – при развитии ГСД в III триместре.
Диаграмма 5. Осложнения в родах
Среди осложнений в родах наиболее часто встречалось преждевременное излитие околоплодных вод (42,2%), дистресс плода с изменением характера околоплодных вод (20,1%), а также быстрые и стремительные роды (11,4%).
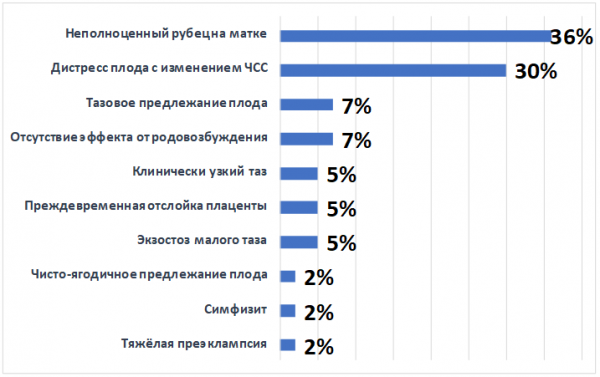
Основными показаниями для оперативного родоразрешения явились неполноценный рубец на матке (36,4%) и дистресс плода с изменением частоты сердечных сокращений (30,2%).
Диаграмма 6. Показания к кесареву сечению
Мальчики рождались чаще (57,3%), чем девочки (42,7%).
20,2% новорождённых были крупными (вес более 4000 грамм), 70,1% имели нормальную массу тела (вес 2700 – 4000 грамм) и 10,3% имели низкую массу тела при рождении (вес меньше 2700).
В 98,3% случаев неонатальный период имел те или иные осложнения.
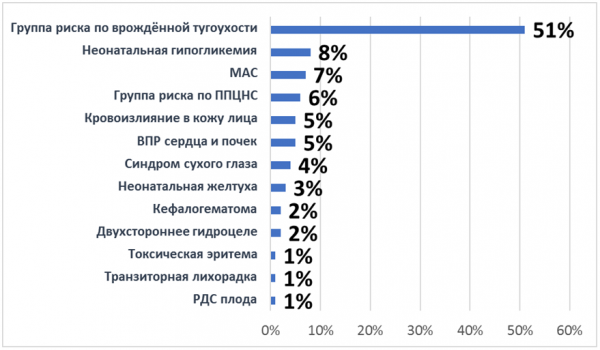
Среди всех новорождённых 51,2% отнесены в группу риска по врождённой тугоухости. У 8,2% — выявлена неонатальная гипогликемия, у 7,3% — микроаномалии сердца, у 5,4% — врождённые пороки сердца и почек.
Диаграмма 7. Особенности неонатального периода
Обсуждение и заключение
Наиболее часто ГСД встречался у пациенток в возрасте старше 26 лет (31,1%), юных беременных в обследованной группе не было . Практически половина беременных имела избыточную массу тела, причём ожирением 1-2 степени страдали 23,1% пациенток . Среди гинекологических патологий в анамнезе у 10,2% наблюдалось НМЦ, бесплодие отмечено у 13,4% . Каждая четвёртая беременная имела отягощённую наследственность по СД – 26,3%, однако при предыдущей беременности ГСД имел место только у 5,3% пациенток . Основная часть пациенток повторнородящие – 63,2% . ГСД чаще диагностируется во втором (50,2%) и третьем (34,3%) триместрах беременности . В группе пациенток с ГСД высока частота кесарева сечения – 35,2% . Обращает на себя внимание, что клинически узкий таз имел место только в 5,1% случаев, как показание к операции кесарева сечение . Крупный плод был диагностирован в 20,2% случаев . Чаще рождались мальчики (57,3%) . Ранний неонатальный период только в 2,1% случаев был неосложнённым.
В различных литературных источниках и научных работах других авторов имеются сведенья об особенностях течения беременности на фоне ГСД и её исходах. Например, в научной работе Древаля А.В., Шестакова Т.П. и Бунака И.В. описано, что в группе обследуемых, ГСД чаще развивался у женщин с избыточной массой тела (средний ИМТ – 26,7 кг/м2) и в среднем их возраст был 30,4 года [2, с. 407]. У большинства (70%) беременность завершалась естественными родами. Среди осложнений неонатального периода чаще встречались гипотрофия и асфиксия плода [2, c . 408]. Всем женщинам, с установленным диагнозом ГСД, была назначена диетотерапия. Из 76 случаев заболевания, у 18 пациенток выставлены показания к инсулинотерапии.
Киселевич И.Ф. в своей научной статье называет главные факторы риска развития ГСД: избыточный вес (ИМТ более 25кг/м 2 ), отягощенная наследственность в отношении СД 2 типа, наличие ГСД при предыдущих беременностях, рождение в прошлом ребёнка весом более 4000 грамм, патологическая прибавка веса во время настоящей беременности, возраст женщины старше 30 лет [3, с. 25].
Таким образом среди основных факторов риска ГСД можно выделить возраст старше 30 лет, отягощённая наследственность по сахарному диабету, избыточную массу тела и ожирение. Гипергликемия во время беременности ассоциирована с риском рождения крупного плода, неонатальной гипогликемией и асфиксией плода. При ранней постановке диагноза, своевременном назначении диетотерапии и приверженности пациенток к лечению, у большинства женщин беременность завершается благополучно, через естественные пути. В качестве профилактики ГСД можно предложить следующее: д ля женщин, имеющих такие факторы риска, как ожирение, артериальная гипертензия или СПКЯ необходимо проводить прегравидарную подготовку (подбор гипотензивной терапии, нормализация веса и режима двигательной активности, коррекция гиперандрогении). При первом посещении врача акушера-гинеколога в женской консультации беременная, в соответствии с наличием у нее клинико-анамнестических данных о факторах риска, должна быть отнесена к группе высокого, среднего или низкого риска развития ГСД и, в зависимости от этого, разработана оптимальная тактика ее обследования и лечения. Одной из возможностей профилактики тяжелых осложнений беременности при ГСД и выраженных признаков ДФ, помимо строгой компенсации нарушений углеводного обмена, является снижение массы тела до беременности и контроль прибавки массы тела во время беременности.
Список литературы
1. Бардымова Т.П., Березина М.В., Михалева О.Г., Мистяков М.В. Ожирение и гестационный сахарный диабет // Сибирский медицинский журнал. 2015. № 4. С. 9-12.
2. Бурумкулова Ф.Ф., Петрухин В.А. Гестационный сахарный диабет: вчера, сегодня, завтра // Терапевтический архив. – 2014. – Т.86, № 10. – С.109 – 115.
3. Древаль А.В., Шестаков Т.П., Бунак И.В. Гестационный сахарный диабет // Альманах клинической медицины. 2016. № 44(4). С. 406 – 413.
4. Киселевич М.Ф., Киселевич М.М., Киселевич В.М. Особенности течения беременности и родов у женщин с гестационным сахарным диабетом // Современная медицина: актуальные вопросы. № 2(38). – Новосибирск: СибАК, 2015.
5. Тедтоева А.И., Дзугкоев С.Г., Дзугкоева Ф.С., Можаева И.В., Маргиева О.И. Беременность и сахарный диабет // Современные проблемы науки и образования. 2016. № 4. С. 46 – 56.
© 2012 — 2021 Петрозаводский государственный университет
Разработка и техническая поддержка — РЦ НИТ ПетрГУ
Продолжая использовать данный сайт, Вы даете согласие на обработку файлов Cookies
и других пользовательских данных, в соответствии сПолитикой конфиденциальности
Источник