- Признаки острого и хронического пиелонефрита
- Симптомы острого пиелонефрита
- Симптомы пиелонефрита у мужчин и женщин
- Симптомы хронического пиелонефрита
- Симптомы пиелонефрита у беременных
- Лечение
- Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
- Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
- Записаться на прием к урологу в Москве можно несколькими способами:
- Запись на прием
- Стресс и надпочечники
- Неврологические расстройства при хронической болезни почек
- Почечная недостаточность: симптомы, стадии, лечение
- Причины
- Симптомы почечной недостаточности
- Осложнения
- Диагностика
- Лечение почечной недостаточности
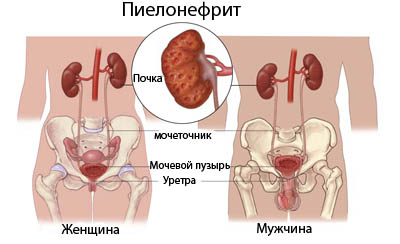
Признаки острого и хронического пиелонефрита
Пиелонефрит — воспаление почек, которое имеет под собой бактериальную основу.
Пиелонефрит может быть первичным или вторичным (обструктивным). Обструктивный возникает из-за других нарушений мочевыводящей системы, нарушения оттока мочи, поэтому важно своевременно проводить лечение мочекаменной болезни, чтобы конкременты не мешали физиологическому оттоку мочи и не поражали почки. Симптомы пиелонефрита также могут отличаться у острой и хронической форм болезни.
Симптомы острого пиелонефрита
Острая форма воспаления почек манифестирует яркими симптомами:
- озноб, потеря сил, общее недомогание, проливной пот;
- температура может подниматься до 39-40 °С ;
- головные боли, особенно в лобной части;
- тошнота и рвота — следствие общей интоксикации;
- рассеянная по телу мышечная и суставная боль;
- иногда возникают изменения со стороны ЖКТ — диарея.
При обструктивном пиелонефрите часто все начинается с почечной колики. За острой болью следует быстрый подъем температуры и ухудшение общего состояния. Человек начинает обильно потеть, температура резко падает, наступает период мнимого благополучия. Но если не ликвидировать причину нарушения оттока мочи, то со временем появится более серьезная симптоматика, особенно если речь идет о гнойной форме:
- усиление боли в области поясницы;
- напряжение мышц поясницы и передней брюшной стенки;
- пораженная почка увеличивается, она отчетливо ощущается при пальпации;
- обезвоживание;
- у пациента заостряются черты лица, меняется внешность;
- иногда наступает эйфория.
Симптомы пиелонефрита у мужчин и женщин
Особенности строения мочевыводящей системы влияют на течение пиелонефрита. Так как у женщин более короткий мочеиспускательный канал, инфекции проще добраться до почек, часто пиелонефрит становится следствием нелеченного цистита. Женщины чаще страдают от воспаления почек, симптомы пиелонефрита у них выражены ярче:
- подъем температуры тела выше 38 °С;
- характерные черты общей интоксикации;
- изменение цвета мочи — вплоть до грязно-желтого или более темного цвета, а при мочекаменной болезни и почечной колике в ней могут быть примеси крови.
Симптомы пиелонефрита у мужчин часто более стертые:
- жажда и сухость во рту;
- общее недомогание;
- боли в области поясницы.
Симптомы хронического пиелонефрита
Хроническое течение характеризуется сменой острых фаз и стадий ремиссии. Для активного периода будут характерны симптомы острого пиелонефрита, описанные выше. А в стадии ремиссии человек может чувствовать следующие симптомы хронического пиелонефрита:
- тупая боль в пояснице;
- усталость и вялость;
- повышение температуры до субфебрильных значений;
- потеря аппетита, тошнота.
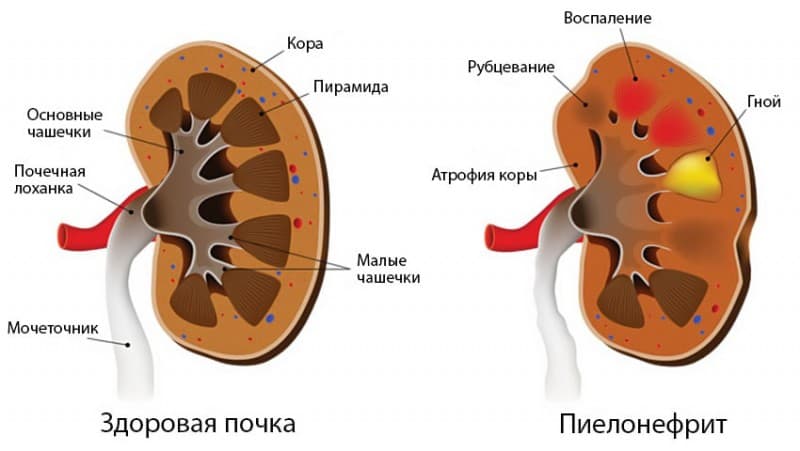
Без лечения возникает хроническая почечная недостаточность, УЗИ-признаком хронического пиелонефрита становится вторично-сморщенная почка. Еще один симптом болезни на поздней стадии — повышенное артериальное давление.
Симптомы пиелонефрита у беременных
Во время беременности почки женщины испытывают максимальную нагрузку. Растущая матка оказывает давление на мочевыводящую систему, расширяются чашелоханочная система и мочеточные каналы. Все это приводит к тому, что беременные женщины имеют повышенный риск возникновения пиелонефрита. Симптомы пиелонефрита у беременных аналогичны тем, что наблюдаются при острой форме болезни:
- признаки интоксикации;
- боль в пояснице;
- изменение цвета мочи;
- лихорадка.
Лечение
Так как острый пиелонефрит часто переходит в хроническую форму, которая может грозить морфологическими изменениями почек и нарушением работы всей мочевыделительной системы, при первых симптомах пиелонефрита следует обращаться к врачу. В Клинике урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова (Государственный центр урологии) вам обязательно окажут помощь. Не занимайтесь самолечением и не теряйте драгоценное время, помните, что почки — жизненно важный орган.
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор
По будням Вы можете попасть на прием к урологу в день обращения.
Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
- опухоли почек и верхних мочевых путей;
- рак предстательной железы и мочевого пузыря;
- мочекаменная болезнь;
- аденома простаты;
- гидронефроз, стриктура мочеточника и др.
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы, обратитесь за помощью к врачу урологу.
- знакомство врача с историей болезни пациента;
- осмотр;
- постановку предварительного диагноза, назначение анализов и необходимых процедур.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Не оттягивайте посещение клиники – приходите на консультацию уролога в Государственный центр урологии в Москве — клинику урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова. Доверьте свое здоровье грамотному специалисту!
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
- Возьмите с собой больничные выписки; результаты всех обследований, которые Вы проходили в последние 2–3 года (включая рентгены и томографии); заключения специалистов.
- Из обязательных документов нужно принести паспорт, полис.
Записаться на прием к урологу в Москве можно несколькими способами:
- звоните по тел. +7 (499) 409-12-45 или +7 (926) 242-12-12 в любой день недели с 8:00 до 20:00;
- или заполните форму на сайте.
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Источник
Стресс и надпочечники
Н адпочечники представляют парные эндокринные железы, расположенные поверх каждой почки. Железы имеют треугольную и полулунную формы. Каждый надпочечник состоит из двух слоев: коркового и мозгового. В корковом слое синтезируются гормоны кортизол, альдостерон и небольшое количество эстрогенов и тестостерона. В мозговом слое образуются катехоламины, норадреналин и адреналин.
Кортизол выполняет множество важных функций. Гормон определяет, как быстро организм превращает жиры, белки и углеводы в энергию. Кортизол участвует в регуляции кровяного давление, сердечно-сосудистой функции, отвечает за иммунные реакции и реакции воспаления. Наиболее значимая функция гормона — это адаптация организма к стрессовым воздействиям и ситуациям.
Кортизол ограничивает функции, которые были вредными в антистрессовых реакциях. Он определяет иммунный ответ, угнетает деятельность пищеварительной и репродуктивной системы, замедляет процессы роста. Сложная система реагирования тесно взаимодействует с отделами мозга, которые контролируют настроение, мотивацию и страх.
Система стресс-реакции организма способна к самоограничению. Как только воспринимаемая угроза проходит, уровни гормонов возвращаются к прежним значениям. По мере снижения уровня адреналина и кортизола, частота сердечных сокращений и артериального давления достигают исходных значений, остальные системы возобновляют свою деятельность.
Когда стрессовый фактор присутствует постоянно, организм оказывается в условиях постоянного напряжения. Система антистрессового реагирования остается во включенном состоянии долгое время.
Симптомы усталости надпочечников включают:
- аутоиммунные состояния;
- хроническую усталость (всегда чувство усталости);
- выпадение волос;
- гормональный дисбаланс;
- резистентность к инсулину;
- головокружение;
- снижение сексуального влечения/либидо;
- нестабильное настроение;
- депрессия;
- проблемы с кожей;
- нарушения сна;
- увеличение веса;
- тяга к сладкому и соленому.
Все, что вызывает сильное и продолжительное напряжение, ведет к дезадаптации надпочечников.
Такими факторами являются:
- напряженная жизненная ситуация (смерть близкого человека, развод, переезд);
- хронические болезни;
- хронический стресс (финансовый стресс, вредные условия труда, плохие семейные отношения, злоупотребление алкоголем);
- нездоровая диета и отсутствие физических упражнений;
- плохой сон и т. д.
Диагностика состояния
Врач на основании тщательно собранного анамнеза, жалоб, назначает исследование уровня кортизола. Анализ можно выполнить по крови и по слюне .
Источник
Неврологические расстройства при хронической болезни почек
Синюхин В.Н., Рабинович Э.З., Соколов М.А., Сивков А.В.
В настоящее время диагностика и лечение хронической болезни почек (ХБП) является большой проблемой современной медицины. Частота ХБП составляет порядка 15% в общей заболеваемости в развитых странах
[1]. ХБП считается патологическим состоянием, сопровождающимся в течение трех и более месяцев уменьшением функции почек. В зависимости от снижения скорости гломерулярной фильтрации она делится на 5 стадий и включает терминальную стадию ХПН [2].
Этиология ХБП может быть связана как с первичным поражением почек, так и с другими заболеваниями, например сахарным диабетом, который сейчас считается одной из основных причин ХБП. Вне зависимости от причины ХБП сопровождается целым рядом неврологических осложнений, которые касаются всех уровней нервной системы, включая центральную нервную систему (ЦНС) (инсульт, когнитивные расстройства, энцефалопатия, деменция) и периферическую нервную систему (ПНС) (автономные и периферические нейропатии). Наличие неврологических осложнений отражается как на тяжести течения, так и смертности больных при ХБП. Считается, что эти осложнения возникают по многим причинам. Установлено, что при 3-5 стадии ХБП ухудшение когнитивной функции наступает параллельно с уменьшением скорости гломерулярной фильтрации и не зависит от сосудистого фактора риска. Стремительное ухудшение когнитивной функции наблюдается при снижении скорости фильтрации
Источник
Почечная недостаточность: симптомы, стадии, лечение
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
Предрасполагают к нарушению работы почек следующие факторы:
- плохая экология;
- особенности питания;
- мужской пол;
- возраст старше 60 лет;
- избыточный вес;
- вредные привычки – табакокурение, злоупотребление алкоголем;
- генетическая предрасположенность;
- прием некоторых медикаментов;
- инфекционные и паразитарные поражения;
- хронические заболевания сердечно-сосудистой (в том числе – повышенное артериальное давление), мочевыделительной и эндокринной систем;
- нарушение жирового обмена, дислипидемия, гиперхолестеринемия, метаболический синдром.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
По мере прогрессирования заболевания и присоединения уремии появляются и другие симптомы:
- апатия, общая слабость;
- жажда;
- неприятный вкус во рту;
- расстройство сна;
- ухудшение памяти;
- тошнота.
При отсутствии эффективного лечения присоединяются неврологические расстройства – непроизвольные подергивания мышц, снижение скорости реакций, а также обильная рвота, диарея, одышка, раздражение кожи и слизистых оболочек.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
Диагноз почечной недостаточности выставляется на основании следующих лабораторных и инструментальных исследований:
- Общий анализ мочи. Метод позволяет установить причину заболевания. Примесь крови, наличие эритроцитов в биоматериале свидетельствуют о мочекаменной болезни, гломерулонефрите, инфекции, новообразовании или травме. Лейкоциты указывают на инфекционный либо аутоиммунный процесс. Также может снижаться плотность мочи, присутствовать белок и восковидные цилиндры в ней.
- Клинический анализ крови. Повышение лейкоцитов и СОЭ говорит об инфекционном процессе, а уменьшение количества эритроцитов и гемоглобина в крови свидетельствует о сопутствующей почечной недостаточности анемии.
- Биохимический анализ крови. Увеличение в сывороточной крови мочевины и креатинина служит основным признаком почечной недостаточности. Эти вещества образуются в процессе распада белков и могут выводиться из организма исключительно с мочой. Прогрессирующий рост концентрации креатинина является главным диагностическим критерием тяжести заболевания. Сахарный диабет – одна из наиболее частых причин ХПН, однако и без эндокринных заболеваний при дисфункции почек есть склонность к умеренному повышению глюкозы в крови. Значительное увеличение уровня калия сопровождает выраженное нарушение функции почек, а высокая концентрация мочевой кислоты характерна для подагры и может привести к развитию мочекаменной болезни. Также в анализах крови при почечной недостаточности часто снижены альбумин, кальций, повышены триглицериды, щелочная фосфатаза, фосфор и холестерин.
- Биопсия почек. В сложных диагностических случаях может осуществляться забор небольшой части почечной ткани, которая подвергается последующему осмотру через микроскоп. Метод позволяет обнаружить характерные гистологические признаки ХПН – замещение клубочков почек рубцовой тканью.
- Ультразвуковое исследование органов малого таза. Важное место в диагностике почечной недостаточности занимает УЗИ почек. При ХПН отмечается их уменьшение (сморщивание) вместе с истончением наружного слоя. Также метод применяется для обнаружения новообразований, камней или кист.
- Компьютерная и магнитно-резонансная томография брюшной полости. Более точный способ визуализации опухолей, кист и конкрементов размером даже менее 5 мм.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
Важную роль в терапии заболевания играют общие мероприятия, направленные на сохранение функции пораженного органа:
- Ограничение потребления жидкости.
- Отказ от приема ряда медикаментов.
- Коррекция питания. Диета при почечной недостаточности предполагает ограничение продуктов и напитков с повышенным содержанием натрия, фосфора, калия. Это поваренная соль, молочные продукты, печень, бобовые, орехи. Количество потребляемого белка также строго дозируется.
Консервативное лечение почечной недостаточности назначается врачом по результатам анализов. Для восстановления водно-солевого баланса внутривенно через капельницу вводятся специальные растворы. При задержке жидкости могут применяться мочегонные препараты. Также проводится терапия средствами, улучшающими кровообращение в органах малого таза, препаратами эритропоэтина, витамином D.
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.
Источник