- Испортилось? Починим! Что можно заменить в организме человека?
- ПЕРЕСАДКА СЕРДЦА — ПЕРЕСАДКА ЛИЧНОСТИ?
- От всего сердца
- История вопроса
- Первые шаги
- Собачье сердце
- Борьба с ишемией
- Причины отторжения
- Иммуносупрессия
- Очередь человека
- Лишь четверо из прооперированных в период с 1967 по 1973 год прожили с новым сердцем дольше года; с 1974 по 1983 год годичная выживаемость увеличилась до 60 %, а вот пятилетняя составила лишь 21 %.
- Иммунологи и фармакологи берутся за дело
- Современная статистика
- Показания для проведения операции по пересадке сердца
- Относительные противопоказания
- Задачи на будущее
Испортилось? Починим! Что можно заменить в организме человека?
Благодаря последним открытиям регенеративной медицины, те идеи, которые считались лишь игрой воображения писателей–фантастов, очень скоро могут стать реальностью. Уже нельзя отнести к области научной фантастики выращивание искусственных человеческих органов и тканей. Идея создать здоровый и дееспособный орган для замены больного или отсутствующего оказалась вполне осуществимой.
Когда возникла трансплантация?
О пересадке органов люди стали задумываться очень давно. Например, процедура имплантации зубов была знакома ещё древним египтянам. Богачам и аристократам пересаживали зубы бедняков и невольников. А для фараонов делали зубы из слоновой кости.
Но операции по пересадке жизненно важных органов и тканей стали проводиться лишь к середине 20 века. В 1951 году российский учёный Владимир Демихов впервые в мире заменил сердце собаки на донорское, что доказывало возможность проведения подобной операции на людях. В 1954 году американский хирург Джозеф Мюррей трансплантировал человеку почку. А в 1967 году хирург из Кейптауна Кристиан Барнард, прошедший стажировку у Демихова, смог пересадить человеку сердце.
Наши дни
Какие органы трансплантируют сегодня, а какие пересадить нельзя? Современные технологии позволяют успешно пересаживать сердце, лёгкие, почки, печень, поджелудочную железу, кости, суставы, вены, роговицу и некоторые другие органы. Невозможна в настоящее время трансплантация головы и сетчатки глаза.
В последние годы нередко затрагиваются вопросы дефицита доноров для пересадки органов и связанные с трансплантацией вопросы биоэтики, что подталкивает учёных к поиску решений данных проблем.
Травмированные кости, например, можно заменить протезами из керамики, металлов или полимеров. Но у этих материалов есть как плюсы, так и минусы. У керамики хорошая биосовместимость с человеческим организмом, так как у неё и костной ткани похожий состав. Но керамика - довольно хрупкий материал. Металл более твёрдый и лучше поддаётся обработке, однако его биосовместимость намного хуже. К тому же он не такой эластичный, как кость человека, и может спровоцировать получение новых травм. Протезы из полимерных материалов способны воссоздать структуру костной ткани, но они непрочные и плохо поддаются стерилизации.
Сейчас динамично развивается технология 3D–биопринтинга (трёхмерной печати органов). Вначале создаётся цифровой образец, который печатают на биопринтере. В качестве материала используются клетки и биочернила. Подготовленную ткань размещают в специальных ящиках с питательной средой, где она созревает. Для объёмной печати применяются биочернила из гидрогеля и индуцированных плюрипотентных стволовых клеток. Они могут преобразовываться в какой угодно элемент, к примеру, в клетку печени или волос. С помощью биочернил можно распечатать любой объект тела человека.
Новые технологии дают возможность печатать искусственную кожу прямо на пациенте. Прежде всего сканируется повреждённый участок, устанавливается его толщина и контуры. Далее послойно печатается дерма (плотная соединительная ткань), потом эпидермис (поверхностный слой кожи).
Посредством 3D–биопечати сгенерированы эпителий роговицы, хрящевая ткань и кожа. Напечатать работоспособный орган, например, сердце, печень или мозг, учёные пока не могут.
Но научные исследования продолжаются. И вполне возможно, что уже в ближайшем будущем данная методика позволит отказаться от использования донорских органов. Это решило бы этический вопрос трансплантации органа, полученного от живого донора или из мёртвого тела, а также проблему иммунологической совместимости, потому как биопечать подразумевает использование стволовых клеток самого пациента, который будет и донором, и реципиентом.
Учёные прогнозируют создание первого живого работоспособного органа к 2030 году.
Источник
ПЕРЕСАДКА СЕРДЦА — ПЕРЕСАДКА ЛИЧНОСТИ?
В материалах рубрики использованы материалы следующих изданий: «New Scientist» (Англия), «Bild der Wissenschaft», «PM Magazin» (Германия), «Зa m’interesse» и «Sciences et Avenir» (Франция), а также сообщения агентств печати и информация из Интернета.
Первую пересадку сердца человеку осуществил южноафриканский хирург Кристиан Барнард в 1967 году. С тех пор в мире выполнено около 54 тысяч таких пересадок, операция стала почти рутинной. Но только сейчас медики обратили внимание на странные последствия, иногда сопровождающие пересадку сердца.
Американка Дебби В., проснувшись после операции в палате интенсивной терапии и открыв глаза, увидела над собой лицо медсестры. «Может быть, вам чего-то хочется? Что вам принести?» — спросила сестра. Дебби улыбнулась: «Ужасно хочется баночку пива».
Что здесь необычного? А необычно то, что Дебби до операции была убежденной трезвенницей и не употребляла никаких алкогольных напитков.
Через пять месяцев ей снова разрешили водить автомашину. Первым делом она направилась в «Макдоналдс», хотя до того не переносила рестораны быстрого питания. На этот раз ей страшно захотелось кусочков курятины, жаренных в кляре. И радикально изменились ее музыкальные вкусы: раньше она слушала только классику, теперь полюбила рэп. Дебби задумалась: может быть, такие резкие изменения личности связаны с пересадкой сердца?
В США врачи не скрывают, от кого был взят орган для пересадки. Так Дебби познакомилась с семьей погибшего донора — восемнадцатилетнего негритянского паренька Хови, разбившегося на мотоцикле. В кармане кожаной куртки Хови был найден пакетик с его любимой пищей — жаренной в кляре курятиной. Он любил пиво и рэп. Неужели с пересаженным органом пациент получает часть личности донора?
Во всяком случае, такое ощущение присутствует у многих. Согласно опросу, проведенному в Ганновере (Германия), каждый третий пациент, нуждающийся в трансплантации, не хотел бы получить орган от преступника или самоубийцы. И половина из них отклонила бы орган, взятый у животного (например, пересаживают клапаны сердца свиньи). Суеверие? Подсознательный страх потерять самого себя? Возможно.
Биолого-технологические проблемы трансплантации органов практически решены. И около пяти лет назад ученые заинтересовались психологическими проблемами, возникающими у таких пациентов. Выяснилось, что многие из них испытывают странное ощущение, словно их личность изменилась. Так, профессор психологии Бригитта Бунцель из Австрии сообщила о женщине, которая после пересадки сердца чувствовала, что в ее теле есть кто-то другой, что она уже не «я», а «мы», словно она делит свое тело с другим человеком. Через несколько месяцев странное ощущение прошло.
Из опрошенных Бунцель пациентов примерно 6% говорят об изменениях личности, связанных, по их мнению, с пересадкой сердца. В других исследованиях эта доля доходит до 21 и даже 31%, но считается, что на деле она еще выше: многие стесняются говорить о странных переживаниях, опасаясь, что их примут за сумасшедших.
Американский кардиолог Пол Пирсолл опросил более сотни реципиентов сердца, полагающих, что чувствуют свою связь с погибшим донором. Пирсолл проверил их рассказы, поговорив с родственника ми и друзьями доноров. Он расспрашивал о привычках, вкусах, профессии и других особенностях того, чей орган пересажен другому человеку. Оказалось, что более чем у 10% оперированных встречаются по меньшей мере две необычные для них, но присущие донору особенности, появившиеся после операции. Так, 47-летний рабочий, не интересовавшийся искусством, после того как ему пересадили печень молодого скрипача, поразил окружающих внезапно вспыхнувшей любовью к классической музыке. Молодой человек, которому пересадили сердце утопленника, вдруг начал испытывать иррациональный страх перед водоемами.
Тридцатисемилетняя американка Кэтрин Бекман получила сердце от юноши, погибшего в дорожной катастрофе. Вскоре у нее начала болеть спина, и никакие средства не помогали. Народный целитель, к которому она обратилась, осторожно высказал предположение: может быть, спина сильно пострадала у донора пересаженного органа? Предположение подтвердилось: в автокатастрофе у несчастного была размозжена вся спина.
Как все это понимать? «Ключ к разгадке — сердце», — говорит американский профессор Гэри Шворц. По словам Шворца, сердце — мощный генератор электромагнитной энергии. Магнитное поле сердца в 5000 раз сильнее магнитного поля мозга, современными датчиками оно регистрируется с расстояния до 30-40 метров. Профессор предполагает, что эти мощные поля могут служить для передачи информации в любой уголок организма. Кроме того, сердце производит гормоны и так называемые нейротрансмиттеры — вещества, вызывающие возбуждение или торможение нервных клеток. «Между сердцем и мозгом имеются кроме известных чисто нервных связей прямые нейрохимические и электрохимические коммуникации» — считает Гэри Шворц. Мысли, чувства, страхи и мечты, по его гипотезе, могут из мозга транслироваться в клетки сердца и там отлагаться в клеточной памяти, а затем переходить в мозг того человека, которому сердце пересадили. Существование клеточной памяти, правда, тоже еще нуждается в доказательствах.
Немецкий невролог Фридрих Штриан считает таким доказательством явление фантомных болей. Нога или рука ампутирована, но продолжает болеть. Это нервные клетки, к которым шли болевые сигналы от отсутствующей уже конечности, продолжают помнить о боли.
Но существуют и другие, менее экзотические теории. Серьезная операция сопровождается наркозом, в дальнейшем пациент должен всю жизнь принимать лекарства, подавляющие отторжение, и другие средства. Все эти медикаменты могут иметь еще слабо изученные побочные действия, например изменение вкусов и привычек в питании.
Жизнь в ожидании смерти подходящего донора (например, в Германии пересадки органа ждут сейчас примерно 12 000 человек, а ежедневно осуществляется в среднем одиннадцать таких операций), тягостные переживания в этот период не могут не оказать влияние на психику пациента. Сама операция тоже нелегкое переживание. И после успешной пересадки многие задумываются: «Я жив благодаря человеку, который погиб. Как я должен жить, чтобы оправдать эту его невольную жертву? Что он любил при жизни, что он одобрил бы в моем поведении?» Если нет возможности узнать об этом у родных и друзей донора, многие просто выдумывают себе такой персонаж.
Само возвращение к жизни после месяцев и лет все ухудшающегося состояния здоровья — тоже мощная психологическая встряска, вероятные последствия которой еще плохо известны.
Источник
От всего сердца
Ольга Сартакова об истории развития трансплантации сердца
В Российской Федерации 7 % взрослых людей страдают хронической сердечной недостаточностью (ХСН). Ежегодно, даже в условиях лечения в специализированном стационаре, умирает до 12 % больных с клинически выраженной ХСН. Единственное, что может помочь пациенту в терминальной стадии этого заболевания, — трансплантация сердца.
Не все нуждающиеся в операции доживают до ее проведения, но с тех пор как 46 лет назад бригада доктора Кристиана Барнарда провела первую в мире пересадку сердца от человека к человеку, у них по крайней мере появилась надежда на выздоровление.
История вопроса
Успехи трансплантологии связаны с развитием двух независимых сфер медицины: совершенствованием хирургической техники и методов анестезии с одной стороны, и достижениями иммунологии и фармакологии — с другой. Первое обеспечило удачное проведение операций, а второе — благополучное протекание послеоперационного периода.
Первые шаги
Еще в XVI веке итальянский хирург Гаспаро Тальякоцци после ряда неудачных экспериментов с пересадкой кожи от человека к человеку представил публике успешный результат аутотрансплантации (пересадки собственного органа реципиента, в данном случае — кожи). В 1596 году он описал свои наблюдения «силы и мощи индивидуальности» в труде «De Curtorum Chirurgia per Insitionem» (Замещающая хирургия с использованием пересадки).
Однако широкий интерес идея трансплантации органов вызвала лишь спустя 300 лет, когда хирурги массово приступили к практическим опытам. Вновь столкнувшись с проблемой отторжения, они обогатили медицину тремя важными выводами: межвидовые пересадки органов (ксенотрансплантации) всегда неуспешны; пересадки между представителями одного вида (аллогенетические трансплантации) в большинстве случаев тоже, причем повторные пересадки органов между одними и теми же донорами и реципиентами ускоряли отторжение; если между донором и реципиентом было кровное родство, вероятность благоприятного исхода операции значительно увеличивалась, причем пересадка собственных органов (аутотрансплантация) почти всегда были удачна.
Первая описанная в литературе успешная трансплантация датируется II веком нашей эры: индийский хирург Шушрата произвел пересадку кожи в ходе ринопластики.
А в III веке, если верить хроникам римской католической церкви, святые Дамиан и Косма пересадили потерявшему ногу от гангрены римскому дьякону Юстиниану конечность недавно умершего эфиопа.
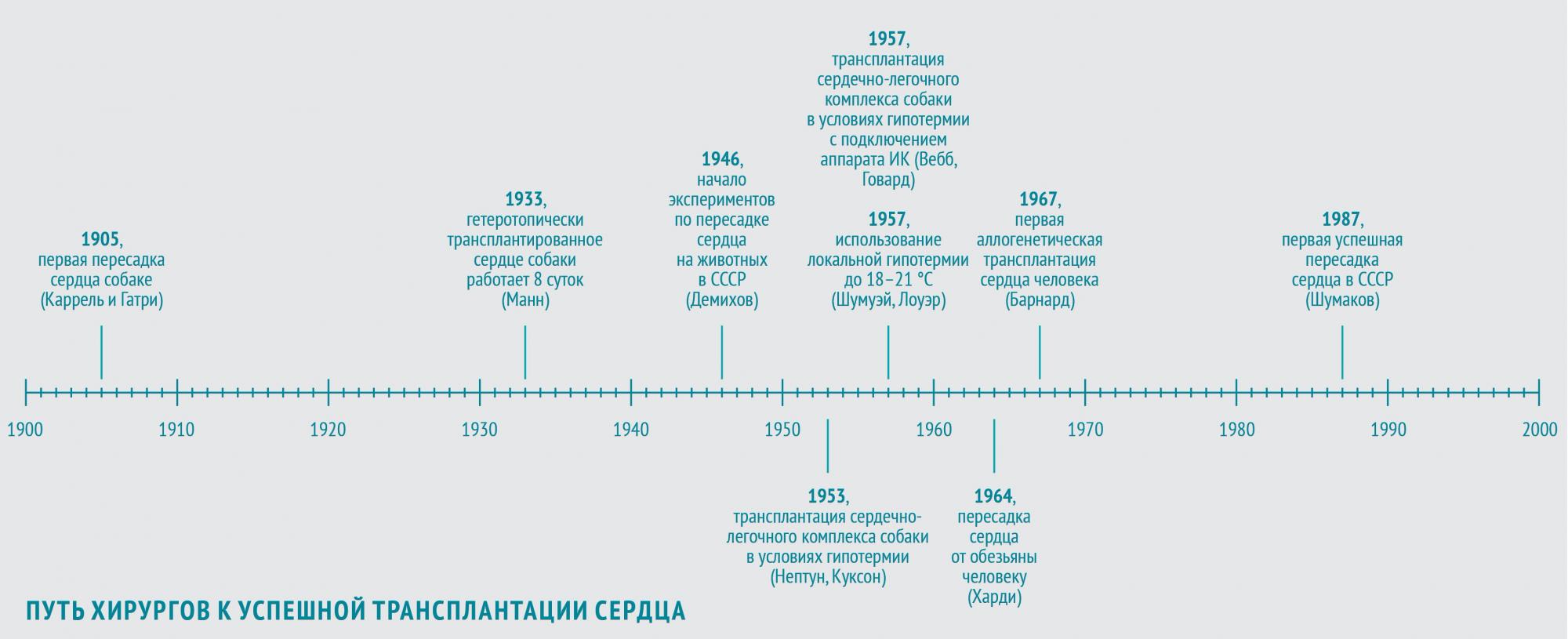
Собачье сердце
В 1905 году в череде опытов по пересадке органов очередь дошла и до сердца. Первую трансплантацию сердца собаки-донора на сосуды шеи собаки-реципиента осуществили хирург, биолог и патофизиолог Алексис Каррель и физиолог Шарль Гатри, американцы французского происхождения. Донорское сердце проработало 2 часа.
В 1933 году американский физиолог Фрэнк Манн с коллегами повторил опыт Карреля и показал возможность функционирования гетеротопически (то есть размещенного в нетипичном месте) трансплантированного сердца собаки вплоть до 8 суток (собственное сердце собаки оставалось на месте и продолжало работать).
В ногу со временем шли и советские хирурги. Наиболее весомый вклад в экспериментальные основы трансплантации сердца в СССР внес Владимир Петрович Демихов. С 1946 по 1955 год он в нескольких сотнях экспериментов разработал 24 (!) варианта хирургической техники гетеротопической трансплантации сердца в грудную клетку. В некоторых опытах донорское сердце эффективно обеспечивало кровообращение собаки-реципиента в течение более чем 15 часов.
Борьба с ишемией
Самой явной проблемой, вставшей на пути хирургов, стала ишемия: в условиях недостаточного кровотока повреждались и ткани реципиента, и донорские сердца. Трансплантацию невозможно провести в сжатые сроки, поэтому хирурги и анестезиологи стали искать способы, позволяющие продлить время операции. Так были разработаны методы управляемой гипотермии и спроектированы аппараты искусственного кровообращения (ИК).
Управляемая гипотермия позволяет снизить кровопотерю, а также продлить время операции без повышения риска ишемизации тканей.
В 1953 году американские хирурги Уилфорд Нептун и Брайан Куксон с коллегами выполнили первую трансплантацию сердечно-легочного комплекса собаки в условиях глубокой гипотермии (во время операции в комнате поддерживалась температура порядка минус 4 °С).
В 1957 году американцы Уильям Вебб и Хизер Говард повторили этот эксперимент, подключив собаку-реципиента к аппарату ИК. Позднее они сообщили о пересадке в тех же условиях изолированного сердца. Они накладывали девять анастомозов между аортой, легочной артерией, легочной и полой венами. Правда, этот трансплантат профункционировал всего 7 часов.
К середине 60-х Норман Шумуэй и Ричард Лоуэр с коллегами из клиники при Стэнфордском университете разработали методику трансплантации сердца, которая используется по сей день: с использованием «локальной гипотермии» — местного охлаждения до 18–21 °С. С этого момента для успешного проведения операции осталось только одно препятствие — иммунологическое отторжение.
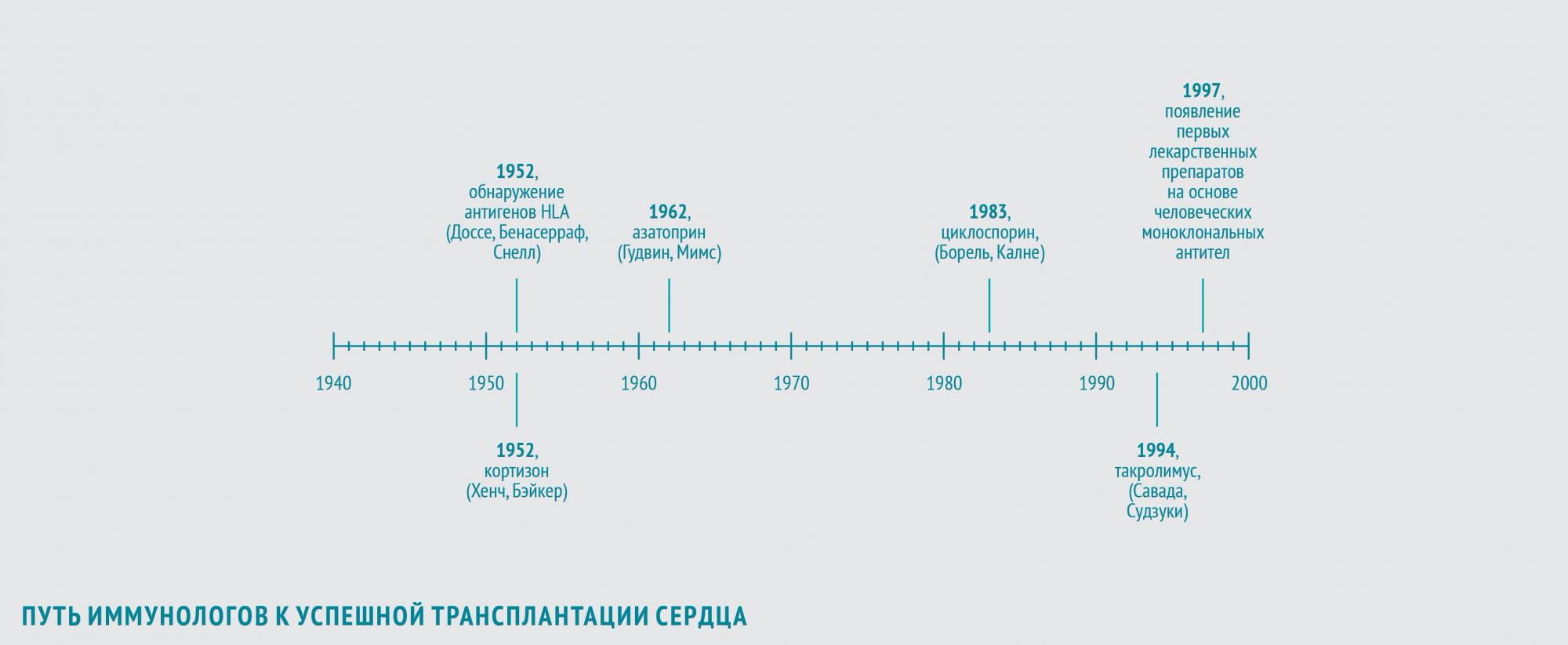
Причины отторжения
В 1952 году иммунологи Жан Доссе (Франция) и Барух Бенасерраф (США) вместе с генетиком Джорджем Снеллом (США) обнаружили, что важнейшие антигены, участвующие в отторжении трансплантата, – антигены главного комплекса гистосовместимости (HLA). За это открытие в 1980 году они были удостоены Нобелевской премии.
Существует порядка 150 вариантов антигенов HLA, и у каждого человека на мембранах клеток присутствует по шесть вариантов таких антигенов. Следовательно, возможно более триллиона их комбинаций – вероятность существования двух людей с одинаковыми комплексами HLA-антигенов близка к нулю, конечно, если они не однояйцевые близнецы. Идеально, если у донора и реципиента наблюдается несовпадение лишь одного антигена из шести. Операции проводят и в том случае, если не совпадают два, однако при этом увеличивается риск развития иммунологического отторжения.
На практике определение совместимости тканей — гистотипирование — осуществляется по лимфоцитам крови.
Со стороны «хозяина» основные эффекторы трансплантационного отторжения – это цитотоксические CD8 T-клетки и CD4 Т-клетки. Последние привлекают в зону отторжения трансплантата клетки воспаления (в том числе макрофаги). Распознание трансплантационных антигенов происходит либо непосредственно на клетках трансплантата, либо в ближайшей лимфоидной ткани.
Немалую роль в отторжении трансплантата могут сыграть и антитела в организме реципиента (например, появившиеся из-за предшествующего переливания цельной крови). Взаимодействуя с антигенами эндотелия сосудов, пронизывающих трансплантат, они инициируют систему комплемента и каскад реакций, приводящий к закупорке сосудов.
Иммуносупрессия
Первыми веществами, которые начали использовать для подавления иммунного ответа, стали кортикостероиды.
В 1948 году американский врач Филип Хенч, применив кортизон в лечении ревматоидного артрита, показал, что препарат обладает выраженным противовоспалительным действием. В 1952 году американский хирург Роджер Бэйкер с коллегами продемонстрировал, что кортизон может использоваться и для иммуносупрессии после трансплантации.
В 1962 году американцы Уиллард Гудвин и Мэтт Мимс впервые использовали азатиоприн — иммуносупрессивный препарат, обладающий наибольшей активностью в отношении Т-лимфоцитов, для предотвращения острого отторжения трансплантированной почки. Пациентам с пересаженным сердцем также планировалось назначать азатиоприн в сочетании с кортикостероидами.
Очередь человека
Человеку сердце было впервые пересажено в 1964 году. Джеймс Харди с коллегами трансплантировали сердце крупного шимпанзе, весившего более 43 кг, больному 68 лет с тяжелой формой ИБС в терминальной стадии прогрессирующей сердечной недостаточности. Вначале трансплантат работал удовлетворительно, однако через час после отключения аппарата ИК развилась острая сердечная недостаточность, обусловленная объемной перегрузкой трансплантата, и больной погиб.
Первая аллогенетическая трансплантация сердца человеку была проведена три года спустя в Кейптауне южноафриканским хирургом Кристианом Барнардом, прошедшим стажировку под руководством Нормана Шумуэя. Бригада доктора Барнарда пересадила сердце 25-летней девушки, погибшей в автомобильной аварии, 55-летнему диабетику, перенесшему три инфаркта и страдавшему от застойной сердечной недостаточности. Трансплантация прошла удачно, но на 18-е сутки после операции пациент умер от двусторонней пневмонии. Через месяц в этой же клинике была выполнена вторая трансплантация донорского сердца, после которой реципиент прожил полтора года, умерев от хронического отторжения.
В СССР первая успешная трансплантация сердца была осуществлена в 1987 году знаменитым врачом-трансплантологом академиком АМН СССР Валерием Ивановичем Шумаковым (1931–2008).
Успех первого клинического опыта увлек медицинское сообщество, и к решению задачи трансплантации сердца обратились хирурги всего мира. Однако большинство пациентов умирало вскоре после проведения операции, и интерес исследователей начал угасать: если в 1968 году было проведено 100 трансплантаций сердца, то в 1970 — всего 18. Главной причиной смерти оставалось отторжение пересаженных органов.
Лишь четверо из прооперированных в период с 1967 по 1973 год прожили с новым сердцем дольше года; с 1974 по 1983 год годичная выживаемость увеличилась до 60 %, а вот пятилетняя составила лишь 21 %.
Иммунологи и фармакологи берутся за дело
В 1983 году увенчались успехом клинические исследования нового иммуносупрессора — циклоспорина, нерибосомного полипептида, получаемого из почвенных грибов вида Beauveria nivea. Его выделили в 1970 году в рамках программы по скринингу новых антибиотиков. В 1972 году бельгийский иммунолог Жан-Франсуа Борель открыл способность циклоспорина ингибировать культуру лимфоцитов при отсутствии общего цитостатического эффекта. В конце 70-х британский хирург Рой Калне провел первые испытания эффективности циклоспорина после трансплантации сердца и почек на экспериментальных животных. Его внедрение в широкую практику открыло новую эру в трансплантации сердца, поскольку позволило значительно продлить жизнь пациентов после трансплантации. В 1994 году было одобрено использование для послеоперационной терапии еще одного нового иммуносупрессора — такролимуса (FK-506) из группы макролидов, продуцируемого актиномицетом Streptomyces tsukubaensis. В 1987 году японские иммунологи Шиничи Савада и Джен Судзуки в экспериментах in vitro обнаружили, что такролимус в 100 раз активнее циклоспорина подавляет пролиферацию Т-лимфоцитов. В исследованиях на крысах, собаках и приматах, проводившихся с 1988 по 1993 год, такролимус обеспечивал профилактику отторжения трансплантата в дозах в 10–100 раз более низких, чем циклоспорин, и с меньшим количеством побочных эффектов. Впрочем, модификации циклоспорина, разработанные в то же время, обладали аналогичными преимуществами.
Последние успехи иммуносупрессии связаны с поли- и моноклональными антителами (подробно об этом мы рассказывали в КС № 5 (118) 2013, статья «Достижения фармацевтики: моноклональные антитела»), позволяющими предотвратить стероид-резистентное — не купируемое даже пульс-терапией метилпреднизолоном — отторжение тканей, которое встречается с частотой 10–18 %.
В настоящее время используется трехкомпонентная схема иммуносупрессивной терапии: циклоспорин А или такролимус в сочетании с метилпреднизолоном и микофенолата мофетилом (цитостатиком, который наиболее эффективен в отношении лимфоцитов). Препараты антилимфоцитарных антител (ALG, ATG, ОКТ-3) применяются в качестве вводной терапии, а также при выраженных признаках отторжения или стероид-резистентном отторжении.
Современная статистика
На сегодняшний день в мире проведено уже более 15000 трансплантаций сердца. 10-летняя выживаемость пациентов составляет около 50 %. Самая большая летальность — в первый год после операции (в разных клиниках – от 15 до 25 %). Основные причины смерти — инфекционные заболевания и саркома Капоши, развивающиеся на фоне иммуносупрессивной терапии.
Описаны и счастливые случаи, когда пациенты с трансплантированным сердцем прожили более 25 лет. Мировым рекордсменом стал Тони Хьюзман — пациент клиники при Стэнфордском университете. Его прооперировали в 1978 году, показанием послужила дилатационная кардиомиопатия. После трансплантации он прожил 30 лет и умер в 51 год от рака кожи.
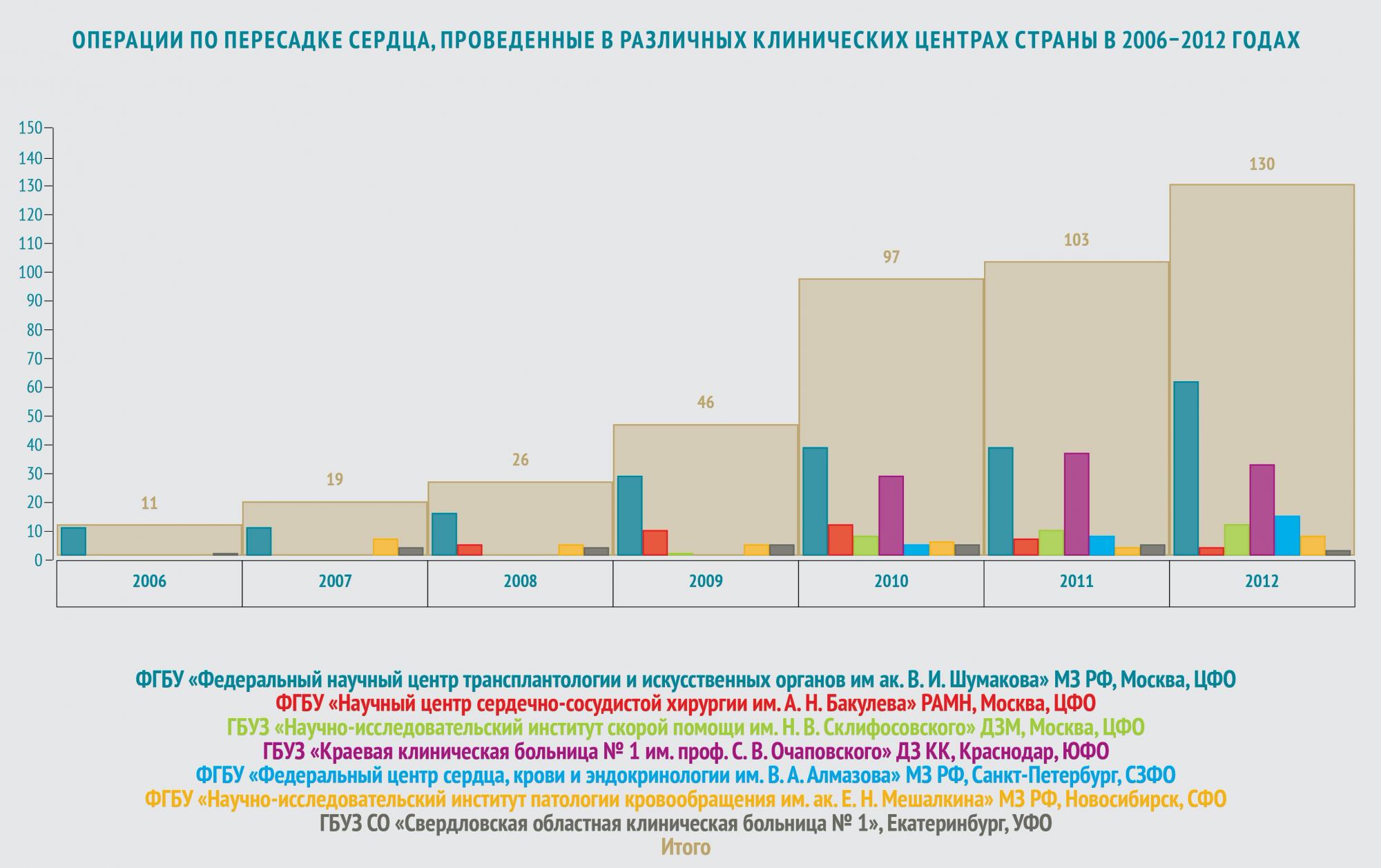
В мире ежегодно выполняется от 2,7 до 4,5 тысяч трансплантаций сердца. Из них в России — всего около 100 операций. Лидер по количеству трансплантаций — США: там проводится до двух тысяч пересадок сердца ежегодно.
На сегодняшний день в России существует 10 центров, осуществляющих трансплантацию сердца (все данные приведены в соответствии с информацией, опубликованной в журнале «Вестник трансплантологии» за 2009–2013 год).
Показания для проведения операции по пересадке сердца
Диагноз:
— кардиомиопатии различного генеза;
— доброкачественные опухоли сердца;
— неоперабельные врожденные пороки сердца (например, гипоплазия левого желудочка).
Клинико-функциональная характеристика пациентов:
— хроническая сердечная недостаточность III-IV ФК по NYHA, резистентная к медикаментозной терапии;
— фракция выброса ЛЖС 7 см;
— конечно-диастолическое давление ЛЖС > 20 мм рт. ст.
— сердечный индекс (CI) 2 );
— рефрактерность желудочковых тахиаритмий;
— ожидаемая выживаемость потенциального реципиента без трансплантации сердца 15 мм рт. ст., общее легочное сопротивление (ОЛС) > 5 ед. Вуда, систолическое давление в легочной артерии более 60 мм рт. ст.);
— острые инфекционные заболевания и/или обострение хронических;
— необратимая полиорганная недостаточность;
— злокачественные новообразования в анамнезе;
— ожирение (> 30 % должной массы тела);
— психические заболевания, алкоголизм, наркомания;
— недисциплинированность в приеме медикаментов, несоблюдение больничного режима.
Относительные противопоказания
— активный диффузный миокардит;
— инсулинозависимый сахарный диабет;
— язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения;
— нарушение мозгового кровообращения в анамнезе;
— инфицирование вирусами гепатита С и гепатита В;
— атеросклероз сосудов нижних конечностей;
— ограниченная поддержка семьи.
Задачи на будущее
Только порядка 10–15 % больных, ожидающих трансплантацию сердца, доживают до ее проведения. Один из вариантов продления жизни до момента операции — установка искусственного сердца. Средняя выживаемость пациентов с таким протезом — около года. Если за это время подходящего донора не нашлось, больной может погибнуть, как правило, из-за тромботических осложнений. К сожалению, гемодинамические характеристики искусственных сердец пока далеки от совершенства. Новейшее достижение в этой области принадлежит немецкой компании «Berlin Heart»: разработчики заменили механические подшипники прибора миниатюрной турбинкой, подвешенной в управляемом магнитном поле. Это позволило значительно снизить тромбообразование в протезированном сердце.
Член Совета Европейского общества трансплантологов, директор НИИ трансплантологии и искусственных органов академик РАМН Сергей Готье в «Вестнике трансплантологии и искусственных органов» (№ 3, 2012 год) отмечает, что главная причина, по которой в нашей стране не выполняется необходимое количество трансплантаций, — отрицательное отношение населения к посмертному донорству органов. Нужно отметить, что в России, в отличие от США и стран Западной Европы, действует презумпция согласия: закон допускает изъятие тканей и органов у трупа, если умерший или его родственники не выразили своего несогласия.
Интересная методика, позволяющая продлить жизнь ожидающим пересадку сердца пациентам с дилатационной кардиомиопатией, разработана в 2002 году специалистами Научного центра хирургии РАМН во главе с доктором медицинских наук Алексеем Коротеевым. Его команда успешно опробовала на практике следующую методику: после курса интенсивной кардиотерапии больному делают спиральную томографию, чтобы создать точную трехмерную компьютерную модель сердца. Затем по индивидуальному муляжу шьется сетка из специального полиэфирного материала – дакрона. В ходе последующей операции сетку надевают на живое сердце, что препятствует дальнейшей дилатации.
До сих пор актуален поиск эффективной терапии послеоперационных осложнений. Большинство из них (инфекции, саркома Капоши, поражение почек и печени, а также быстрое развитие атеросклероза коронарных сосудов трансплантата) развиваются из-за постоянного использования иммуносупрессоров.
Возможно, когда-нибудь этих проблем удастся избежать, например, «вырастив» для пациента его собственное сердце in vitro из стволовых клеток. В апреле 2006 года ученые калифорнийского Института регенеративной медицины под руководством доктора Энтони Аталы сообщили об успешном выращивании и пересадке пациентам купола мочевого пузыря. Но структурированную ткань сердечной мышцы ни одному коллективу исследователей вырастить не удалось, по крайней мере, пока.
Источник