Первый приступ эпилепсии
Первый приступ эпилепсии не всегда может рассматриваться эпилептологами как дебют эпилепсии. Много различных заболеваний приводят к развитию состояния, похожего на первый приступ эпилепсии.
Разберем самые частые варианты, которые встречаются на приёме у невролога, когда пациенты обращаются с эпизодом, похожим на эпилепсию.
По статистике единичный эпилептический приступ может перенести каждый двадцатый человек. 5% людей всей популяции перенесли один типичный приступ, как при эпилепсии. Но затем второго приступа может никогда и не случиться.
Приступ может быть спровоцирован разными факторами: высокой температурой, интоксикацией, алкоголем, электротоком, лишением сна, стрессом, обменными нарушениями, переутомлением, длительным просмотром телевизора или занятиями за компьютером. Такой единичный пароксизм, мы называем «ситуационно обусловленный». Подобные приступы могут далее повторяться, но они неэпилептического генеза. Их бывает непросто отличить от эпилепсии. Ведь приступы при эпилепсии тоже могут быть спровоцированы этими же факторами.
После первого эпиприступа требуется обратиться к эпилептологу и провести обследование для выявления его причины.
Возможный круг заболеваний, при которых могут быть один и более приступы, широкий. К таким состояниям относится токсическое, метаболическое, посттравматическое, инфекционное или органическое поражение головного мозга.
И, безусловно, на первом месте этот единичный приступ рассматривается неврологами как начало эпилепсии.
Требуется точно и подробно описать первый приступ эпилепсии:
- дату, время;
- что перед этим делал пациент;
- последовательность события;
- как выглядело со стороны;
- что ощущал сам человек;
- что произошло сразу после приступа;
- вызывали ли Скорую помощь;
- купировался ли приступ самостоятельно или после введения лекарственных средств;
- был ли госпитализирован;
- результаты обследования;
- изучение предоставленных медицинских документов;
- как чувствовал себя в течение последующих часов и дней;
- не заболел ли (например, ОРВИ).
Причиной первого неэпилептического приступа, похожего на эпилепсию, может быть патология:
- судорожный синдром при различных заболеваниях (например, травмах, кровоизлияниях в мозг, инфекциях),
- обморок при ВСД,
- нарушения сердечного ритма (пароксизмальная тахикардия, экстрасистолия),
- преходящие нарушения мозгового кровообращения,
- апноэ у детей (например, при аспирации слюны),
- миоклонус неэпилептического генеза (например, в виде сокращения мышц лица, заведение глазных яблок),
- парасомнии (нарушения сна неэпилептического генеза, снохождение, сноговорение),
- доброкачественное головокружение,
- эссенциальный тремор,
- головные боли различного происхождения,
- мигрень,
- аффективно-респираторный синдром,
- боли в животе различного генеза,
- невротические реакции,
- психические заболевания,
- и многие другие состояния.
На приеме после подробного расспроса пациента и свидетелей приступа, для уточнения происхождения единичного приступа, похожего на эпилептический, врач определит необходимость проведения дополнительных методов обследования:
- электроэнцефалографии (фоновой или по показаниям ЭЭГ сна, ЭЭГ видео мониторинга),
- визуализация с помощью магнитно-резонансной томографии (МРТ) или компьютерной (КТ) головного мозга.
Для диагностики после первого приступа эпилепсии, возможно, потребуется проведение таких дополнительных методов исследования, как:
- общий анализ крови,
- общий анализ мочи,
- биохимический анализ крови,
- в том числе анализ на содержание сахара в крови,
- электрокардиография (ЭКГ),
- кардиоинтервалография (КИГ),
- ультразвуковое исследование (УЗИ) сердца,
- УЗИ внутренних органов.
Также, при первом приступе эпилепсии для исключения или подтверждения диагноза может потребоваться консультация специалистов:
- психиатра,
- психолога,
- эндокринолога,
- нейрохирурга,
- гастроэнтеролога,
- генетика,
- уролога,
- пульмонолога,
- кардиолога,
- отоларинголога,
- окулиста,
- инфекциониста
- и других.
Не все эти методы исследования и консультации всех этих врачей требуется у каждого человека, перенесшего первый приступ эпилепсии. Круг обследования определяет эпилептолог, даёт направления и ориентирует, где и каким образом можно дообследоваться пациенту.
В том случае, если по клиническим проявлениям первый приступ был типичным для определенной формы эпилепсии, а также есть явная эпилептиформная активность на ЭЭГ, данные МРТ не противоречат этой форме эпилепсии, есть наследственная отягощенность, есть очаговые неврологические симптомы (например, парезы), есть интеллектуальные и поведенческие нарушения, то можно думать о дебюте эпилепсии. Все эти проявления могут быть в разной степени выраженности и в разных сочетаниях. Только если у врача имеется точная уверенность на основании этих факторов, тогда уже после первого приступа можно поставить диагноз эпилепсия с учетом её формы по международной классификации.
А дальше встанет вопрос: «Лечить ли эпилепсию после первого приступа?»
После проведения необходимых методов исследования после первого приступа, как при эпилепсии, возможными вариантами могут быть Диагнозы:
- Единичный эпилептический приступ.
- Единичный эпилептический приступ, дебют эпилепсии (с указанием формы по классификации).
- Эпилептическая энцефалопатия, с когнитивными и поведенческими нарушениями, единичный приступ.
- Судорожный синдром при других заболеваниях.
- Пароксизм неэпилептического генеза (с уточнением заболевания).
- Конверсионное расстройство.
- Парасомнии.
- Множество других вариантов.
И тактика лечения этих заболеваний разная, часто совершенно противоположная. И чем раньше поставлен диагноз эпилепсия, чем раньше назначено рациональное лечение, тем лучше прогноз на выздоровление. Вот почему так важно поставить правильный диагноз сразу после первого приступа эпилепсии.
Итак, из статьи мы узнали, что первый приступ эпилепсии требует обязательного обращения к неврологу, который после внимательного изучения характера пароксизма может определить перечень обследования, выявить причину, поставить правильный диагноз. Причиной первого приступа, похожего на эпилепсию, могут очень многие заболевания, лечить которые нужно другими методами.
Источник
Памятка пациенту, страдающему эпилепсией
Первая помощь при приступе эпилепсии
Больной эпилепсией. Советы для больных и их родственников.
Введение
Первые упоминания о эпилепсии в трудах Гиппократа более 2000 лет тому назад. Название эпилепсия происходит от греческого слова, обозначающего дословно «обладать», «захватывать».
Эпилепсия- хроническое заболевание головного мозга, характеризующееся повторными, спонтанными (непровоцируемыми) приступами в виде нарушения двигательных, чувствительных, вегетативных, мыслительных или психических функции, возникающими вследствие чрезмерных разрядов нервных клеток в коре большого мозга. Эпилепсия может возникать в любом возрасте, однако чаще начинается в детстве и у пожилых. Это одно из наиболее частых заболеваний нервной системы, встречающееся у 0,5-1% населения развитых стран. Это означает, что около 50 миллионов людей во всём мире больны эпилепсией.
Эпилепсия- заболевание головного мозга, поддающееся лечению, до сих пор в обществе распространён ряд ошибок и предупреждений, связанный с диагнозом «эпилепсия». Больные до сих пор испытывают на себе бремя социальной стигматизации, что особенно характерно в тех странах, где в обществе и в медицинской среде не распространены современные знания об эпилепсии. Больные встречаются с ограничениями в различных сферах жизни, в том числе, при поиске работы, в процессе обучения. Нередко, чтобы избежать социальной стигматизации, больные скрывают диагноз, что может привести к непоправимым последствиям, представляющим угрозу для здоровья и жизни больного.
В настоящее время в среднем у 65-70% больных возможно полное прекращение приступов. При этом не всегда требуется пожизненная терапия, и во многих случаях в дальнейшем возможна постепенная отмена препарата. Также значительно улучшилось качество жизни больных эпилепсией.
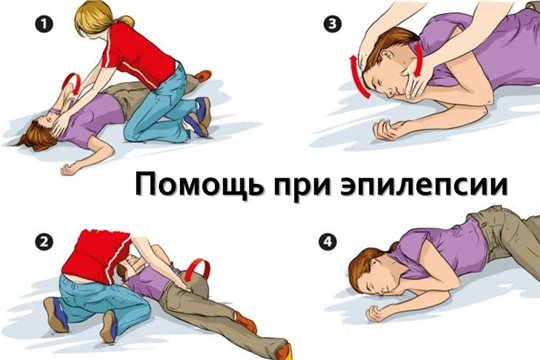
Помощь больному во время приступа.
1.Если больной предчувствует приступ, он должен принять необходимые меры безопасности? Лечь на кровать или на землю, подальше от травмирующих предметов, ослабить галстук (у мужчин). Ребёнка нужно положить на плоскую кровать или пол, расстегнуть или ослабить тесную одежду, особенно у горла, чтобы освободить дыхательные пути. Вне дома ребёнка необходимо перенести в безопасное место (дальше от воды, уличного движения, острых предметов и углов), положить под голову что-нибудь мягкое (например, свёрнутую куртку, кофту). Необходимо защитить больного от травм, особенно, травмы головы.
2.Если судорожный приступ возникает внезапно и больной не предчувствует его, он сам не может защитить себя от травмы, и меры предосторожности должны быть приняты уже после начала приступа. Во время приступа больного нельзя переносить, кроме тех случаев, когда ему может угрожать опасность, например, на проезжей части, возле огня, на лестнице или в воде.
3.При повышенном слюноотделении и рвоте больного надо положить на бок, чтобы он не захлебнулся. Делать это надо мягко, не применяя силу.
4.Не пытайтесь держать больного, ограничивая его движения. Также не нужно пытаться открыть рот больного, даже если произошло прикусывание языка: это может привести к травме зубов, слизистой рта и языка. Помните, что при положении головы на бок западение языка никогда не возникает и рекомендации по разжиманию челюстей вытаскивания и даже фиксация языка не оправданы и вредны. Такое опасное осложнение приступа, как западение языка, приводящее к асфиксии и смерти, возникает лишь в случае положения головы лицом вверх с запрокидыванием головы назад. Ни в коем случае не допускайте такого положения головы!
5.Нужно подождать, когда закончится приступ, находясь рядом с больным и внимательно наблюдая за его состоянием, чтобы правильно и полно описать проявления приступа врачу.
Очень важно заметить время, когда начался приступ, поскольку длительность приступа или серий приступов, приближающаяся к 30минутам, означает, что больной входит в угрожающее его жизни состояние- эпилептический статус- опасное состояние, требующее неотложной госпитализации и интенсивной терапии.
После приступа больной засыпает. В этом случае не надо его тревожить, чтобы дать возможность восстановиться истощённым от приступа нервным клеткам. Необходимо оставаться рядом с больным и дождаться, когда закончится постприступный период и сознание полностью восстановится.
6.Во время приступа нельзя пытаться сдерживать и ограничивать судорожные движения больного, применяя силу. Также нельзя разжимать сжатые судорогой челюсти своими руками или твёрдым предметом. Нельзя поливать больного водой, делать искусственное дыхание. Также не рекомендуется пытаться разбудить больного после приступа, встряхивая его, постукивая, давая нюхать острые запахи или применять какие- либо другие способы.
7.Большинство приступов заканчиваются самостоятельно и продолжается кратковременно (несколько секунд или минут). Судорожные приступы обычно самопроизвольно прекращаются через 1-3минуты, и поэтому обычно больной не нуждается в помощи врача. Однако если продолжительность приступа превышает 5минут, необходимо вызвать врача, требуется внутримышечное или внутривенное введение препарата, прекращающих приступ.
Правила безопасности для больных с эпилепсией.
Больные эпилепсией должны стараться вести нормальный образ жизни, избегая чрезмерных неоправданных ограничений. Однако необходимо соблюдение ряда мер безопасности, особенно при сохранении приступов с потерей сознания.
Больной не должен находиться без страховки на высоте, у края платформы железнодорожных станций, около огня и вблизи водоёмов!
Правила безопасности в быту.
1.Все источники огня должны иметь надёжные покрытия, а нагревательные приборы должны быть убраны в безопасное место.
2.Если у ребёнка иногда возникают внезапные (без ауры) судорожные приступы, можно надеть на углы мебели пластиковые закруглённые пластинки.
3.По возможности двери, особенно ванной комнаты и туалета, должны открываться наружу, чтобы упавший ребёнок не заблокировал дверь. Также нежелательны задвижки и замки изнутри.
4.Принимать ванну ребёнок должен при неглубоком уровне воды и обязательно в присутствии взрослого. Вода не должна быть очень горячей. Душ должен быть закреплён высоко и надёжно.
5.Иногда больному рекомендуется носить специальные защитные приспособления, шлемы.
Провоцирующие факторы для возникновения приступов.
Обычно приступы возникают без предшествующих факторов (спонтанно, случайно) и полностью непредсказуемы. Однако у некоторых пациентов приступы провоцируются определёнными ситуациями (например, мелькающий свет, ограничение сна, стрессовые ситуации, сильные ощущения страха или гнева, приём некоторых лекарств или алкоголя, гипервентиляции). Если выявлены факторы, провоцирующие возникновение приступов, их нужно стараться избегать, это приведёт к уменьшению частоты приступов.
Рекомендации по образу жизни для больных эпилепсией.
1.Сон. Больному с эпилепсией необходимо спать достаточное количество часов в сутки, избегать нарушений ритма сна, ранних или резких пробуждений. Необходимо выбрать режим работы, соответствующий этому требованию, так как у многих больных ограничение сна провоцирует возникновение приступов. Необходимо избегать физических и психических перегрузок, правильно чередовать работу и отдых.
2.Питание.
Должно быть полноценным и содержать достаточное количество витаминов и минералов. Разработана специальная «кетогенная диета», как метод лечения резистентных и тяжёлых форм эпилепсии, однако она применяется только по показаниям, под контролем врача в специализированных медицинских центрах.
3.Алкоголь.
Повышает частоту и усиливает тяжесть приступов, а также усиливает побочные эффекты антиэпилептических препаратов, поэтому необходим полный отказ от употребления алкоголя!
4.Спорт.
Для больных эпилепсией исключен профессиональный спорт. Однако больные эпилепсией могут и должны заниматься спортом (лечебной физкультурой), соблюдая определённые правила и ограничения (особенно, при сохранении приступов). Запрещёнными являются виды спорта, связанные с подъёмом на высоту (альпинизм), скоростные виды спорта, контактные виды единоборств (например, бокс), водные виды спорта. Езда на велосипеде, катание на роликовых коньках, секйтборде или на коньках возможна при полном контроле над приступами или при наличии ауры и только с использованием защитных приспособлений, таких как шлем и наколенники; при этом необходимо избегать оживлённых улиц и площадей, дорог с интенсивным движением. Занятия спортом, связанные с подъёмом на большую высоту и опасностью падения, а также опасными спортивными снарядами при сохранении приступов должны быть исключены. У больных с приступами, провоцируемыми гипервентиляцией, опасно занятие теми видами спорта, при которых выражена гипервентиляция (т.е глубокое и частое дыхание).
Купаться ребёнок должен только со взрослыми, которые смогут оказать немедленную помощь при начальных проявлениях приступа (потеря согласованности, целенаправленности или замедление движений). Занятия плаванием возможны только в случаях стойкого медикаментозного контроля приступов, в присутствии инструктора, который знает о болезни и способен оказать помощь.
Йога, цигун и тайцзи- восточные системы, включающие физические и и психологические упражнения, а также контроль глубины дыхания, могут быть полезны больным эпилепсией.
Правила, которые необходимо соблюдать больному эпилепсией при просмотре телепередач:
1.Ребёнок не должен смотреть телевизор более 1-1,5часа
2.Расстояние до телевизора должно быть максимальным, насколько позволяет комната (не менее 2-х метров)
3.Обязательно дополнительное освещение комнаты для уменьшения светового контраста
4.Телевизор должен быть цветным с нерезко отрегулированным контрастом и высокой частотой развертки (100гц)
5.Для управления телевизором нужно пользоваться дистанционным пультом
6.Чтобы уменьшить эффект мерцания при просмотре мелькающих картинок, вспышек нужно закрыть один глаз
7.Не следует смотреть телевизор, если больной не выспался, утомлен или чувствует себя не достаточно хорошо
Правила, которые необходимо соблюдать больному эпилепсией во время работы или игры на компьютере:
1.Продолжительность работы/игры на компьютере не должна превышать 1-1,5часа с обязательным перерывом через каждые 30минут на 10-15минут, которые необходимы для отдыха глаз
2.Расстояния от глаз до монитора должно быть не менее 35см для 14-дюймовых экранов
3.Обязательно дополнительное освещение комнаты для уменьшения светового контраста
4.На монитор не должны попадать блики от окон и других источников света
5.Монитор предпочтительно выбирать жидкокристаллический
6.Нельзя рассматривать мелкие детали изображения с близкого расстояния
7.Необходимо убрать из поля зрения другие мониторы и телевизоры
8.Не следует смотреть, работать/играть на компьютере, если больной не выспался, утомлён или плохо себя чувствует
Необходимо помнить, что источником световых мельканий могут служить не только телевизора и компьютеры, но и природные явления (яркие блики на воде, искрящийся снег в солнечный день, чередование света и тени, например, если смотреть из окна двигающегося поезда на мелькание стволов деревьев на закате)- такие явления часто встречаются в природе, они также могут провоцировать у больных с фоточувствительностью.
При интенсивной световой стимуляции рекомендуется закрыть один глаз.
В солнечные дни помогает ношение солнцезащитных очков.
Источник