- Как диагностировать у себя нарушение ритма сердца (аритмию)?
- Какие признаки аритмии
- Виды аритмии
- Симптоматика и первая помощь
- Причины, диагностика, лечение
- Аритмия — симптомы и лечение
- Определение болезни. Причины заболевания
- Факторы риска
- Симптомы аритмии
- Как определить приступ аритмии
- Потеря сознания при аритмии
- Патогенез аритмии
- Классификация и стадии развития аритмии
- Осложнения аритмии
- Диагностика аритмии
- Электрокардиография (ЭКГ)
- Суточное мониторирование ЭКГ (по Холтеру)
- Событийный мониторинг
- Эхокардиография (ЭхоКГ)
- Электрофизиологический метод исследования (ЭФИ)
- Тредмил-тест
- Тилт-тест
- Анализ крови на гормоны щитовидной железы
- Лечение аритмии
- Первая помощь при приступе аритмии
- Можно ли вылечить аритмию
- Хирургическое лечение
- Электрокардиоверсия
- Фармакотерапия
- Образ жизни
- Народные средства
- Прогноз. Профилактика
Как диагностировать у себя нарушение ритма сердца (аритмию)?
Марьина Наталья Вениаминовна
Заместитель главного врача по контролю качества медицинского документооборота-врач-кардиолог
Работа здорового сердца
Работа сердца регулируется собственной электрической системой. Она вырабатывает импульсы, по «команде» которых сердечная мышца сокращается. Ощущаемый нами двойной удар сердца есть ни что иное, как сокращение верхних и нижних камер. После каждого такого удара сердце «отдыхает» в ожидании следующего импульса.
Как правило, в покое количество сердечных сокращений составляет от 60 до 80 в минуту. Это число может варьироваться в зависимости от многих факторов: во время отдыха ритм становится реже, при физических нагрузках – учащается.
Нарушение сердечного ритма
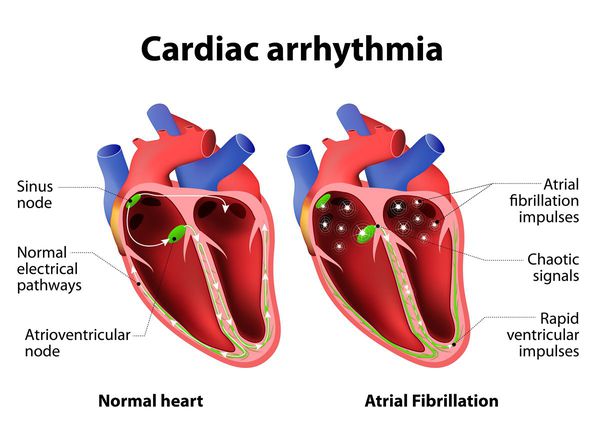
При нарушении функции электрической системы сердца возникает сбой сердечного ритма – аритмия. Причины аритмии — врожденные аномалии или структурные изменения проводящей системы сердца при различных заболеваниях, а также вегетативные, гормональные или электролитные нарушения при интоксикациях и воздействиях некоторых лекарств. В норме электрический импульс, родившись в синусовом узле, расположенном в правом предсердии, идет по мышце в предсердно-желудочковый узел, а оттуда по пучку Гиса непосредственно к желудочкам сердца, вызывая их сокращение. Изменения могут произойти на любом участке проводящей системы, что вызывает разнообразные нарушения ритма и проводимости. Они бывают при нейроциркуляторной дистонии, миокардитах, кардиомиопатиях, эндокардитах, пороках сердца, ишемической болезни сердца.
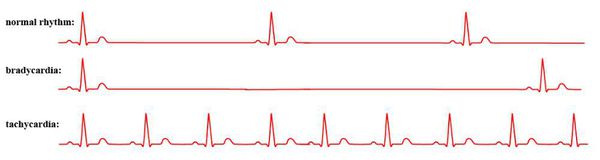
Необычное увеличение частоты сердечных сокращений называется тахикардией. Некоторые виды (например, наджелудочковая тахикардия) достаточно безопасны, и могут не проявляться годами, лишь изредка напоминая о себе. В то же время другие виды тахиаритмий – такие, как фибрилляция желудочков – вызывают мгновенный обморок и могут привести к смерти. Для точного диагноза, оценки риска и выбора лечения необходимы тщательное обследование и консультация специалиста!
Как диагностировать аритмию?
Наиболее привычным методом диагностики аритмии на сегодня является проведение электрокардиографии (ЭКГ). Но этот метод неточен из-за короткого интервала регистрации ЭКГ во времени.
Наиболее точным для изучения ритма сердца применятся суточный (Холтеровский) монитор, который позволяет регистрировать ЭКГ на протяжении нескольких суток, в течение которых пациент ведет привычный образ жизни.
Варианты лечения аритмии
После изучения результатов обследования врач даст Вам рекомендацию по дальнейшему лечению, которое может включать: прием лекарственных препаратов;имплантацию электрокардиостимулятора (ЭКС);имплантацию кардиовертера-дефибриллятора; катетерную аблацию; хирургическую операцию.
Вам необходимо выполнять все рекомендации лечащего врача и информировать его о любых изменениях в Вашем самочувствии.
Марьина Наталья Вениаминовна, врач-кардиолог
Источник
Какие признаки аритмии
Сердечно-сосудистые заболевания по-прежнему остаются главной медицинской проблемой развитых стран. Каждому третьему пациенту с ССЗ диагностируют аритмию, в четверти случаев нарушения ритма обнаруживают во время ежегодного скрининга, причем у пациентов, которые ранее не предъявляли жалоб. Проблема в том, что признаки аритмии можно и не заметить, нередко первым и последним симптомом становится внезапная остановка сердца и смерть. В России от аритмии ежегодно умирают 300 тысяч заболевших. Для изучения аритмий была выделена отдельная дисциплина — аритмология, а для лечения больных — специализация аритмолог.
Виды аритмии
В норме сердце человека ритмично сокращается с частотой 60-90 ударов в минуту. Возможно незначительное отклонение в 0,1 секунды. Небольшие колебания значений отмечаются во время сна или у маленьких детей. У профессиональных спортсменов частота составляет 50 ударов, это также не считается отклонением.
- Брадикардия — замедление пульса до 50 и менее ударов без нарушения ритма.
- Тахикардия — учащение сердечных сокращений свыше 90 ударов без изменения ритмичности.
- Мерцательная аритмия — значительное нарушение ритма, когда промежутки между сокращениями становятся неравными. Обычно заболевшие отмечают именно признаки мерцательной аритмии, поскольку эта форма встречается чаще всего.
- Экстрасистолия — лишние сокращения сердца.
Признаки аритмии сердца у женщин могут проявиться во время беременности, т.к. увеличивается нагрузка на сердечно-сосудистую систему. Патология обычно проходит после родов. Если улучшения не наблюдается, пациентке требуется лечение и контроль заболевания. Признаки аритмии у мужчин чаще всего проявляются в среднем возрасте — после 40 лет. Стоит отметить, что аритмия может быть врожденной, т.е. диагностируется даже у детей.
Симптоматика и первая помощь
Какие признаки аритмии пациенты отмечают чаще всего:
- Слабость, головокружения.
- Одышка, утомляемость.
- Мигрени.
- Сдавливающая боль в грудной клетке.
- Учащение, замедление или замирание сердцебиения.
- Тремор рук.
- Беспокойство, бессонница.
Первые признаки аритмии проявляются ощущением беспокойства. Больному словно не хватает воздуха, паника усиливается, пациент неосознанно прижимает руки к груди. Признаки и симптомы аритмии сердца неспецифичны. Проявления аритмии можно списать на стрессовое расстройство, последствия физических нагрузок, переутомление. Часто после приступа пациенту становится лучше, поэтому он не обращается за медицинской помощью. И совершенно зря. Аритмия может быть неопасна, а может спровоцировать различные последствия:
- развитие тревожности,
- частые обмороки,
- кислородное голодание органов,
- нарушение мозгового кровообращения,
- тромбоэмболию легочной артерии,
- остановку сердца.
До приезда медиков нужно оказать себе первую помощь или попросить помочь родных, соседей:
- Откройте окно — нужно обеспечить приток свежего воздуха.
- Слегка надавите ладонями на глаза, чтобы выровнять пульс.
- Дышите как можно глубже и реже.
- Постарайтесь отвлечься от тревожных мыслей: медленно выпейте чашку воды, сожмите рукой мячик или другой плотный предмет.
Причины, диагностика, лечение
При обнаружении признаков аритмии сердца важно выявить и причины нарушения:
- Кардиологические проблемы: ИБС, пороки сердца, сердечная недостаточность и пр.
- Последствия приема лекарств.
- Нарушение электролитного обмена.
- Воздействие токсинов, в т.ч. никотина, этанола и т.п.
- Болезни щитовидной железы.
- Гормональный дисбаланс.
- Патологии почек.
- Болезни ЦНС.
- Наследственность.
- Лишний вес.
- Неконтролируемые физические нагрузки.
- Стрессы, шоковые состояния.
- Операции на сердце.
- Травмы миокарда.
Причин аритмии довольно много. Для постановки диагноза проводят различные тесты:
- ЭКГ в покое и нагрузке.
- Суточное мониторирование.
- УЗИ сердца.
- Анализы крови и мочи.
Объем диагностических мероприятий назначают с учетом состояния пациента, анамнеза, сопутствующих болезней. Если аритмия не идиопатическая, а вызвана иным заболеванием, также потребуется участие хирурга, терапевта, эндокринолога, невролога, нефролога или другого специалиста. Врачи могут дополнительно назначить МРТ, рентген, УЗИ почек. Обычно пациентам назначают медикаментозное лечение. Может быть применена аблация, установка кардиостимуляторов.
Подробную консультацию, точную диагностику и адекватное лечение аритмии в Москве и Московской области вы можете получить в Чеховском сосудистом центре. Опытные кардиологи помогают обнаружить на ранней стадии признаки аритмии у женщин и мужчин и назначают терапию строго по показаниям.
Источник
Аритмия — симптомы и лечение
Что такое аритмия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 20 лет.
Определение болезни. Причины заболевания
Аритмия — это любой ритм сердца, который не является синусовым с частотой 60-100 ударов в минуту. [1] Это не самостоятельная болезнь, существует порядка двух десятков разных аритмий сердца.
Синусовый ритм означает, что сердце сокращается под влиянием водителя ритма в синусовом узле (есть такое анатомическое образование в стенке правого предсердия, которое берёт на себя функцию ритмовождения у подавляющего большинства здоровых людей). Однако существуют аритмии сердца, которые вполне могут быть у практически здорового человека. Такие явления, как синусовая тахикардия (пульс превышает 100 ударов в минуту), синусовая брадикардия (пульс уменьшается до 60 и менее ударов в минуту), синусовая аритмия (изменение частоты пульса с сохранением нормального, синусового ритма), нечастые желудочковые или наджелудочковые экстрасистолы (несвоевременное сокращение сердца), обычно регистрируются почти у всех здоровых людей при суточном мониторировании электрокардиограммы (ЭКГ). [2]
В то же время есть нарушения сердечного ритма, которые несовместимы с понятием «здоровье». Это, например, фибрилляция предсердий (мерцательная аритмия), устойчивая желудочковая тахикардия, многофокусная предсердная тахикардия.
Факторы риска
Причины аритмий выяснить сложно. Это может быть практически любое сердечное заболевание (ишемическая болезнь сердца, пороки сердечных клапанов, различные кардиомиопатии, гипертоническая болезнь, миокардиты и др.), а также многочисленные внесердечные болезни: тиреотоксикоз, сахарный диабет, холецистит, хроническая обструктивная болезнь легких, болезни почек, инфекционные заболевания и др. Внешние негативные воздействия, такие как сильный стресс, употребление большого количества кофеина или других стимуляторов, недосыпание, некоторые лекарства, тоже могут оказывать аритмогенное действие, т. е. провоцировать нарушения ритма сердца. [3]
Существуют аритмии, в основе возникновения которых лежит унаследованный генетический дефект (например, синдром удлинённого интервала QT с развитием желудочковой пируэтной тахикардии [4] ), либо нарушения формирования сердца во время внутриутробного развития (ортодромная и антидромная тахикардии при наличии дополнительных проводящих путей в сердце).
Не всегда врачу, даже самому хорошему, удаётся установить причину конкретной аритмии, которая имеется у пациента. Наиболее убедительный способ доказать, что какое-либо неблагоприятное воздействие или заболевание является причиной аритмии — это устранить или смягчить его воздействие и убедиться, что аритмия сердца после этого исчезла или возникает теперь гораздо реже.
Симптомы аритмии
Как определить приступ аритмии
Первые признаки аритмий сердца довольно разнообразны. Например, при экстрасистолах может появиться ощущение перебоев в работе сердца, чувства замирания.
Пароксизмальные тахиаритмии обычно проявляются ускоренным сердцебиением (ритмы с частотой от 100 в минуту), которое внезапно начинается и внезапно заканчивается. [1]
Потеря сознания при аритмии
Наиболее тяжёлые проявления аритмий сердца — потери сознания и предобморочные состояния, в особенности если это происходит независимо от положения тела. Наиболее частый вид обмороков — ортостатические, они возникают при длительном стоянии, особенно в душном помещении или в жару, но этот тип потери сознания не имеет никакого отношения к сердечным аритмиям. Обмороками и предобморочными состояниями обычно проявляются нарушения сердечного ритма, которые сопровождаются очень высокой частотой сердечных сокращений: 200 ударов в минуту и даже более того. Однако часто человек с аритмией сердца не испытывает вообще никаких ощущений, связанных с нею.
На основании субъективных ощущений или внешне наблюдаемых симптомов можно лишь предположить, какая именно аритмия у пациента. Точная идентификация сердечного отклонения и механизма, лежащего в его основе — это удел тех методов исследования, которые регистрируют электрическую активность сердца. Здесь наши органы чувств бессильны.
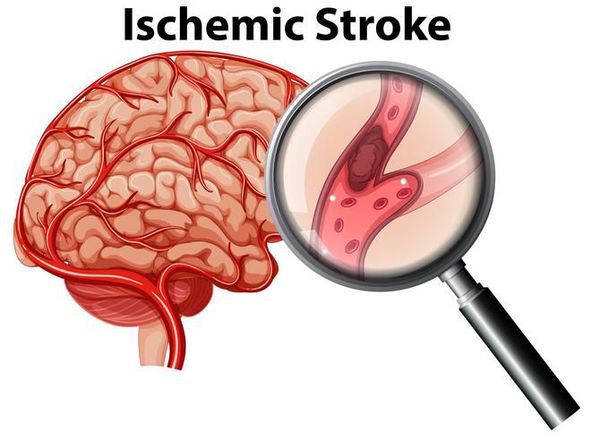
Такие нарушения, как мерцательная аритмия и трепетание предсердий связаны с повышенным риском тромбообразования внутри сердца. [5] Ощутить эти тромбы невозможно, однако в худшем случае фрагменты тромбов могут отрываться и, двигаясь далее по кровотоку, закупоривать собою отдельные сосуды. Чаще всего это сосуды головного мозга, поэтому первым проявлением мерцательной аритмии может стать ишемический инсульт.
Симптомы аритмии у мужчин и женщин схожи, но некоторые её виды связаны с полом: например, наджелудочковая тахикардия почти в два раза чаще развивается у женщин, чем у мужчин. Наоборот, фибрилляция предсердий чаще встречается у мужчин.
Патогенез аритмии
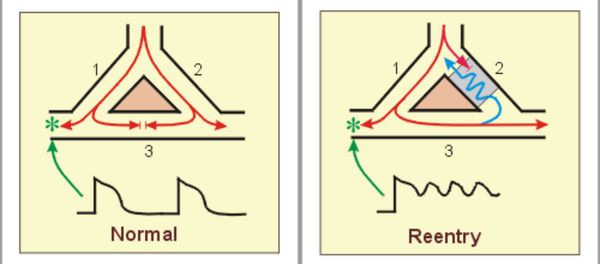
Для возникновения некоторых сердечных аритмий порой достаточно микроскопических структурных или функциональных изменений в тканях сердца. Например, иногда электрический импульс, движущийся по определённому пути в сердце, может на каком-то участке начать циркулировать повторно по одному и тому же замкнутому пути. Этот механизм называется «повторный вход». Он ответственен за многие пароксизмальные тахиаритмии , которые внезапно возникают и так же внезапно обрываются. [1]
Другие аритмии возникают по механизму патологического автоматизма, когда группа клеток в сердце начинает генерировать электрические импульсы с частотой, которая им в норме не свойственна.
Ещё один механизм развития аритмий сердца — постдеполяризации, когда клетки в отдельных участках сердца приобретают способность после нормальной генерации электрического импульса вдруг начинать генерировать ещё целый залп частых последовательных электрических импульсов.
Классификация и стадии развития аритмии
Классифицировать аритмии можно по нескольким параметрам. Чаще всего их разделяют на две группы:
- Суправентрикулярные (наджелудочковые) — для своего существования нуждаются в ткани предсердий и/или атриовентрикулярного узла. То есть эти ткани — тот материальный субстрат, в котором данные аритмии возникают и существуют. Они могут вполне существовать независимо от того, что происходит в желудочках сердца. Виды суправентрикулярных аритмий:
- предсердная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани предсердия;
- атриовентрикулярная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в атриовентрикулярном узле;
- синусовая реципрокная тахикардия — это один из вариантов приступообразных наджелудочковых тахикардий, возникающих из-за повторного входа и циркуляции импульса в области синусового узла;
- предсердная очаговая тахикардия — это один из вариантов наджелудочковых тахикардий, при котором импульсы с высокой частотой генерируются в ткани предсердий, атриовентрикулярный узел и желудочки в этом процессе не участвуют;
- предсердная многоочаговая (многофокусная) тахикардия — это один из вариантов наджелудочковых тахикардий, который вызывается множественными очагами предсердной активности;
- АВ-узловая реципрокная тахикардия — это один из вариантов наджелудочковых тахикардий, возникающий при устойчивом круговом движении импульсов в предсердно-желудочковом узле и прилегающей к нему ткани предсердий;
- АВ-реципрокная тахикардия (ортодромная либо антидромная) с участием дополнительных проводящих путей сердца — это один из вариантов наджелудочковых тахикардий, при которой происходит круговое движение импульсов по пути, включающем АВ-узел и дополнительный путь проведения между предсердиями и желудочками;
- трепетание предсердий — это один из вариантов наджелудочковых тахикардий, при которой импульс циркулирует с повторным входом, он движется вокруг естественных анатомических структур (вокруг отверстия трёхстворчатого клапана или же устьев лёгочных вен) с частотой 200–400 в минуту;
- фибрилляция предсердий — это суправентрикулярная аритмия, при которой сокращение предсердий не скоординировано из-за беспорядочной циркуляции в них множественных волн повторного возбуждения с частотой 300–700 импульсов в минуту.
- Желудочковые — возникают и существуют в миокарде и/или проводящей системе желудочков сердца. Виды желудочковых аритмий:
- желудочковая экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани правого или левого желудочков сердца;
- желудочковая мономорфная тахикардия — это ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ все комплексы одинаковые;
- желудочковая полиморфная тахикардия (имеется ряд вариантов) — ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ форма и полярность комплексов изменяется;
- трепетание желудочков — это фатальная желудочковая аритмия, при которой очень частые и регулярные активации желудочков с частотой порядка 300 импульсов в минуту не приводят к эффективным их сокращениям, а на ЭКГ регистрируется синусоидальная кривая;
- фибрилляция желудочков — это фатальная желудочковая аритмия, при которой отсутствует регулярный ритм желудочков и их сокращения, а ритм представлен беспорядочными очень частыми активациями миокарда желудочков.
Смешанные аритмии — у одного человека могут наблюдаться разные варианты нарушений ритма и проводимости: например, сочетание фибрилляции предсердий и экстрасистолии или сочетание желудочковой тахикардии и трепетания предсердий. В диагнозе при этом указывают все клинически значимые аритмии и нарушения проводимости.
Синусовая аритмия, хотя в её названии фигурирует слово «аритмия», является вариантом нормы.
Существуют и другие классификации с другими задачами. Например, классификация желудочковых аритмий J.T. Bigger (1984) [6] разделяет виды аритмии в зависимости от риска внезапной смерти на доброкачественные, злокачественные и потенциально злокачественные. При этом доброкачественные аритмии — это желудочковые экстрасистолы у людей, не имеющих органической патологии сердца (прежде всего, под нею подразумевается перенесённый инфаркт миокарда и низкая сократимость сердца). Потенциально злокачественные — те же желудочковые экстрасистолы, но у пациентов с органическим поражением сердца. Злокачественные — пароксизмы желудочковой тахикардии у людей с органической патологией сердца.
Осложнения аритмии
Иногда при приступе пароксизмальной тахикардии количество крови, перекачиваемой сердцем в минуту, снижается настолько сильно, что человек может потерять сознание. [7] В то же время при очень высокой частоте сердечных сокращений потребность сердца в кровоснабжении увеличивается, а сниженный минутный объём кровотока не позволяет обеспечить быстро работающее сердце адекватным количеством крови. В результате может развиться приступ стенокардии или даже инфаркт миокарда — особенно этому подвержены люди, у которых сосуды значительно сужены атеросклеротическими бляшками.
Если частота сердечных сокращений сохраняется высокой (порядка 120-140 ударов в минуту и выше) в течение длительного времени (дни и недели), то возможно развитие так называемой тахикардиомиопатии, когда значительно снижается сократимость сердца.
Такие аритмии, как мерцательная и трепетание предсердий сопровождаются повышенным риском тромбообразования в левом предсердии. [5] Оттуда фрагменты тромба могут попасть в аорту и далее в любой орган. Часто фрагменты тромба оказываются в сосудах, кровоснабжающих мозг, что приводит к перекрытию их просвета и развитию ишемического инсульта.
Устойчивая желудочковая тахикардия (длящаяся от 30 секунд и более) может в части случаев закончиться фатальными аритмиями — трепетанием и фибрилляцией желудочков, развитие которых лежит в основе внезапной сердечной смерти. [12]
Диагностика аритмии
Для пациента, имеющего какие-либо из симптомов, перечисленных выше, врач строит план обследования. Смысл дополнительного обследования состоит в том, чтобы зарегистрировать электрическую активность сердца во время аритмии. Для этого применяются методы от самых простых до достаточно сложных.
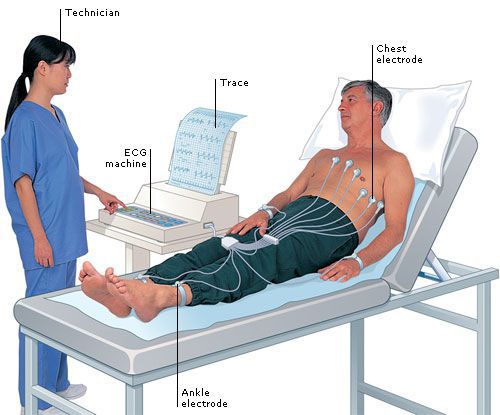
Электрокардиография (ЭКГ)
Самым простым методом регистрации электрической активности сердца является электрокардиография (ЭКГ). Если она зарегистрирована во время беспокоящих пациента симптомов, предположительно связанных с аритмией, то ЭКГ может быть очень информативна. Например, пациент, почувствовав сильное внезапное сердцебиение и слабость, вызывает бригаду скорой помощи, она приезжает и успевает зарегистрировать на ЭКГ аритмию сердца. В этом случае примерно в 80 % (но не в 100 %) случаев опытный в интерпретации ЭКГ врач может точно распознать, какая аритмия имеется у пациента. Бывает так, что аритмия проявляется практически постоянно, в этом случае ЭКГ, когда бы она ни была зарегистрирована, позволит зафиксировать аритмию сердца. Это возможно при постоянной мерцательной аритмии, или при очень частой экстрасистолии.
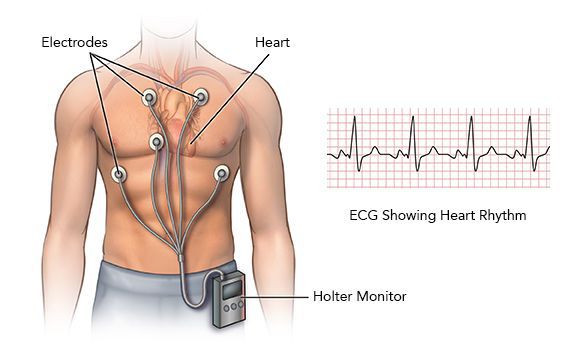
Суточное мониторирование ЭКГ (по Холтеру)
Если аритмия проявляет себя непостоянно, но достаточно часто, почти ежедневно, то имеет смысл попытаться зарегистрировать ее с помощью суточного мониторирования ЭКГ. [8] Небольшой регистратор, обычно носимый на поясе, и несколько электродов-липучек на теле диаметром около 3 см соединены тонкими проводами. Вся эта система позволяет непрерывно записывать в память прибора от 3 до 12 отведений ЭКГ на протяжении от 1 до 3 суток. Почему не больше? Размеры памяти позволяют вести запись даже в течение месяца, но для пациента немыслимо жить целый месяц с электродами на теле. Поэтому максимальная длительность такого мониторирования — не более трёх дней. Это значит, что бессмысленно проводить суточное мониторирование ЭКГ при редких симптомах, дающих о себе знать раз в месяц или раз в две недели. Для таких случае существует иной тип регистраторов: имплантируемые, либо «событийные».
Событийный мониторинг
С помощью специальных регистраторов позволяет оценить, связаны ли редкие симптомы с нарушениями сердечного ритма и проводимости. При событийном мониторинге результаты фиксируются лишь после того, как пациент нажмёт нужную кнопку (когда появятся симптомы).
Эхокардиография (ЭхоКГ)
ЭхоКГ применяется при рутинном обследовании пациентов с аритмиями сердца, чтобы оценить структурные нарушения, которые могли привести к развитию заболевания, например: увеличение левого предсердия, гипертрофия левого желудочка, снижение сократимости миокарда и т. д.
Электрофизиологический метод исследования (ЭФИ)
Некоторые аритмии (например, АВ-узловую реципрокную тахикардию, АВ тахикардии с участием дополнительных путей проведения, некоторые желудочковые тахикардии) можно вызвать при электростимуляции сердца в определённом режиме. То есть, в данном случае мы не дожидаемся спонтанного возникновения аритмии, а провоцируем её возникновение с целью зарегистрировать и разобраться, что она собой представляет. Потому что лечение разных сердечных аритмий может существенно отличаться. Существует два варианта таких диагностических исследований: чреспищеводное электрофизиологическое исследование (ЧП ЭФИ) и инвазивное ЭФИ. Если при чреспищеводном исследовании тоненький зонд-электрод толщиной 1-2 мм размещают в пищеводе, то при инвазивном ЭФИ электрод проводят к сердцу через прокол в сосуде.
Тредмил-тест
Нагрузочное исследование на беговой дорожке (тредмиле) или велоэргометре применяют как провокационный тест при подозрении, что симптомы предположительной аритмии возникают из-за физической нагрузки.
Тилт-тест
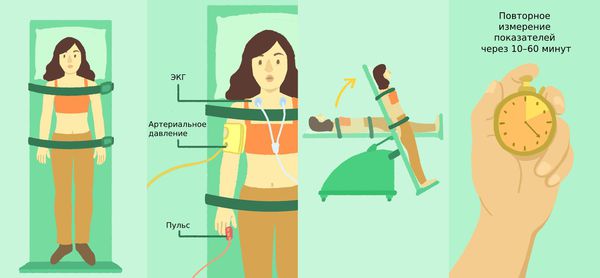
Тилт-тест рекомендован пациентам с приступами обморока. C помощью специального поворотного стола врач переводит больного из горизонтального в полувертикальное положение. При этом измеряется артериальное давление, ритм сердца и проводится ЭКГ.
Анализ крови на гормоны щитовидной железы
Проводят при обследовании пациента с впервые выявленной фибрилляцией предсердий. Если обнаружены гормональные нарушения, то может потребоваться УЗИ щитовидной железы, так как причиной аритмии может оказаться эндокринное заболевание.
Лечение аритмии
Первая помощь при приступе аритмии
Меры первой помощи зависят от конкретной аритмии, а её вид может определить только врач. Поэтому не стоит заниматься самолечением, нужно обратиться за медицинской помощью.
Можно ли вылечить аритмию
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Лечение аритмий сердца требуется не всегда. Во-первых, лечение целесообразно тогда, когда аритмия снижает качество жизни. Во-вторых, лечить имеет смысл те аритмии, которые ухудшают прогноз, то есть могут привести к преждевременной смерти или иным осложнениям (причем реальность таких осложнений должна быть доказанной в клинических исследованиях). Соответственно, бессимптомные аритмии сердца, которые не приводят к возникновению каких-либо ощущений, в большинстве случаев не лечат.
Кроме того, врач должен попытаться установить, что стало причиной возникновения аритмии, а после этого доказать связь предполагаемого причинного фактора и самой аритмии.
Когда решение о необходимости лечения той или иной аритмии сердца принято, встает вопрос о том, чем лечить.
Хирургическое лечение
В течение многих десятилетий у врача не было иных возможностей лечения нарушений сердечного ритма, кроме медикаментозного. Редкие исключения — это электроимпульсная терапия, когда с помощью наружного дефибриллятора в критической ситуации наносится разряд для устранения угрожающей жизни аритмии, и чреспищеводная электрическая стимуляция сердца для устранения некоторых наджелудочковых тахиаритмий.
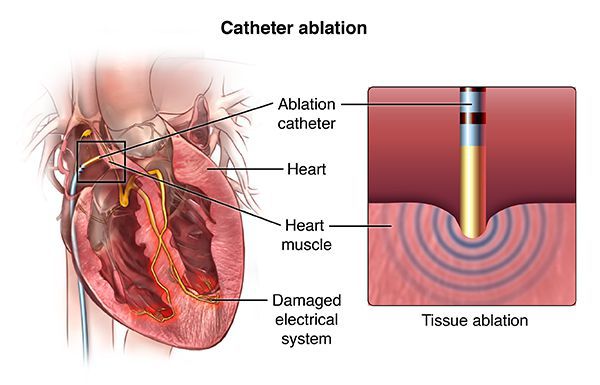
С 90-х годов прошлого века, а в России с 2000-х годов, появился новый метод лечения, эффективный при многих сердечных аритмиях, — радиочастотная аблация (РЧА). Метод позволяет во многих случаях навсегда избавить пациента от необходимости принимать лекарственные препараты для лечения аритмий. Суть метода состоит в локальном радиочастотном воздействии на очаг аритмии или же на патологический путь циркуляции электрического импульса в сердце. Процедура проводится посредством катетера, проведённого к определённому участку в сердце через прокол в сосуде (обычно на бедре). Благодаря воздействию через кончик катетера происходит локальный нагрев участка сердечной мышцы до 70 °C. В результате в этом месте происходит локальная гибель клеток, участвующих в нежелательной генерации импульсов или в нежелательном их проведении. Таким образом, исчезают условия для возникновения и поддержания определённой сердечной аритмии, например, желудочковой тахикардии.
С помощью РЧА можно лечить почти все наджелудочковые тахиаритмии: атриовентрикулярную узловую тахикардию, тахикардии с участием дополнительных путей проведения, трепетание предсердий, фокальную предсердную тахикардию, с меньшим успехом — фибрилляцию предсердий. [9] Кроме того, этим методом лечатся многие виды желудочковых тахикардий и желудочковая экстрасистолия, если она очень частая (десятки тысяч экстрасистол за сутки) и исходит из одного очага. [10]
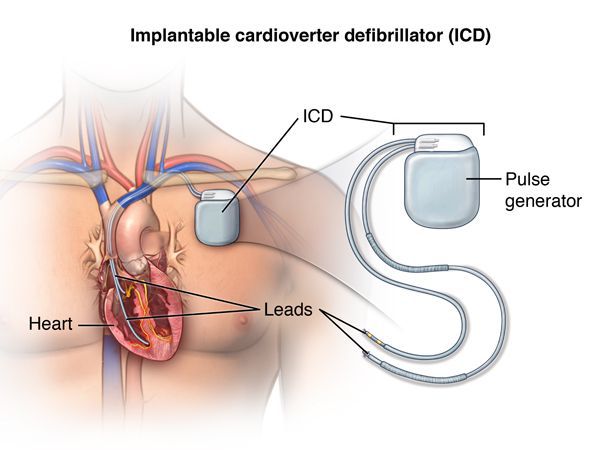
Еще один высокотехнологичный способ лечения потенциально фатальных желудочковых аритмий — имплантация кардиовертера-дефибриллятора. [10] Это устройство способно устранять уже развившуюся желудочковую тахикардию либо фибрилляцию желудочков двумя способами: электрической стимуляцией желудочков в ритме, превышающем ритм тахикардии, или нанесением довольно мощного электрического разряда, что довольно болезненно, однако спасает жизнь. Таким образом, кардиовертер-дефибриллятор используют в тех случаях, когда имеется реальный риск внезапной смерти из-за желудочковых аритмий. [13]
Электрокардиоверсия
Электрическую кардиоверсию (дефибрилляцию) применяют, когда аритмия резко ухудшает состояние пациента и сопровождается значительным падением артериального давления. Также её иногда выполняют в плановом порядке, чтобы восстановить синусовый ритм при сохраняющейся фибрилляции предсердий.
Фармакотерапия
Однако во многих случаях сердечные аритмии лечат и лекарствами. Чаще всего антиаритмические препараты назначаются в случае фибрилляции предсердий (мерцательной аритмии), в этом случае эффективность РЧА не столь высока. Другая ситуация, в которой часто используют антиаритмические лекарственные препараты, — это частая экстрасистолия (тысячи и десятки тысяч несвоевременных сердечных сокращений за сутки), сопровождающаяся симптомами. Реже медикаментозный метод используют для лечения других аритмий — например, желудочковой тахикардии, наджелудочковых тахиаритмий.
К сожалению, в России зарегистрировано немного антиаритмических препаратов по сравнению с Европой или США. В нашей стране доступны «Новокаинамид» (используют до сих пор для внутривенного введения при неотложном лечении пароксизмов мерцательной аритмии и редко — желудочковой тахикардии), «Лидокаин» (для внутривенного введения при желудочковой тахикардии), «Этацизин», «Аллапинин» и «Пропафенон». Эти препараты существуют в виде таблеток и назначают для длительного приёма с целью профилактики возникновения широкого круга аритмий сердца. «Пропафенон« в виде таблеток и раствора используется также для устранения пароксизмов мерцательной аритмии.
«Амиодарон« — универсальный антиаритмический препарат, однако используется в основном как резервный антиаритмик. Зато его можно назначать при органическом поражении сердца (перенесённый инфаркт миокарда, низкая сократимость сердца, выраженная гипертрофия левого желудочка и др.), в то время как «Этацизин», «Пропафенон» и «Аллапинин» при этих состояниях использовать нельзя. [11]
«Соталол» — антиаритмический препарат для предотвращения приступов фибрилляции предсердий, а также желудочковых аритмий. Существует в таблетках.
Ещё один класс лекарств от аритмии составляют антагонисты кальция — «Верапамил» и «Дилтиазем». Их используют при некоторых наджелудочковых тахиаритмиях, как для длительного приёма в таблетках, так и для устранения развившихся приступов аритмий с высокой частотой сердечных сокращений.
Бета-адреноблокаторы образуют самостоятельный класс антиаритмических лекарств, хотя их непосредственная антиаритмическая активность невысока. Основной их эффект — способность снижать риск внезапной сердечной смерти, в основном у людей с низкой сократимостью сердца и связанной с этим сердечной недостаточностью. [11] Наиболее изучены в этом отношении «Метопролола сукцинат», «Бисопролол», «Карведилол» и «Небиволол».
В лечении фибрилляции и трепетания предсердий важнейшее место занимают антитромботические препараты, снижающие свертываемость крови и тем самым уменьшающие риск образования тромбов (при названных сердечных аритмиях он повышен). Это «Варфарин», «Дабигатран», «Ривароксабан», «Апиксабан», «Эдоксабан». Соответственно, приём этих лекарств уменьшает риск инсульта, связанного с тромбоэмболией.
Образ жизни
Некоторые аритмии провоцируются стрессами, злоупотреблением кофе и кофеинсодержащими напитками, курением, недосыпанием, физическими нагрузками и приёмом некоторых лекарств. Поэтому врач прежде всего ищет причинно-следственную связь между факторами образа жизни и возникновением аритмии. Иногда такую связь замечает сам пациент. В подобных случаях, если устранить провоцирующий фактор, то можно избавиться от аритмии. Однако далеко не всегда такую связь удаётся обнаружить.
Народные средства
При подозрении на аритмию следует обратиться к врачу, пройти диагностику и придерживаться назначенного лечения. Народные методы терапии научно не обоснованы и могут быть опасны для здоровья. Без адекватного лечения аритмия может стать причиной серьёзных осложнений: стенокардии, инфаркта миокарда и ишемического инсульта.
Прогноз. Профилактика
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Степень негативного влияния неправильного сердечного ритма на будущее зависит от типа аритмии и в большей степени от фонового заболевания, послужившего толчком для развития нарушения. Наиболее опасны в плане прогноза желудочковые аритмии на фоне органического поражения сердца, особенно при низкой сократимости сердца. Такая комбинация создает риск внезапной аритмической смерти.
Другой фактор, влияющий на прогноз при таких аритмиях, как фибрилляция предсердий и трепетание предсердий — риск образования тромбов в левом предсердии. [5] Об этом уже говорилось.
Еще один момент, способный ухудшать прогноз при аритмиях сердца — это длительное поддержание высокой частоты сокращений сердца (например, когда в течение многих дней и даже недель частота сердечных сокращений удерживается, в диапазоне 120-150 ударов в минуту), а также очень частые желудочковые экстрасистолы (десятки тысяч за сутки). В этих случаях есть риск снижения сократимости сердца, расширения его полостей и развития сердечной недостаточности.
Поскольку аритмии сердца часто возникают на фоне уже существующего заболевания сердца, то правильное лечение этого заболевания может быть залогом успеха в профилактике сердечных аритмий. Например, благополучное лечение артериальной гипертонии позволяет в долговременном аспекте добиться нормализации артериального давления и в то же время снижает риск развития фибрилляции предсердий. При инфаркте миокарда быстрое и успешное восстановление кровотока в тромбированной артерии с помощью установки стента позволяет в дальнейшем предотвратить развитие аритмий, связанных с появлением в сердце рубца.
Источник