Диагностически значимой депрессии сегмента st не зарегистрировано
Наибольший научный и практический интерес в настоящее время по-прежнему представляют изменения сегмента ST в левых грудных отведениях при суточном мониторировании ЭКГ и их оценка. Сложность в интерпретации диагностически значимых изменений сегмента ST заключается в применении различных методических подходов и критериев оценки сегмента ST. Общепринятым при проведении холтеровского мониторирования ЭКГ в настоящее время является правило 1х1х1, предполагающее наличие депрессии сегмента ST в левых мониторных отведениях, равное или превышающее 1мм глубиной; наличие смещения сегмента ST по горизонтальному или косонисходящему типу и, наконец, продолжительность изменений равная или превышающая одну минуту. В тоже время методы оценки продолжительности эпизода точно не определены, что предполагает различные подходы к интерпретации длительности наблюдаемых изменений. Дальнейшая конкретизация деталей изменения сегмента ST лишь усложняет проблему, ввиду многообразия встречающихся вариантов.
Суточная электрокардиограмма отражает влияния разных механизмов развития нарушения коронарного кровообращения в процессе суточной жизнедеятельности человека. Выделение преобладающего участия какого-либо одного механизма развития коронарной недостаточности практически невозможно, в связи с чем врач ориентируется преимущественно лишь на крайние значения показателей, которые наблюдаются не всегда. Дополнительным звеном в анализе взаимоотношений сегмента ST и частоты сердечных сокращений служит традиционный график, объединяющий по времени суток изменения сегмента ST и частоты сердечных сокращений. Такое представление не позволяет проанализировать все возможные отклонения сегмента ST и соответствующие им частоты сердечных сокращений, что дает лишь ориентировочную и описательную картину происходящего.
В связи с вышеизложенным целью данного исследования явилась попытка выработать простой и надежный метод оценки сегмента ST, опирающийся не на отдельные пограничные значения показателя, а максимально полно учитывающий все многообразие наблюдавшихся изменений сегмента ST в течение суток.
Обследовано 477 пациентов, прошедших полное клинико-инструментальное обследование, дополненное проведением нагрузочных тестов, чреспищеводным электрофизиологическим исследованием сердца, где это было необходимо.
Всем пациентам выполнено суточное мониторирование электрокардиограммы на мониторе “МЕДИКОМ ИН-22”, отечественного производства. Мониторная система “МЕДИКОМ ИН-22” является современной многофункциональной системой нового поколения. Помимо регистрации суточной записи ЭКГ особенностью носимого регистратора “МЕДИКОМ ИН-22” является проведение первичной микропроцессорной обработки и анализа регистрируемого массива электрических сокращений сердца, что существенно упрощало вторичный анализ суточной записи, сводившийся к перегруппировке уже выделенных регистратором групп аритмических сердечных сокращений по классам нарушений сердечного ритма в соответствии с квалификацией врача. Кроме того, особенностью программного обеспечения данной мониторной системы является практически полное отсутствие зависимости работоспособности мониторной системы от качества компьютера. Именно этот факт позволил обеспечить приемственность анализа данных, полученных начиная с 1990 года на простых компьютерах типа IBM-286 и заканчивая современной работой на высокоскоростных компьютерах типа Pentium III, Celeron-500. Технические решения позволили существенно ускорить вторичный компьютерный анализ выявленных отклонений и сократить время обработки одной карты пациента до 5-10мин.
Анализ отклонений сегмента ST проводился с помощью оценки уровня депрессии точки j ³ 60мсек ниже изолинии в левом мониторном отведении, соответствовавшим грудному отведению V5 (ST V5). В случаях, когда выбор точки j представлял сложность из-за изменения длительности сегмента ST V5 на фоне синусовой тахикардии, производилась повторная переустановка меток замеров с повторным анализом, требовавшим обычно не более 1-2 секунд. Высокая скорость и качество обработки данных достигались за счет применения в программе анализа “МЕДИКОМ ИН-22” первичного ежеминутного усреднения формы и положения сегмента ST V5.
В случаях обнаружения глубоких косовосходящих депрессий сегмента ST V5 на фоне синусовой тахикардии проводилось изучение морфологии сегмента ST V5 с помощью легковыполнимой методики чреспищеводного учащающего ритмовождения. На фоне искусственно смоделированной синусовой тахикардии производилась верификация присоединения глубокого и/или широкого зубца S, модулирующего форму сегмента ST V5. Искусственное учащение сердечного ритма с регистрацией качественной электрокардиограммы на аппарате Mingograph-4 и скоростью лентопротяжки 50мм/сек, во всех случаях позволило добиться воспроизведения обнаруженной косовосходящей депрессии за счет присоединения тахизависимой блокады правой ножки пучка Гиса.
Моделирование электрокардиографического феномена глубокой косовосходящей депрессии сегмента ST V5 проводилось также в случаях CLC синдрома и преходящего WPW синдромов. Карты пациентов с признаками синдромов предвозбуждения желудочков в дальнейшем исключались из векторографического анализа сегмента ST V5. Примером ложноположительных изменений депрессии сегмента ST V5 и отрицательного зубца Т может служить суточная электрокардиограмма молодого пациента (рисунок 1.) с преходящим WPW синдромом.
Рисунок 1. Пациент Ш., 21год. Пример ложноположительных изменений в виде отрицательного зубца Т, депрессии сегмента ST V5 на фоне синдрома WPW в сочетании с блокадой правой ножки пучка Гиса в отведении V1.
Для исключения влияния позиционных изменений конечной части желудочкового комплекса на результаты анализа всем пациентам fпроводились позиционные пробы с отметками в мониторном дневнике изменение положения тела лежа на спине, животе, на левом и правом боку, сидя и стоя.
Для исключения неточностей выбора места установки активного электрода в отведении V5, а также для уменьшения влияния ротации электрической оси сердца на регистрируемую форму QRS комплекса в отведении V5, производился предварительный выбор точки мониторирования с помощью функциональной пробы. Она заключалась в регистрации мониторных отведений на экране компьютера перед окончательной установкой электродов с последующим определением типичной формы комплекса QRS, соответствовавшей левому грудному отведению V5. На рисунке 2 представлена электрокардиограмма с неверным выбором точки регистрации левого мониторного отведения, что исключало правильные результаты векторографического анализа.
Рис 2. П-т К.51г. Неправильное расположение электродов V5.
После коррекции установки верифицирующих точек на сегментах PQ и ST проводился векторографический анализ. Метод представлен в виде круговой векторограммы и представляет кривую, графически отображающую взаимоотношения положения сегмента ST и частоты сердечных сокращений. Программа векторографического анализа встроена в общий пакет программ обработки мониторных данных, что позволят моментально получать результаты анализа индивидуально для каждого пациента.
Метод опробирован у 375 пациентов, не имевших клинико-инструментальных признаков ИБС и у 102 пациентов со стенокардией различных функциональных классов. Метод позволяет кардинально упростить алгоритм многоступенчатого анализа изменений сегмента ST без повторной перепроверки графических данных анализа положения сегмента ST на электрокардиограмме.
На следующих векторограммах представлены кривые, полученные у различных пациентов: у условно здорового (рис.1) пациента, имеющего выраженную неустойчивость положения и глубины сегмента ST на фоне синдрома ранней реполяризации желудочков; у пациента без клинико-инструментальных признаков коронарной недостаточности (рис.2); у пациента с атипичной формой стенокардии практически без болевого синдрома (рис.3) с выявленным на КАГ проксимальным стенозом ЛКА до 98% и полной окклюзией ПКА; у пациента с впервые выявленной стенокардией высокого функционального класса (рис.4); у пациента ишемической болезнью сердца, постинфарктным кардиосклерозом и эпизодами безболевой ишемией миокарда (рис.5).
Приведенные данные наглядно показывают, что форма кривой и ее расположение являются характерными интегрирующими отличительными признаками при решении вопроса о наличии ишемических изменений ЭКГ во всем суточном массиве изменений сегмента ST. Кроме того, появляется возможность наглядно наблюдать изменения кривой, специфические для пациентов с латентной ишемией миокарда. Преимуществами данного метода представления данных является высокая надежность получаемых результатов за счет учета всех возможных отклонений сегмента ST, встречавшихся за сутки, что практически невозможно охватить при проведении анализа разнообразных частотно-зависимых и частотно-независимых графических отклонений традиционного вида. Исключается, таким образом, необходимость многоступенчатого анализа полученных данных с поиском и повторной верификацией ишемических отклонений сегмента ST на суточной электрокардиограмме. Кроме того, на основе полученных характерных признаков формы и расположения кривой на векторограмме существенно упростилось решение дифференциально-диагностических вопросов о нечетких и невыраженных изменениях сегмента ST.
Таким образом, векторографический метод позволяет существенно упростить диагностический процесс выявления ишемических изменений на суточной электрокардиограмме.
Источник
Заключение по результатам холтеровского мониторирования:лаконично или детально?
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
Одним из самых творческих этапов холтеровского мониторирования является составление итогового заключения. Именно заключение позволяет врачу сформировать собственные впечатления от регистрации в предельно сжатой и, в то же время, достаточно детализованной форме.
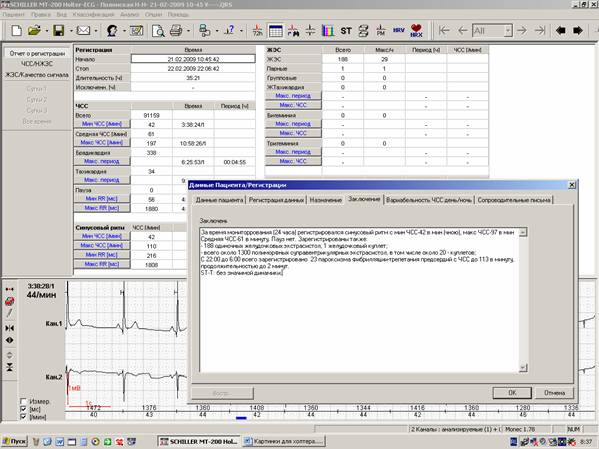
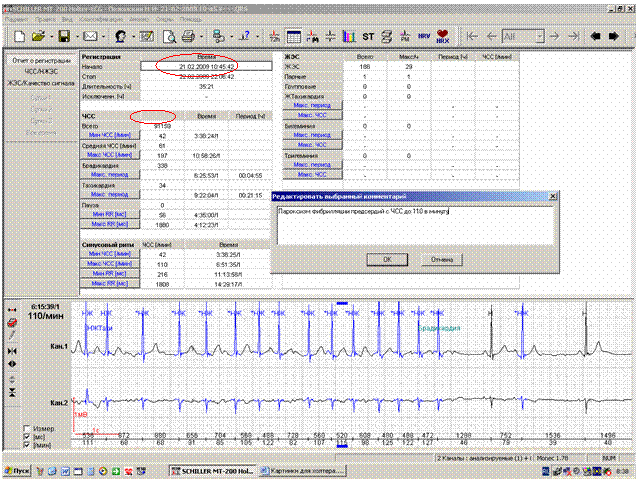
Для составления заключения удобным подспорьем является отчет о регистрации (рисунок 1).
Рис.1. Отчет о регистрации: формулировка заключения на основании проверенных значений итоговой таблицы.
К сожалению, неудачные заключения не являются редкостью. Чаще всего можно увидеть краткую и безликую констатацию основных показателей суточной регистрации ЭКГ (минимальная, максимальная и средняя ЧСС, количество экстрасистол, количество пауз и т.п.). Из такого заключения становится понятно, что врач добросовестно проверил все абсолютные значения, приведенные в сводной таблице отчета о регистрации, но не представил информации, значимой для подбора или оценки эффективности терапии. Встречается также другой вариант неудачных заключений,- излишне детализированных,с повторяющими друг друга стереотипными иллюстрациями. Именно поэтому стоит остановиться на показателях отчета о регистрации, которые не нужно выносить в итоговое заключение (рисунок 2).
К таким показателям относятся:
1. Начало и окончание регистрации (эти показатели, безусловно, очень важны, поскольку отражают физическую активность пациента во время мониторирования, но в заключении найдет свое место только длительность регистрации).
2. Общее количество сокращений (на рисунке 2 представлено в графе «Всего» столбца
«ЧСС»: эта информация также лишь перегружает заключение).
3. Минимальные и максимальные значения RR-интервалов, если у пациента нет нарушений проводимости (исключения составляют динамические регистрации пациентов с паузами в анамнезе).
4. Количество эпизодов тахикардии и брадикардии, если они не несут никакой значимой информации.
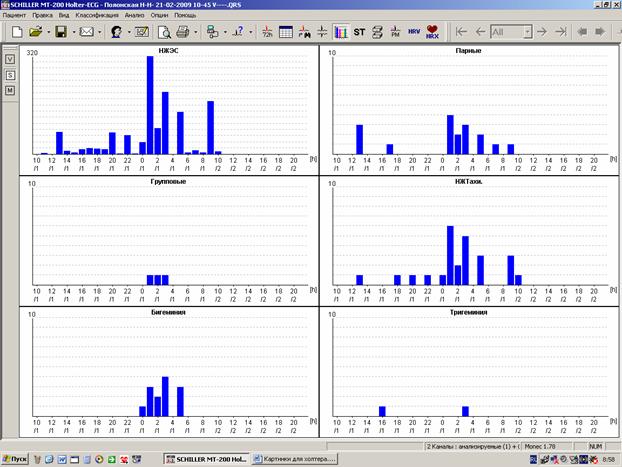
5. Перечисление всех значимых эпизодов (нарушений ритма или проводимости) с указанием точного времени начала и конца, если они исчисляются сотнями или тысячами. Именно для отражения преобладания значимых событий в дневное или ночное время имеются графики их распределения в течение суток.
Существует общепринятая последовательность изложения основной информации в заключении:
1. Фоновый ритм с указанием минимальной, максимальной и средней ЧСС и общим временем регистрации.
3. Наличие нарушений проводимости.
4. Наличие нарушений сердечного ритма.
5. Оценка динамики сегмента ST и зубца Т.
6. Любая дополнительная информация.
При оценке фонового (основного) ритма в обязательном порядке следует указать минимальную, максимальную и среднюю ЧСС в течение суток. При этом если за время регистрации происходит смена источника автоматизма (наиболее частая ситуация – пароксизмы фибрилляции-трепетания предсердий), необходимо указать общее соотношение конкурирующих ритмов (удобнее всего в процентах) или максимальную продолжительность таких эпизодов и диапазон ЧСС обоих ритмов. При наличии периодов выраженной тахикардии стоит сопоставить их с дневником пациента и указать выполняемый при этом вариант физической активности в скобках.
Таким образом,первая часть заключения может выглядеть следующим образом:
За время мониторирования (24 часа)преобладал (75%) синусовый ритм с мин ЧСС-42 в мин (3:38 – «сон»), макс ЧСС-108 в минуту (15:07 -«подъем по лестнице»). С 22:00 до 7:33 зарегистрировано также 24 (до 2 минут) пароксизма фибрилляции предсердий продолжительностью от 2 до 30 минут с ЧСС 67-110 в минуту. Средняя ЧСС – 61 в минуту, умеренная тенденция к синусовой брадикардии.
За время мониторирования (22 часа 36 мин) регистрировалсь фибрилляция предсердий с мин ЧСС-51 в мин (6:05-«сон»), макс ЧСС-128 в мин (12:58-«ходьба»). Средняя ЧСС-125 в минуту, выраженная тенденция к тахисистолии.
За время мониторирования (24 часа) регистрировался синусовый ритм с мин ЧСС-53 в мин (4:42-«сон»), макс ЧСС-117 в минуту (17:38 –«подъем по лестнице»). Однократно (5:52) зарегистрирован короткий (6 циклов) период миграции водителя ритма по предсердиям. Средняя ЧСС-78 в минуту
При этом не следует забывать, что при наличии конкурирующих ритмов под средней ЧСС за все время мониторирования подразумевается не средняя ЧСС синусового ритма, а средняя ЧСС обоих ритмов. В тех случаях, когда конкурирующие ритмы регистрируются продолжительные (более 20% регистрации) периоды, их наличие может значимо менять среднюю ЧСС.
Наличие или отсутствие пауз обязательно должно быть отражено в заключении. В случае абсолютно нормальной регистрации имеет смысл ограничиться короткой формулировкой «Пауз нет». Для пациентов, у которых в предыдущих регистрациях имелись паузы любого генеза, во всех последующих заключениях при отсутствии пауз должен указываться максимальный RR- интервал (рисунок 3). При этом формулировка может выглядеть следующим образов: «Пауз нет, максимальный RR-интервал-1.88 сек».
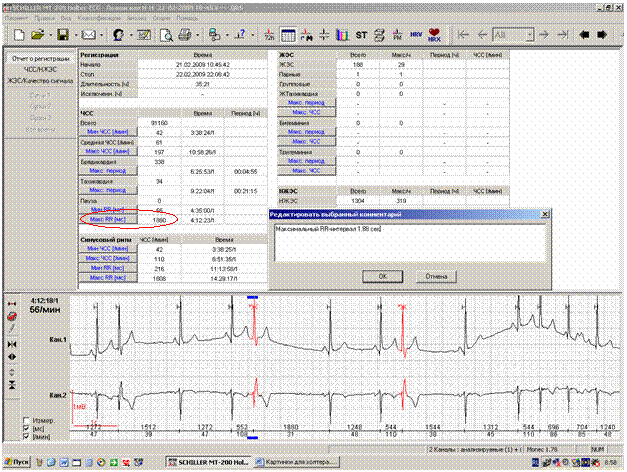
При наличии пауз в заключении отмечается
• абсолютное значение пауз;
• общее количество пауз, в том числе превышающих 3 секунды;
• распределение пауз в течение суток;
В том случае, когда генез пауз смешанный, можно использовать следующую формулировку
Всего 25 пауз до 3.56 сек, в том числе 10 – более 3 секунд, с выраженным преобладанием в ночные часы (см. график). 20 пауз соответствуют эпизодам АВ блокады 2 степени 1 и 2 типа (Мобитц 1 и 2), 5 – блокированной экстрасистолии на фоне синусовой брадикардии.
В том случае, когда паузы представлены только эпизодами нарушения проводимости, вполне логичным может быть изложение информации в обратном порядке (описание нарушений проводимости с указанием количества эпизодов с паузами):
АВ блокада 1 степени (PQ в ночное время до 0.31 сек). Всего 8 эпизодов АВ блокады 2
степени 1 и 2 типа (Мобитц 1 и 2) в ранние утренние часы (с 5:32 до 6:03 — «сон»), в том числе
3 – с образованием пауз до 2.82 сек.
В том случае, когда эпизод нарушения проводимости был единственным, имеет смысл после его описания в заключении указать отсутствие других нарушений проводимости:
В 4:00 («сон») зарегистрирован единственный эпизод остановки синусового узла с образованием паузы 4.06 сек. Другие нарушения ритма и проводимости не выявлены.
Нарушения сердечного ритма обычно занимают основную часть заключения, поскольку встречаются наиболее часто. Кроме того, сомнительный генез нарушений ритма также требует отражения в заключении.
Для описания нарушений ритма стоит использовать следующий план:
• количество нарушений ритма за сутки;
• характер (суправентрикулярные, узловые или желудочковые; одиночные, групповые или пароксизмальные);
• преобладание в течение суток;
Формулировки при этом могут выглядеть следующим образом:
— более 1300 одиночных полиморфных (в том числе с аберрацией проведения на желудочки) суправентрикулярных экстрасистол, 17 суправентрикулярных куплетов, 3-триплета;
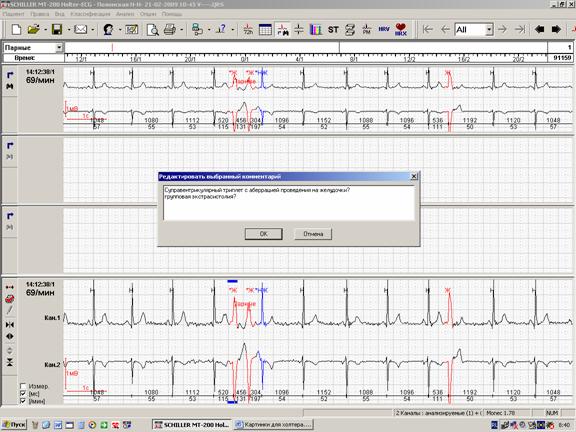
— эпизод сомнительного генеза (суправентрикулярный триплет с частичной аберрацией проведения на желудочки? групповая экстрасистолия?)
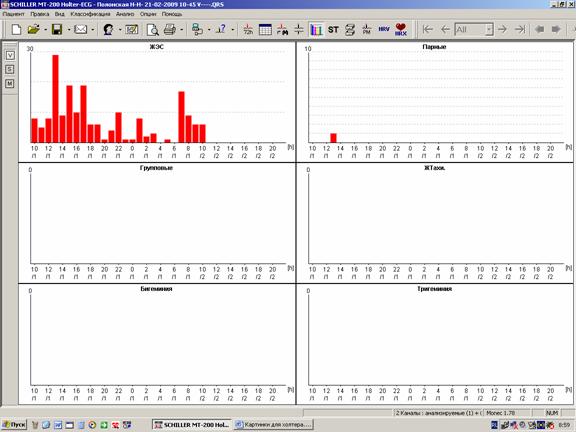
При этом даже самые типичные нарушения ритма требуют, как и все другие нарушения, обязательных иллюстраций в распечатке. В том случае, если речь идет о полиморфных экстрасистолах, стоит ограничиться 3-4 образцами наиболее типичных видов. В обязательном порядке также приводятся графики распределения нарушений ритма по часам (рисунок 4).
Рис.4. Графики распределения нарушений ритма по часам: А – суправентрикулярных;
Сомнительные фрагменты, которые трудно квалифицировать, также обязательно должны найти свое место среди иллюстраций распечатки (рисунок 5).
Рис.5. Выведение сомнительного фрагмента регистрации для иллюстрации заключения.
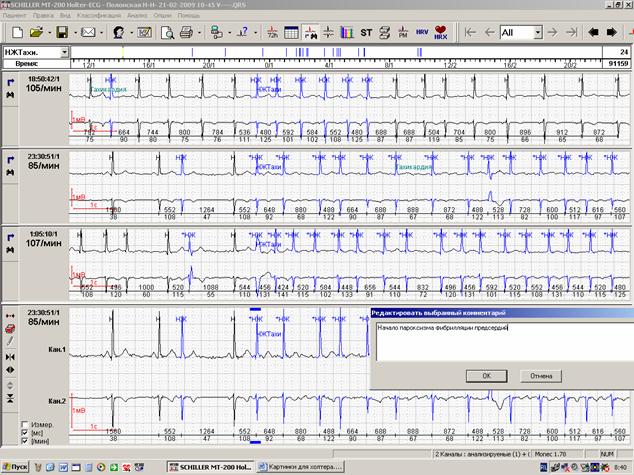
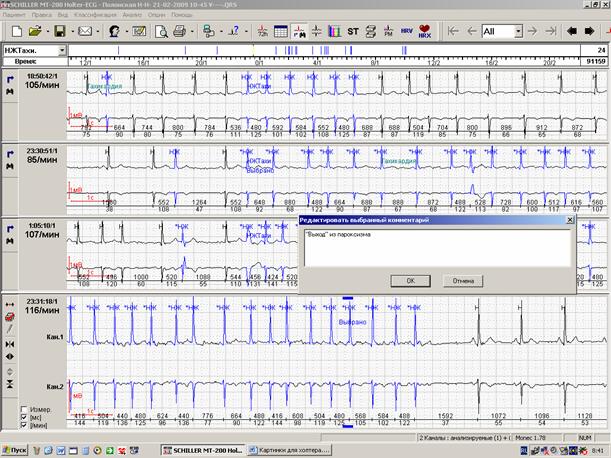
Начало и конец пароксизмальных нарушений ритма также должны быть описаны и приведены в распечатке. Пароксизмы фибрилляции-трепетания предсердий нередко начинаются и заканчиваются одинаково (например, начинаются с одиночной суправентрикулярной экстрасистолии, а заканчиваются через удлиненный RR-интервал или паузу). «Выходы» из пароксизма через паузу обязательно должны быть описаны и распечатаны. Чем более стереотипны «выходы» из пароксизмов (рисунок 6), тем меньшее их количество следует приводить в заключениях.
Рис.6. Начало (А) и окончание («выход», Б) пароксизма фибрилляции предсердий.
Оценка динамики сегмента ST и зубца Т традиционно завершает заключение. В общей распечатке иллюстраций обязательно должен быть представлен тренд сегмента ST.
При отсутствии значимой динамики ST-T обычно используется стандартная формулировка:
«ST-T: без диагностически значимой динамики». При наличии в регистрации изменений, подозрительных на ишемические, необходимо сопоставить сомнительные фрагменты с дневником пациента и обязательно отразить в описании как субъективные ощущения больного, так и его физическую активность.
В распечатке при этом приводится
• начало ишемического периода;
• фрагмент максимальной депрессии сегмента ST за этот период;
• окончание ишемического периода.
Желательно также в конце отразить собственное впечатление врача от описанной динамики:
ST-Т: в 15:10 зарегистрирован продолжительный (около 4 минут) период устойчивой горизонтальной депрессии сегмента ST в 1 мониторном отведении – соответствует пометке в дневнике «давящие боли в области сердца при ходьбе».
ST-Т: в ночное время («сон») неоднократно регистрировалась неустойчивая горизонтальная депрессия сегмента ST в 1 мониторном отведении на фоне увеличения общего вольтажа – вероятнее всего, позиционного характера.
ST-T: в течение суток неоднократно регистрировалось углубление фоновой горизонтальной депрессии сегмента ST в 1 мониторном отведении с абсолютным приростом до 0.8 мм, не сопровождающееся какими-либо субъективными ощущениями пациента, – ишемический генез сомнителен.
Именно на заключении холтеровского мониторирования нередко основывается первичный выбор антиаритмического и антиангинального препарата, а также проводится оценка эффективности терапии в динамике. Поэтому крайне важно,чтобы в заключении четко разделялась главная и второстепенная информация. Наиболее правильно, когда лаконичность используется для формулировок, а детализация – для примеров в общей распечатке. Разумеется, наиболее удачным является заключение, которое не вызывает дополнительных вопросов у других докторов.
Источник