- Восстановление после психоза
- Что необходимо для качественного восстановления после психоза?
- Групповая работа
- Психообразование
- Вспомогательная психотерапия
- Тренинги социальной коммуникации
- Метакогнитивные тренинги
- Лечение и восстановление после психоза в клинике «Психическое здоровье»
- Биологическая обратная связь
- Светотерапия
- Транскраниальная магнитная стимуляция
- Психотическая депрессия
- Психотическая депрессия
- Психотическая депрессия: что это такое и что вы должны знать о ней?
- Симптомы
- Факторы риска
- Чем психотическая депрессия отличается от шизофрении
- Лечение психотической депрессии
- Острое психотическое расстройство (острый психоз) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы острого психотического расстройства
- Патогенез острого психотического расстройства
- Классификация и стадии развития острого психотического расстройства
- Осложнения острого психотического расстройства
- Диагностика острого психотического расстройства
- Лечение острого психотического расстройства
- Антипсихотические лекарственные средства
- Психологическое лечение
- Прогноз. Профилактика
Восстановление после психоза
Медикаментозная терапия является неотъемлемой частью при лечении психозов. Для купирования приступов чаще всего используют нейролептики, а в некоторых случаях — антидепрессанты или нормотимики. Кроме медикаментозных методов при лечении психозов используют психотерапию и методы социальной реабилитации.
Психоз невозможно вылечить самостоятельно, и не рекомендуется практиковать лечение в домашних условиях. При таком лечении, даже при амбулаторном наблюдении психиатра, высока вероятность проявления неадекватного поведения, опасного как для самого пациента, так и для окружающих. В условиях стационара за состоянием больного ведётся постоянное наблюдение, что позволяет свести опасность к минимуму. Для человека с психозом рекомендовано стационарное лечение, длительность которого будет минимум три недели.
Что необходимо для качественного восстановления после психоза?
Кроме ранней диагностики необходимо уделить внимание самому лечебному процессу и вовлечь в него пациента.
Часто пациент не признает себя больным и отказывается идти на контакт со специалистом, что негативно сказывается на вероятном прогнозе течения заболевания. Терапевтическое взаимодействие, альянс, так называемый, комплайенс — это то, что позволяет максимально включить пациента в процесс лечения. Благодаря созданию такого взаимодействия значительно повышается эффективность лечения. Комплайенса порой невероятно сложно достичь. Причиной тому — отрицание пациентом заболевания как такового, либо ложная уверенность пациента в бесполезности медицинской помощи, стигматизация психического заболевания и убежденность в бесполезности лечения. Также среди причин, усложняющих комплайенс, выделяется страх перед психиатрами и лечебными психиатрическими учреждениями.
Во время пребывания в психозе человек может утратить часть социальных связей и навыков. Для их восстановления применяют социальную реабилитацию в индивидуальной и групповой формах.
Групповая работа
Работа в группе эффективна с пациентами, которые не признают наличие у себя заболевания. При такой форме работы они видят людей, имеющих аналогичные симптомы, и это позволяет им увидеть и собственные отклонения. К примеру, больной может оценить, что бредовые идеи других пациентов не соответствуют действительности. В групповой работе важна обратная связь которую он получает от других пациентов, а так же возможность реагировать на их высказывания и поведение. Это очень важная часть ресоциализации пациента.
Психообразование
Существует также еще одно направление, способствующее восстановлению после психоза: психообразование. Это информирование пациента и его семьи о том, что происходит, каковы способы первой помощи при наступлении острого психотического состояния, как правильно распознать симптоматику и предотвратить ее нарастание вовремя.
Вспомогательная психотерапия
Вспомогательная психотерапия направлена на обучение контролю над своим психическим состоянием. Приобретенные знания уменьшают вероятность наступления рецидивов и способствуют формированию уверенности в себе у пациента и его родственников.
Тренинги социальной коммуникации
Для успешной адаптации эффективно применение тренингов социальной коммуникации. На занятиях пациенты учатся правильно воспринимать вербальные и невербальные реакции других людей, развивают собственные коммуникативные навыки и навыки проблемно-решающего поведения.
Метакогнитивные тренинги
В клинике « Психическое здоровье» также применяют при лечении психоза метод метакогнитивного тренинга. Данный метод позволяет больным выявить нарушения в собственном мышлении, а также восстановить когнитивные способности, пострадавшие при заболевании. Благодаря метакогнитивному тренингу пациент учится управлению мышлением и успешной адаптации в социуме впоследствии.
Для работы с восстановлением бытовых и простых трудовых навыков практикуется применение трудовой реабилитации. В рамках реабилитации пациенты выполняют сначала простые работы в клинике, в течение непродолжительного периода времени, а затем сложность и время работ повышается.
Лечение и восстановление после психоза в клинике «Психическое здоровье»
Лечением психозов в клинике « Психическое здоровье» занимаются не только психиатры, но и психотерапевты, психологи, а также социальные педагоги. Это позволяет восстановить состояние человека в минимальные сроки. В нашей клинике при лечении психозов мы применяем комплексный подход, который заключается в сочетании медикаментозных и немедекаментозных методов. Кроме перечисленного выше, нами так же используются и новейшие, безопасные методы инструментальной терапии: биологическая обратная связь ( БОС), транскраниальная магнитная стимуляция ( ТМС), светотерапия.
 Биологическая обратная связь
Биологическая обратная связь
Биологическая обратная связь дает возможность пациенту пронаблюдать за силой собственной реакции на различные стимулы и, при помощи специальных упражнений выработать новые, более эффективные навыки реагирования. 
 Светотерапия
Светотерапия
Благоприятно влияет на циркадные ритмы организма (режим сна и бодрствования), что способствует восстановлению организма человека, пережившего психотический эпизод.
 Транскраниальная магнитная стимуляция
Транскраниальная магнитная стимуляция
Позволяет отследить то состояние, в котором находится моторная зона коры головного мозга. Также ТМС за счет магнитного импульса воздействует на кору угнетающе или возбуждающе, в зависимости от того состояния, в котором находится пациент, оказывая лечебное воздействие.
Такое сочетание различных методов воздействия на болезнь значительно снижает сроки лечения и приводит к эффективным результатам.
В нашей практике мы используем только зарекомендовавшие себя, надежные хорошо проверенные методы диагностики и терапии. Дополнительно хочется отметить, что оказание своевременной помощи — залог успешного прогноза лечения психозов.
Остались вопросы? Мы знаем, как Вам помочь! Позвоните нам
Источник
Психотическая депрессия
Психотическая депрессия
Психотическая депрессия: что это такое и что вы должны знать о ней?
Депрессия с психозом встречается чаще, чем вы думаете, и поддаётся эффективному лечению.
Тяжелая депрессия сама по себе изнуряет и пугает. Но у некоторых людей это происходит наряду с психозом, преходящим психическим состоянием, характеризующимся ненормальным восприятием, которое может включать бред и галлюцинации. Когда психоз сопровождает большое депрессивное расстройство, это называется психотической депрессией или депрессией с психозом. Подсчитано, что от 14% до почти 50% людей с диагнозом депрессии имеют психотическую депрессию, и гериатрические пациенты особенно склонны к ней.
Психотическая депрессия очень серьезно воспринимается психиатрами, поскольку человек, страдающий от нее, подвергается повышенному риску самоповреждения и самоубийств.
Уровень самоубийств у людей с психотической депрессией, когда они больны и находятся в острой фазе, намного выше, чем при тяжелой депрессии.
Важно отличать психотическую депрессию от психоза, а также от шизофрении. Психоз сам по себе не является болезнью. Это не болезнь сама по себе, так же как и повышенная температура, например, не является болезнью. Психоз вызван нарушением в той части мозга, которая помогает нам различать то, что происходит внутри, и то, что происходит снаружи.
Психоз — распространенное явление. Примерно 3% населения могут испытать это в какой-то момент. Некоторые изменения мозга заставляют человека видеть или слышать то, чего нет. И чем дольше человек переживает психоз, не получая лечения, тем больше он начинает убеждаться в том, что вещи, которые он видит и слышит реальны.”
В то время как психоз может выглядеть как шизофрения, отличие в том, что у человека с шизофренией будут бред и галлюцинации независимо от того, находится ли он при этом в депрессии.
Симптомы
Чтобы называться психотической депрессией, большая депрессивное расстройство должно протекать наряду с бредом и/или галлюцинациями. Как правило, психотические симптомы имеют депрессивную «тему», например, бред виновности, бред греховности, бред обнищания, бред самоуничижения, ипохондрический бред или нигилистический бред.
Как правило, человек с психотической депрессией проявляет подавленное, грустное настроение, тревогу или ажитацию, плохую концентрацию и чувство отсутствия самооценки.
Например, человек может сказать, что он умирает от рака, или что он потерял все свои деньги, или что он сделал что-то плохое, например, не заплатил налоги. Интересно, что на первый взгляд эти заблуждения могут оказаться правдой. В них есть что-то реальное.
Одна из причин, по которой психотическую депрессию нелегко диагностировать, заключается в том, что люди с психотической депрессией часто осознают, что их мысли могут быть «не совсем правильными», поэтому они держат их при себе.
А еще есть психотические черты. Человек слышит или видит голоса и вещи, которые не реальны, которые являются галлюцинациями, и верит в вещи, которые не реальны, которые являются иллюзиями. Галлюцинации очень распространены и носят угнетающий, нигилистический характер.
Факторы риска
Кроме того, с возрастом у людей чаще развивается психотическая депрессия. Психотическая депрессия может возникнуть в любой возрастной группе, но это не редкость для тех, у кого нет предшествующей психиатрической истории, поэтому психотическая депрессия может возникнуть в возрасте 60, 70 или 80 лет. У пожилых людей более вероятно появления бреда бедности (обнищания) или соматического бреда, например, веры в то, что человек страдает от смертельной болезни.
Чем психотическая депрессия отличается от шизофрении
Если у человека чистый психоз, без проявления депрессии, то это, скорее всего, шизофрения. А при шизофрении депрессия обычно не преобладает, и у человека возникают галлюцинации и бред, которые не проходят. У них также снижены мышление, чувства и мотивация.
Шизофрения, как правило, появляется впервые, когда пациент находится в позднем подростковом или раннем 20-летнем возрасте, в то время как люди могут иметь психотическую депрессию в любом возрасте. Шизофрения более длительная и не эпизодическая.
Лечение психотической депрессии
Есть два способа лечения психотической депрессии. Сочетание антидепрессанта с антипсихотиком — это основной метод лечения, а электроконвульсивная терапия (ЭСТ) — это один из вариантов терапии (ее применение зависит от тяжести состояния).
Психотерапия тоже может быть полезна, но только после того, как начата первая линия лечения медикаментами или ЭСТ.
Прогноз выздоровления от психотической депрессии очень благоприятный. Но по большей части, человек, который получает правильное лечение от психотической депрессии, может вернуться к своему нормальному состоянию через пару месяцев.
При первых признаках заболевания важно сразу обратиться к врачу. Правильно поставленный диагноз и вовремя полученное лечение способны сохранить здоровье и качество жизни на долгие годы.
Источник
Острое психотическое расстройство (острый психоз) — симптомы и лечение
Что такое острое психотическое расстройство (острый психоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федотова Ильи Андреевича, психотерапевта со стажем в 12 лет.
Определение болезни. Причины заболевания
Острое психотические расстройство (ОПР) или острый психоз — это болезненное психическое состояние, при котором возникают трудности с определением того, что реально, а что нет. При этом расстройстве у человека формируются ложные убеждения, не поддающиеся разубеждению (бредовые идеи), он начинает воспринимать вещи, которые не видят или не слышат другие (галлюцинации). [1]
Иногда люди с острым психозом отличаются некогерентной (разорванной или дезорганизованной) речью и поведением, которое не соответствует внешней ситуации (в быту это называют неадекватностью). Также у них могут возникать проблемы со сном, социальная отстранённость, отсутствие мотивации и трудности при выполнении ежедневных действий. [1]
Данное расстройство было описано ещё в древние времена: Гиппократ упоминает о нём уже в IV веке до н. э. [2]
В среднем около 3% людей в какой-то момент своей жизни переживают психоз, у трети из них это связано с развитием шизофрении. [1]
Острый психоз имеет много различных причин: [1]
- психические заболевания (шизофрения или биполярное аффективное расстройство);
- длительная депривация сна (частичное или полное его отсутствие);
- некоторые тяжёлые соматические расстройства (в таком случае речь идёт о соматогенном психозе);
- некоторые лекарственные и наркотические психоактивные вещества. [2]
Отдельно выделяют два реактивных психоза:
- послеродовой психоз — может возникнуть после рождения ребёнка и связан с комплексом причин (например, наличие психического заболевания у самой матери, неблагоприятное течение родов и т. д.);
- психогенный психоз — возникает как реакция на сильную психотравмирующую ситуацию (например, смерть близкого человека). [3]
Симптомы острого психотического расстройства
Об остром психозе свидетельствуют четыре основных симптома: сенестопатии, иллюзии, галлюцинации и бредовые идеи.
Сенестопатии — это необычные, вычурные, неприятные соматические ощущения, которые могут быть связаны с заболеваниями внутренних органов или существовать в воображении пациента-ипохондрика.
Наиболее часто сенестопатии встречаются:
- при психозах инволюционного возраста, т. е. у людей 45-60 лет, в организме которых запускается процесс «старения» органов и тканей — проявляются в форме неприятных ощущений свербения, ползания, перемещения в коже (бред одержимости кожными паразитами);
- при шизофрении — носят самый вычурный характер (ощущения переливания, сжатия, распирания, жжения) и служат основой для бреда воздействия и ипохондрических видов бреда.
Иллюзии — это искажённые, неверные восприятия реально существующего объекта. Они могут возникать также и у психически здоровых людей, поскольку искажённое восприятие объекта зависит, например, от освещённости, эмоционального состояния человека или состояния слухового анализатора (слабослышащие люди).
При психозах могут возникнуть:
- вербальные иллюзии — реальная речь окружающих людей воспринимается как враждебные высказывания;
- парейдолическиеиллюзии — встречается при делириях (расстройствах психики с помрачением сознания) интоксикационного или травматического происхождения. Так, пациент с алкогольным делирием (белой горячкой) в пятнах на обоях замечает шевеление и причудливые, меняющиеся лица, а в трещинах на потолке замечает змей, готовых наброситься на него. При сумеречных помрачениях сознания, связанных с травмой или эпилепсией, больной воспринимает врача как убийцу, а фонендоскоп в его руке — как направленный на него пистолет.
Галлюцинации — это восприятия объекта, которого на самом деле не существует. Чаще всего они бывают слуховыми или вербальными. Например, пациент слышит несуществующие «голоса», которые могут исполнять различные роли:
- комментировать его действия (комментирующие галлюцинации);
- нападать или защищать (драматические галлюцинации);
- оправдывать и хвалить (ангельские галлюцинации);
- навязчиво и бессистемно что-то повторять (стереотипные или навязчивые галлюцинации);
- приказывать что-либо сделать (императивные галлюцинации) — могут быть опасными для больного и окружающих.
Галлюцинации, связанные с ОПР, следует отличать от галлюцинации, вызванных болезнью, и от проявлений эйдетизма — феноменальной способности визуализировать представления (воспоминания) с необыкновенной чувственной яркостью, которая встречается у художников и детей, причём у детей яркие и «живые» образы визуализированных представлений могут выполнять роль героев-друзей и собеседников.
Бредовые идеи — это субъективные суждения, принимающиеся пациентом с ОПР за истину, которые объективно являются ложными, направдоподобными, нелепыми и не соответствуют реальности. Разубедить пациента или психологически скорректировать такие умозаключения невозможно.
Бредовые идеи бывают:
- первичными — связанными с поражением мышления
- вторичными — происходящими на почве иллюзий, галлюцинаций или психических автоматизмов (когда человек перестаёт быть хозяином собственных мыслей);
- систематизированными — подкреплёнными субъективными доказательствами самого пациента (всё, что не сходится с доказательством, отвергается);
- несистематизированными — лишеными доказательной базы и логики;
- инкапсулированными — отрывочными;
- резидуальными — остаточными, затухающими;
- образными — отражающими преобладающее настроение;
- интерпретативными — произвольно истолковывающими реальность.
Бредовые идеи могут возникать и у здоровых людей, которые тесно общаются с «бредовыми» больными. Такая форма бреда называется индуцированной. Если человек с ОПР обладает сильной харизмой и лидерскими качествами, то индуцированный бред может стать своеобразной «эпидемией».
По содержанию бредовые идеи бывают:
- паранойяльными — идеи особого отношения;
- параноидными — идеи преследования;
- парафренными — идеи величия, богатства и переоценки своих возможностей.
Патогенез острого психотического расстройства
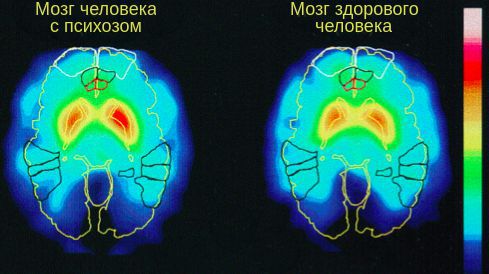
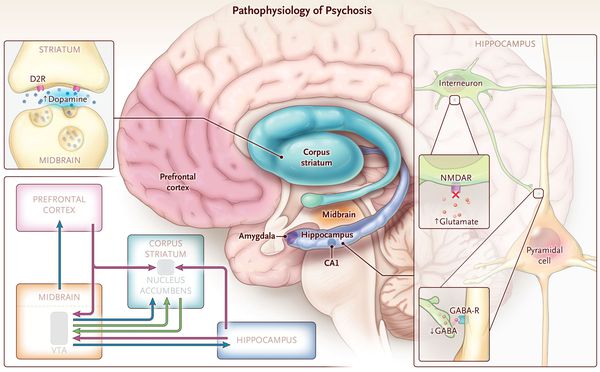
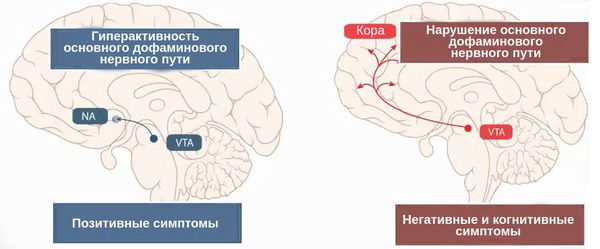
ОПР традиционно рассматривается как следствие нарушения работы дофаминовой нейротрансмиттерной системы головного мозга. Данная гипотеза утверждает, что психоз является результатом гиперактивности дофамина в головном мозге, особенно в мезолимбической системе. [4] Дофамин — это вещество, участвующее в передаче импульсов между нервными клетками.
Главный источник доказательств этой гипотезы — это фармакологические эффекты антипсихотических препаратов, которые блокируют D2-дофаминвые рецепторы, тем самым уменьшая интенсивность психотических симптомов. И наоборот: препараты, которые увеличивают выработку дофамина или блокируют его «возврат» и разрушение (например, амфетамины и кокаин), могут провоцировать психоз. [5]
Дисфункция рецепторов NMDA, которые влияют на интенсивность взаимодействия нервных клеток, также была предложена как возможный механизм возникновения психоза. [5] Эта теория подкрепляется тем фактом, что парциальные антагонисты рецепторов NMDA, такие как кетамин и декстрометорфан, при больших передозировках способствуют появлению психотического состояния. Симптомы такой интоксикации считаются зеркальными симптомами шизофрении, причём возникают как позитивные (продуктивные), так и негативные симптомы. [6]
Антагонизм NMDA-рецепторов помимо провоцирования симптомов, напоминающих психоз, проявляется и другими нейрофизиологическими аспектами: уменьшение амплитуды P50, P300 и других вызванных потенциалов нервных клеток. [6]
Длительный приём или высокие дозы психостимуляторов могут изменить нормальное функционирование головного мозга, делая его похожим на маниакальную фазу биполярного расстройства — одну из разновидностей психотических состояний. [7] Антагонисты NMDA-рецепторов реплицируют некоторые из так называемых «негативных» симптомов, например, расстройство мышления (в малых дозах) и кататонию (в высоких дозах). Психостимуляторы, особенно у тех, кто уже склонен к психотическому стилю мышления, могут вызывать некоторые «позитивные» симптомы, такие как бредовые убеждения, особенно персекуторного (преследующего) содержания.
Классификация и стадии развития острого психотического расстройства
Острый психоз бывает:
- первичным — является результатом психиатрического расстройства, которому не предшествовали другие нарушения;
- вторичным — вызван другими медицинскими проблемами. [4]
Первичные психозы необходимо лечить сразу при помощи антипсихотических препаратов, а вторичные требуют устранения первопричины: опухоли мозга, интоксикации и другой патологии.
ОПР классифицируются в зависимости от психиатрического расстройства, к которому они отнесены. Если они связаны с расстройствами шизофренического спектра, то острые психозы могут приобретать следующие формы: [8]
1. Параноидная шизофрения — общие критерии шизофрении, выраженные галлюцинации и/ил и бред (например, бред преследования, отношения и значения; обонятельные, а также слуховые галлюцинации угрожающего или приказного характера). «Негативные» симптомы присутствуют, но не являются ведущими. Течение эпизодическое или хроническое.
2. Гебефреническая (гебефренная) шизофрения — дезорганизованное мышление, разорванная речь, стремление к изоляции, безэмоциональное и бесцельное поведение. Начинается довольно рано, прогноз плохой из-за выраженных «негативных» расстройств.
3. Кататоническая шизофрения — доминируют двигательные расстройства (но не имеют диагностического значения для шизофрении):
- ступор или мутизм (отсутствие речи);
- возбуждение (моторная активность, которую человек не может контролировать);
- застывание;
- негативизм;
- ригидность (сопротивляемость или отсутствие реакции в ответ на стимулы);
- восковая гибкость (удерживание частей тела в определённом положении);
- другие симптомы (например, автоматическая подчиняемость и персеверация — упорное повторение действия).
4. Простой тип шизофрении — прогрессирующее развитие негативных симптомов отсутствие выраженных галлюцинаций, бреда и кататонических проявлений, существенные изменениях поведения (потеря интересов, бездеятельность и социальная аутизация).
5. Постшизофреническая депрессия — один из этапов приступообразной шизофрении, развивается после наступления психотического приступа.
6. Остаточная шизофрения:
- отчётливые негативные шизофренические симптомы (сниженная активность, эмоциональная сглаженность, пассивность, бедность мимики);
- наличие в прошлом хотя бы одного отчётливого психотического эпизода, отвечающего критериям шизофрении;
- наличие негативных шизофренических симптомов и периода, при котором интенсивность и частота бреда и галлюцинаций минимальны;
- отсутствие деменции или другой мозговой патологии;
- отсутствие хронической депрессии.
В следующем пересмотре МКБ-11 предложено отказаться от форм шизофрении. Это связано со сложностью в дифференциации форм между собой, а также с тем, что в практике часто наблюдается переход болезни из одной формы в другую.
Осложнения острого психотического расстройства
Люди, у которых ранее возникали ОПР, чаще других злоупотребляют наркотиками и/или алкоголем. Некоторые используют их для лечения психотических симптомов. И хотя психоактивные вещества действительно облегчают проявления психозов (пусть кратковременно и незначительно), злоупотребление ими может только усугубить психотические симптомы или вызвать другие проблемы.
Например, исследования показывают, что люди с шизофренией чаще курят. Никотин помогает им справляться с тревогой, а также уменьшает некоторые побочные действия антипсихотической терапии. Но при этом в разы повышается риск возникновения рака лёгких и сосудистых катастроф (инсультов и инфарктов). Поэтому наркотики и алкоголь не используются как лекарственные препараты: их применение не решает проблемы, а лишь путём мнимого облегчения присоединяет другую проблему. [3]
При отсутствии лечения психотические симптомы могут привести к нарушениям в социальном сфере: проблемы в учёбе и работе, напряженные семейные отношения и потеря близких социальных контактов — друзей и знакомых. Чем дольше симптомы не проходят, тем больше риск возникновения дополнительных проблем — частые безосновательные вызовы скорой медицинской помощи, поступление в психиатрическую больницу, проблемы с законом. В целом всё это называют «социальным дрейфом» — потерей социального статуса, профессиональных навыков, компетенций с нарушением накопленных в течение жизни контактов. Финалом такого дрейфа становится бездомность и потребность в постоянном социальном сопровождении. Поэтому среди бездомных людей очень высок процент людей с психотическими расстройствами. [3]
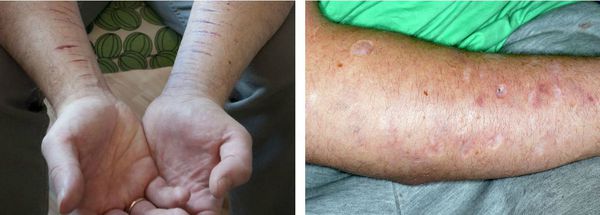
У людей с острым психозом также высок риск самоповреждения и самоубийства. Поэтому если пациент наносит себе вред, следует немедленно обратиться к врачу или в службу «Телефона доверия». Близким людям следует обращать внимание на признаки необъяснимых порезов, ушибов или ожогов от сигарет, которые обычно находятся на запястьях, руках, бёдрах и груди.
Люди с ОПР, которые наносят себе вред, могут всегда быть одеты в закрывающую одежду, даже в жаркую погоду. Ввиду непосредственной опасности допускается недобровольное освидетельствование таких пациентов врачами-психиатрами, а также недобровольное лечение в условиях психиатрических стационаров.
Диагностика острого психотического расстройства
Диагностика ОПР в первую очередь проводится путём наблюдения за поведением пациента и беседы с ним. В процессе такого обследования можно выявить объективные признаки наличия психотических переживаний:
- дезорганизованное поведение и речь — порой речь больного настолько нарушена, что невозможно понять, о чём он хочет сказать (это называют «словесной окрошкой»);
- признаки галлюцинаций — больной может постоянно закрывать уши, разговаривать, когда рядом нет никого, смотреть мимо собеседника и т.д.;
- косвенные показатели наличия бредовых переживаний — например, больной может обматывать голову металлическими предметами, так как думает, что ему на мозг воздействуют лучами.
Кроме того, проводится перечень дополнительных параклинических обследований, чтобы исключить внешнюю, отличную от психических расстройств причину:
- томография головного мозга — для исключения опухолей и сосудистых нарушений;
- обследования на психоактивные вещества и другие.
Когда все внешние причины исключены, переходят к дифференциальной диагностике среди психиатрических причин острого психоза. Самым частым фактором возникновения ОПР является шизофрения. Долгое время диагностика шизофрении строилась на симптомах Курта Шнайдера, который выявил их путём статистического анализа историй болезней:
- звучание мыслей;
- галлюцинации от третьего лица;
- галлюцинации в форме комментариев;
- соматические галлюцинации;
- отнятие или вкладывание мыслей;
- трансляция (открытость) мыслей;
- бредовое восприятие;
- восприятие ощущений или действий, будто они вызваны чьим-то воздействием.
В современных классификациях отмечается отхождение от этих критериев, так как они показали свою малую специфичность именно для шизофрении.
Другими психиатрическими причинами ОПР могут быть:
- биполярное аффективное расстройство — тогда в клинике психоза будут преобладать аффективные (эмоциональные) нарушения;
- деменция — в этом случае в клинике психоза будет много психоорганических знаков;
- абстинентный синдром после злоупотребления психоактивными веществами.
Лечение острого психотического расстройства
Лечение ОПР включает комбинацию антипсихотических препаратов, психологических методов и социальной поддержки (поддержка социальных потребностей человека, таких как образование, занятость или жилье).
Антипсихотические лекарственные средства
Обычно данные препараты рекомендуются в качестве первого и самого главного метода лечения психоза. Они блокируют действие избытка дофамина в головном мозге. [3]
Антипсихотические препараты подходят далеко не всем, так как их побочные эффекты могут воздействовать на людей по-разному. Например, антипсихотические средства необходимо тщательно контролировать и подбирать людям, страдающими сердечно-сосудистыми заболеваниями, эпилепсией и другими состояниями, которые вызывают судороги или припадки.
Побочные эффекты могут таких препаратов включать в себя сонливость, дрожание, увеличение веса, возбуждение, мышечные подёргивания и спазмы, затуманенное зрение, головокружение, запор, потерю полового влечения (либидо), сухость во рту и другие. Они все обратимы и корректируемы.
Антипсихотики уменьшают чувство тревоги в течение нескольких часов их использования. Но чтобы уменьшить непосредственно психотические симптомы, такие как галлюцинации или бредовые мысли, может потребоваться приём на протяжении несколько дней или недель.
Антипсихотики можно принимать внутрь (перорально) или в виде инъекций. Существует несколько антипсихотических препаратов с медленным высвобождением, при лечении которыми требуется только одна инъекция каждые две-шесть недель (например, пролонги для поддерживающей терапии).
После эпизода психоза большинству людей, которые поправляются при приёме лекарств, нужно продолжать принимать их как минимум в течение года. Около 50% людей должны принимать лекарства более длительное время, чтобы предотвратить повторение симптомов. Если у человека тяжёлые психотические эпизоды, их, возможно, придётся отправить в психиатрическую больницу для лечения.
Психологическое лечение
К психологическим методам лечения относятся:
- когнитивно-поведенческая терапия (КПТ), основанная на индивидуальной беседе — весьма успешна в оказании помощи людям с психозами;
- семейные вмешательства — участие в терапии членов семьи и близких друзей снижают потребность в стационарном лечении.
Прогноз. Профилактика
Перед развитием ОПР у людей обычно наблюдаются критерии ультравысокого риска развития психоза:
- эпизодическое появление одного психотического симптома или более:
- галлюцинаций;
- бреда;
- формальных нарушений мышления (разорванности мышления, ощущения «наплыва мыслей» или их «блокировки» и т. п.);
- появление одного аттенуированного (сглаженного) психотического симптома или более:
- идей отношения (мыслей о том, что другие по-особому относятся к нему);
- странных убеждений или необычного «магического» мышления, включая идеи грандиозности;
- параноидных идей;
- необычного перцептивного опыта (элементарных обманов восприятия);
- странностей мышления и речи;
- присутствие наследственных факторов риска (история психозов, шизоидного или шизотипического расстройств личности у родственников).
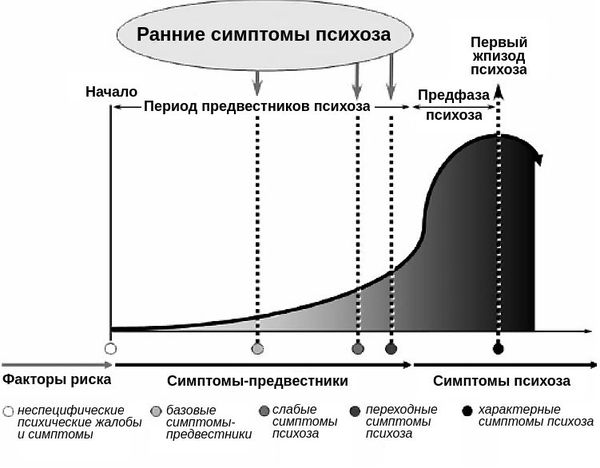
Развитие ОПР очень важно «поймать» на этапе перечисленных ранних проявлений, так как только это позволяет приостановить развитие серьёзных необратимых изменений личности.
Период симптомов-предвестников, который протекает перед началом острых психотических проявлений, называют «окном возможностей», когда можно реально изменить ход заболевания. Все остальные попытки лечебного вмешательства после манифеста психоза лишь облегчают состояние больного, но не позволяют радикально повлиять на течение самого заболевания.
Первичная профилактика психоза включает в себя:
- знание факторов риска ОПР;
- использование методов, позволяющих снизить риск возникновения этих факторов;
- знание нейробиологических путей, опосредующих воздействие различных факторов риска в процессе развития ОПР, и наличие специальных вмешательств, блокирующих эти факторы риска, приводящие к заболеванию.
Вторичная профилактика психоза (после перенесённого психотического эпизода):
- идентификация группы людей с высоким риском рецидивов;
- наличие безопасных и эффективных специфических методов лечения, которые снижают вероятность рецидивов;
- наличие конкретных, эффективных методов лечения, которые могут предотвратить или замедлить прогрессирование заболевания.
Источник
 Биологическая обратная связь
Биологическая обратная связь