- Нарушения сердечного ритма во время ночного сна
- ЧСС у здоровых мужчин и женщин во время ночного сна
- Обструктивное ночное апноэ – одна из причин нарушений сердечного ритма в ночное время
- Другие причины нарушений сердечного ритма в ночное время
- Избавляемся от панических атак перед сном
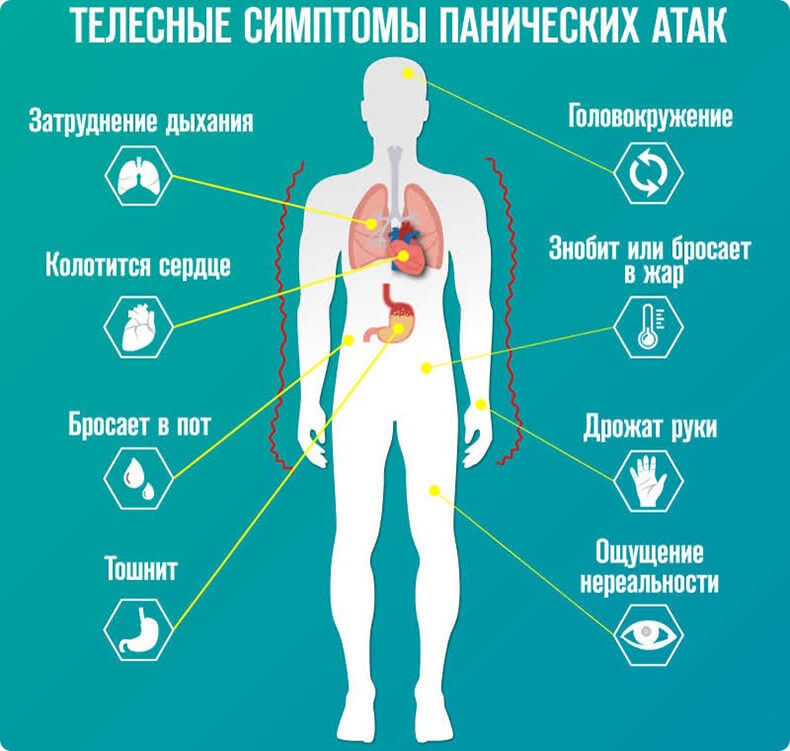
- Симптомы ПА
- Беспричинная паника ночью: что делать?
- Ночная аритмия
- Ночная аритмия
- Что такое аритмия?
- Причины возникновения
- Возможные симптомы
- Почему возникает ночная аритмия?
- Диагностика
- Лечение и прогноз
- Профилактика ночной аритмии
Нарушения сердечного ритма во время ночного сна
В нашем сердце есть группа специальных клеток, которые вырабатывают электрические импульсы и заставляют предсердия и желудочки сокращаться в определенном ритме и последовательности.
Благодаря специальным клеткам и собственной электропроводящей системе сердце работает в определенном ритме и последовательности
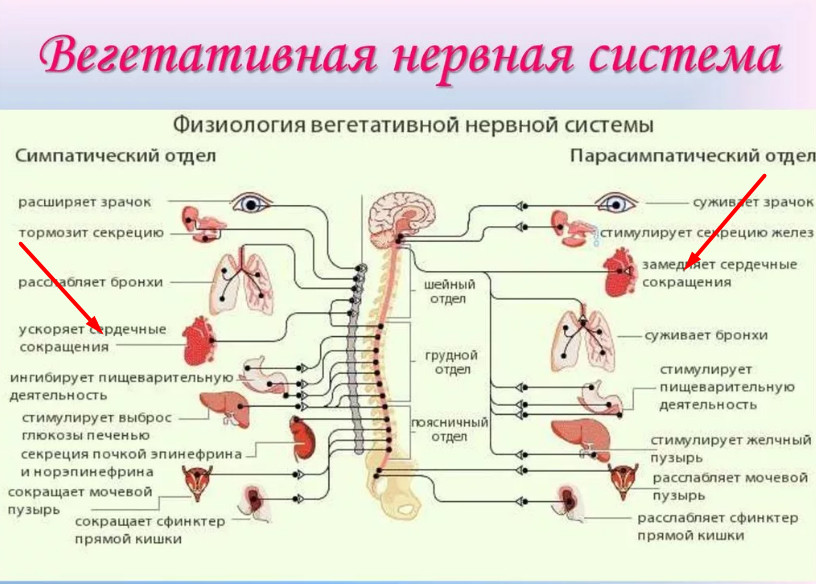
Мозг не в состоянии дать сердцу команду остановиться, работать быстрее или, наоборот, медленнее. Однако говорить о том, что сердце работает полностью автономно – неправильно. На частоту сердечных сокращений оказывает влияние вегетативная нервная система, которая состоит из двух отделов – симпатического и парасимпатического.
Физиология вегетативной нервной системы
Симпатическая нервная система отвечает за реакцию сердца на физическую нагрузку, стрессы, поступление в кровь питательных или токсичных веществ, иные внешние или внутренние раздражители. Она доминирует в период бодрствования, в светлое время суток. Чем сильнее раздражитель, тем выше частота сердечных сокращений.
Парасимпатический отдел превалирует во время отдыха и, особенно, ночного сна, позволяя «вечному двигателю» – сердечной мышце – работать в более спокойном режиме. Врачи образно называют ночь «царством вагуса», блуждающего нерва (vagus, лат.) – «главного управляющего» парасимпатикой.
Работа парасимпатической нервной системы может нарушаться по целому ряду причин, одна из которых – плохое качество ночного сна. Только если сон проходит все свои фазы (стадии) и циклы, вегетатика не страдает и сердце получает возможность полноценно отдохнуть.
Стадии цикла сна
В норме у взрослого человека разница между средними значениями дневного и ночного пульса достигает 7-10 ударов в минуту, а частота сердечных сокращений во время сна зависит от возраста и пола.
ЧСС у здоровых мужчин и женщин во время ночного сна
| Возраст | Мужчины | Женщины |
| 18-50 лет | max ЧСС — 75, min — 45 | max ЧСС — 70, min — 40 |
| 51-80 лет | max ЧСС — 85, min — 50 | max ЧСС — 80, min — 45 |
Необходимо добавить, что наибольшую «власть» над сердцем парасимпатика получает в районе 4 часов утра – именно в это время, в фазе глубокого сна (3 стадия) в норме отмечается максимальное замедление частоты сердечных сокращений.
Работа по ночам или недостаточно качественный ночной сон приводят к разбалансировке вегетативной нервной системы – ее симпатический отдел начинает преобладать и днем, и ночью. Результатом становится ночная тахикардия (увеличение частоты сердечных сокращений ваше нормальных значений), быстрое истощение сердечной мышцы и сбои ритма.
Обструктивное ночное апноэ – одна из причин нарушений сердечного ритма в ночное время
Плохое качество ночного сна очень часто связано с обструктивным апноэ. У апноиков нарушение механики сна сочетается с кислородным голоданием. Нехватку кислорода, в том числе, ощущает и сердце. Это заставляет сердечную мышцу работать в экономном режиме, то есть сокращаться реже, чем обычно – у человека периодически возникает брадикардия (снижение ЧСС до 35 и менее ударов в минуту).
В то же время, симпатическая нервная система постоянно «подстегивает» изношенное сердце, вызывая тахикардию и переутомление сердечной мышцы, которая и без того страдает от нехватки кислорода. В результате сердце начинает биться нерегулярно, сокращаться хаотически – «мерцать». Мерцательная аритмия – очень серьезное нарушение ритма, которое без лечения приводит к развитию сердечной недостаточности, тромбозу коронарных артерий и инфарктам.
Чередование мерцательной аритмии с компенсаторной брадикардией обычно также сопровождается эпизодами остановки сердца – асистолией. После остановки «мотор» может больше не завестись, поэтому таким больным часто устанавливают прибор, искусственно воздействующий на сердечный ритм, – кардиостимулятор.
Своевременное эффективное лечение обструктивного апноэ позволяет нормализовать ночной сон, отстроить вегетатику и устранить кислородное голодание сердца, которое вновь начнет работать правильно и без перегрузок.
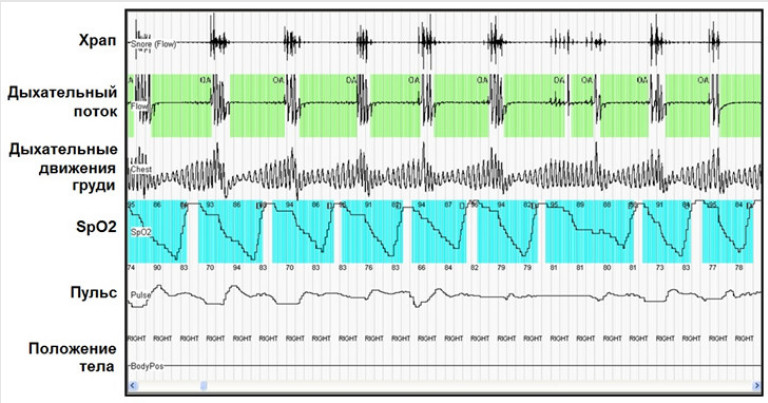
Полисомнография позволяет всесторонне проанализировать работу органов дыхания, сердца и сосудов во время ночного сна
Понять, является ли причиной проблем с сердечным ритмом ночное апноэ, поможет специальное обследование – полисомнография или кардиореспираторное мониторирование.
Кардиореспираторное мониторирование дает возможность выявить эпизоды апноэ и нарушений ритма
Другие причины нарушений сердечного ритма в ночное время
Если дыхание во время сна не нарушено, но сердце по ночам бьется неравномерно, слишком часто или, наоборот, редко, нужно искать другую причину. Это могут быть различные заболевания, а также действие поступающих с пищей или напитками веществ (например, кофеина), лекарственных препаратов.
Так, например, учащение сердечного ритма ночью свыше 90 ударов в минуту становится следствием:
- гипертонии (повышенного артериального давления) или, наоборот, гипотонии (низкого давления) в сочетании с вегетососудистой дистонией;
- панических атак;
- снижения тонуса блуждающего нерва;
- минерального дисбаланса;
- сильного стресса;
- употребления перед сном кофе или крепкого чая;
- действия некоторых лекарственных веществ – атропина, эфедрина, камфоры.
Брадикардия может быть вызвана:
- патологическим повышением тонуса блуждающего нерва, в том числе связанного с отягощенной наследственностью, черепно-мозговыми травмами, инфекционными заболеваниями;
- возрастными сосудистыми изменениями;
- нарушением гормонального фона;
- ишемической болезнью сердца и другими сердечными патологиями;
- приемом лекарственных препаратов, снижающих тонус симпатической нервной системы.
Важный момент! Если вышеперечисленные проблемы сочетаются с обструктивным апноэ, прогноз значительно ухудшается. Без восстановления нормального ночного дыхания и полноценного сна прием лекарственных препаратов либо не приносит результата, либо позволяет восстановить сердечный ритм неполностью и на непродолжительное время.
При нарушении сердечного ритма во время ночного сна рекомендуется проконсультироваться у сомнолога и пройти обследование
Поэтому если сердце по ночам работает неправильно, необходимо, прежде всего, записаться на приме к врачу-сомнологу и пройти диагностику. Если у вас обнаружат апноэ сна, то не исключено, что, избавившись от этой проблемы, вы сможете забыть и о проблемах с сердечным ритмом без какого-либо дополнительного лечения.
Источник
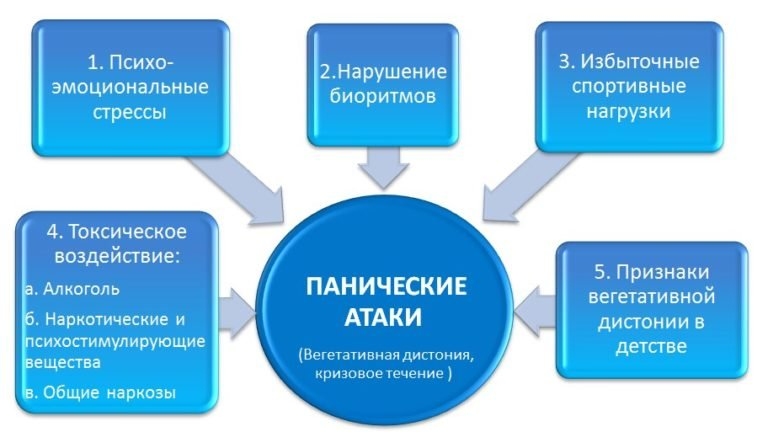
Избавляемся от панических атак перед сном
Приступы беспричинной тревожности в основном возникают во время бодрствования, но могут проявляться перед сном или во время сна. Столкнувшись с неприятным и пугающим ощущением один раз, человек со страхом ожидает повторения. На фоне этого у него развивается бессонница, постоянная усталость, фобии и расстройства.
Симптомы ПА
Причины панических атак точно не известны. Медики отмечают, что в 15% случаев в основе нарушения лежит наследственность. Приступ могут спровоцировать психогенные, биологические, физиогенные факторы — от неприятностей на работе до злоупотребления алкоголем или кофе. Иными словами, это расстройство — реакция организма, психики на стресс или превышение наших возможностей.
О панической атаке можно говорить, если вы испытываете перед засыпанием четыре или более симптомов из перечисленных:
- учащенное сердцебиение;
- потливость;
- озноб, внутренняя дрожь, жар-холод;
- ощущение нехватки воздуха;
- дискомфорт в левой стороне груди;
- головокружение, предобморочное состояние;
- страх смерти или страх сойти с ума;
- онемение конечностей, судороги.
Ночные приступы происходят внезапно, часто с 12 часов ночи до 4 часов утра, достигают пика в течение 10 минут. Длительность паники — 15-30 минут, после чего человек испытывает слабость, разбитость или, наоборот, облегчение. Чем тяжелее он перенес первый приступ, тем сложнее ему бороться с этим дальше.
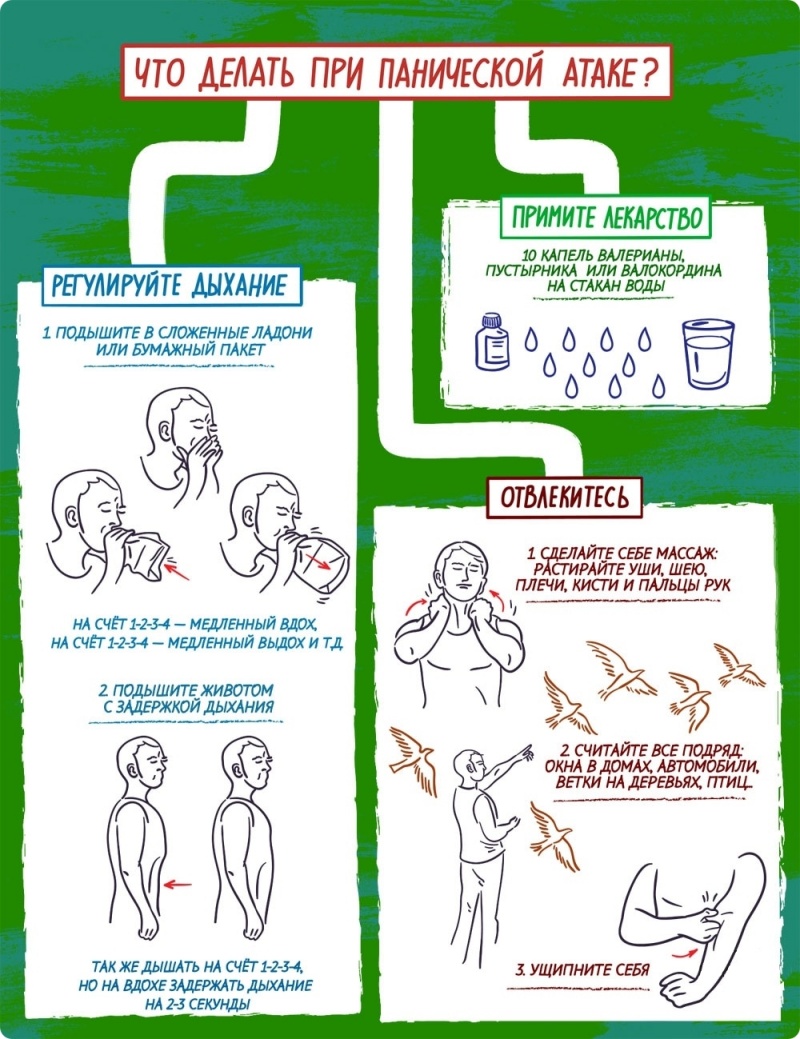
Беспричинная паника ночью: что делать?
- Почувствовав приближение панической атаки при засыпании, не вскакивайте с кровати, не бегите — мышечное напряжение усиливает вегетативные реакции и возбуждение.
- Успокойтесь, сделайте два коротких вдоха и один длинный выдох. 3-4 повторения восстанавливают сердечный ритм, снижают кровяное давление.
- Напрягите предплечья на обеих руках. Сжатыми в кулак кистями покрутите по часовой стрелке. Сделайте 3-4 подхода с максимальным напряжением предплечий. В завершении — расслабляющий выдох.
- Массаж пальцев, ушей, кистей поможет расслабиться.
- Переключите мысли, например, рассматривайте окружающие предметы, считайте их количество. Не забывайте при этом дышать. Если есть возможность, поговорите с кем-то из близких, погладьте животное, послушайте негромкую музыку, чтобы отвлечься.
Важно понимать, что паническая атака — не соматическое заболевание. Диагностикой и лечением психических нарушений занимается психотерапевт.
Врач психотерапевт высшей категории И. Г. Гернет поможет разобраться в причинах тревожности, проведет сеанс терапии, научит вас контролировать мысли, правильно дышать перед засыпанием. Прием ведется анонимно. Доктор выезжает на дом к пациенту. Вы навсегда избавитесь от ПА днем и во время сна.
Источник
Ночная аритмия
Ночная аритмия
Аритмия считается самым распространенным функциональным заболеванием сердца. Некоторые формы нарушения ритма имеют доброкачественное течение, однако частые приступы опасны возможными осложнениями. При этом обострение может возникнуть в любое время дня. Ночная аритмия сердца является одним из самых неприятных симптомов.
Что такое аритмия?
Любое расстройство деятельности сердца, сопровождающееся изменением частоты или последовательности сокращений, называют аритмией. Многообразие причин возникновения и особенностей течения определяет существование нескольких форм болезни. Наиболее распространенными видами являются тахикардия и брадикардия. Доброкачественное течение характерно для подростков и детей, у которых нет первичных заболеваний сердечно-сосудистой системы.
Для понимания механизма развития аритмии необходимо учитывать особенности анатомии и физиологии сердца. Мышечная оболочка сердца, миокард, сокращается с определенной скоростью и частотой. Также немаловажное значение имеет последовательность фаз активности – наличие периода непосредственно сердцебиения (систолы) и отдыха (диастолы). Во время диастолы камеры органа успевают заполниться кровью перед новым сокращением. Ритм сердцебиения определяется частотой генерации импульса в синусовом узле предсердий. На остальные отделы миокарда импульс распространяется через вторичные проводящие узлы и волокна. Аритмия может быть обусловлена неправильным строением и поражением проводящих путей, а также вторичными расстройствами регуляции сердца.
Основные виды патологии:
- Экстрасистолия – возникновение нового сокращения (систолы) сразу после предыдущего. Пропуск этапа диастолы не позволяет камерам сердца наполниться кровью перед новым сердцебиением. Это наиболее доброкачественная форма аритмии.
- Тахикардия – слишком частые сердцебиения (более 100 ударов в минуту). Последовательность фаз не нарушается.
- Брадикардия – слишком редкие сердцебиения (менее 60 ударов в минуту).
- Трепетание – быстрые и непостоянные сокращения миокарда предсердий или желудочков. Такая форма патологии может постепенно переходит в фибрилляцию.
- Фибрилляция – быстрые и хаотичные сокращения миокарда. Частота сердцебиений при фибрилляции желудочков может достигать 600 ударов в минуту. Наиболее опасная форма расстройства ритма.
Нарушения гемодинамики, ночная аритмия сердца и бессонница значительно ухудшают качество жизни пациента. При тяжелом течении может возникать несколько приступов в день. Также к возможным последствиям болезни относят ишемический инсульт и сердечную недостаточность. Тем не менее эффективные лечебно-профилактические методы помогают избежать подобных последствий.
Причины возникновения
Следует отличать естественное изменение ритма активности сердца, обусловленное адаптацией к нагрузкам, и патологическую аритмию. Например, во время активной работы скелетной мускулатуры мышечным клеткам требуется больше кислорода, поэтому симпатоадреналовая система стимулирует умеренное учащение сердцебиения. Во время сна и в покое потребность в кровотоке уменьшается, и парасимпатическая нервная система уменьшает частоту сокращений. При патологической аритмии адаптации к состоянию организма не происходит.
Основные причины болезни обусловлены различными формами поражения проводящей системы миокарда. Более легкие формы расстройства могут возникать на фоне обратимых функциональных нарушений. Также учитываются факторы риска. Сидячий образ жизни, злоупотребление жирной пищей, заболевания сердца в семейном анамнезе, психические нарушения и другие факторы увеличивают вероятность развития болезни у пациента.
- Различные формы поражения миокарда: инфаркт, ишемия, инфекция, травма или операция.
- Врожденные пороки развития сердечно-сосудистой системы.
- Закупорка или сужение коронарных артерий.
- Высокое кровяное давление и атеросклероз.
- Токсическое поражение миокарда.
- Алкоголизм и курение.
- Употребление наркотиков.
- Злоупотребление кофеином.
- Первичные заболевания нервной системы.
- Дисбаланс электролитов в крови.
- Избыток или недостаток тиреоидных гормонов.
- Побочные эффекты лекарственных препаратов.
Причину не всегда удается выявить. Иногда пациента беспокоит редкая ночная аритмия, возникающая из-за кратковременной остановки дыхания во время сна. Приступы могут диагностироваться и у здоровых пациентов без всяких предпосылок. В этом случае аритмию называют идиопатической.
Возможные симптомы
Нарушение ритма сокращений миокарда является достаточно непредсказуемой болезнью в отношении клинической картины и симптоматики. Зачастую пациенты даже с тяжелой формой аритмии не имеют никаких жалоб и живут обычной жизнью, а патология случайно выявляется во время плановой диагностики. Редкие приступы экстрасистолии и синусовой тахикардии также чаще всего протекают бессимптомно.
К наиболее частым жалобам пациентов с расстройством ритма относят:
- Чувство тяжести в груди и загрудинную боль.
- Ощущение нехватки воздуха, одышка.
- Помутнение сознания.
- Головокружение и потеря сознания.
- Беспокойство и страх во время приступа.
- Нестойкий пульс.
- Усиленное потоотделение.
Иногда тревожное расстройство, панические атаки и другие формы невроза значительно усиливают проявления аритмии. Ночная аритмия сердца может быть осложнена частым нарушением дыхания.
Почему возникает ночная аритмия?
Как уже было сказано, обострение болезни может возникнуть в любой момент. Иногда достаточно одного провоцирующего фактора для развития длительного приступа. Ночная аритмия является своеобразной реакцией сердца на кратковременную задержку дыхания во сне у некоторых пациентов. Такое явление называют апноэ во сне.
Нарушения дыхания во время сна может длиться от нескольких секунд до нескольких минут. Длительный приступ апноэ может стать причиной недостаточного кислородного питания тканей и других осложнений. Аритмия в ночное время на фоне апноэ может усугублять общее состояние пациента. Возможно развитие таких симптомов, как дневная сонливость, ухудшение памяти и дефицит внимания.
Причины такого состояния не всегда ясны. Факторами риска апноэ во сне являются заболевания легких и дыхательных путей, ожирение и дыхание ртом. Часто ночные аритмии, причины которых связаны с приступами апноэ, становятся факторами развития бессонницы.
Диагностика
При подозрении на расстройство ритма сердца необходимо обратиться к кардиологу или терапевту. Во время приема специалист изучит историю болезни для обнаружения факторов риска, определит симптомы и проведет физическое обследование. Аускультация сердца, подсчет пульса и тонометрия могут указать на первичные нарушения деятельности сердца во время приступа. Отеки нижних конечностей чаще всего указывают на осложнения аритмии.
Дополнительные методы исследования:
- Электрокардиография – главная диагностическая манипуляция в кардиологии. С помощью электродов, подключенных к устройству записи кардиограммы, оценивается скорость проведения импульса в сердце и последовательность сокращений. Результаты также помогают предположить источник нарушения ритма.
- Нагрузочный тест – исследование электрической активности миокарда во время учащенного сердцебиения. Тахикардия провоцируется работой с тренажерами или медикаментозно. Такая манипуляция подходит в том случае, если в покое приступы не появляются.
- Холтеровское исследование – регистрация активности сердца в течение 24-48 часов. На тело пациента помещают портативное устройство, способное длительно записывать кардиограмму на электронный носитель. Пациента просят нажимать на кнопку устройства во время приступа или вести дневник самочувствия. Такое состояние, как ночная аритмия, легко выявляется этим методом диагностики.
- Визуализация сосудов сердца – изучение коронарных артерий с помощью рентгенографии или компьютерной томографии с контрастом.
- Эхокардиография – метод визуализации органов, дающий врачам возможность выявить источник патологии.
- Методы сканирования – получение изображений органов в высоком разрешении. С помощью КТ и МРТ можно легко обнаружить пораженную область.
- Анализ крови. Врача будут интересовать такие параметры, как наличие ферментов-индикаторов инфаркта, тиреоидные гормоны и электролиты.
Чем чаще появляются приступы, тем проще диагностика. Скрытая форма аритмии часто требует назначения сразу нескольких функциональных методов исследования.
Лечение и прогноз
Терапия нарушения ритма должна быть направлена на купирование приступов, восстановление естественной активности миокарда и предотвращение опасных состояний. Как правило, это медикаментозные и хирургические методы лечения. При фибрилляции и трепетании могут потребоваться реанимационные мероприятия.
Лекарственные назначения при аритмии:
- Прямые противоаритмические препараты.
- Непрямые противоаритмические препараты.
- Антикоагулянты.
Хирургические методы лечения:
- Радиочастотная катетерная абляция.
- Хирургия сердца и сосудов.
- Установка искусственного водителя ритма.
Прогноз при легких формах расстройства, как правило, благоприятный.
Профилактика ночной аритмии
Ночная аритмия, лечение которой не всегда эффективно, легко поддается профилактике. Во-первых, необходимо выявить причину нарушения дыхания во время сна и провести необходимое лечение. Во-вторых, рекомендуется улучшить качество сна с помощью соблюдения режима и приема успокоительных средств при необходимости. Не рекомендуется спать на спине.
Соблюдение медикаментозных назначений помогает уменьшить частоту появления приступов во сне. Тем не менее наличие кардиостимулятора может улучшить сон, поскольку устройство будет купировать обострение в любое время дня.
Таким образом, ночная аритмия сердца, лечение которой бывает крайне необходимо, не является опасным состоянием в случае, если пациент соблюдает рекомендации врача. При появлении любых неприятных симптомов следует обратиться к кардиологу.
Источник