- Перебои (замирания) в работе сердца. Насколько это опасно? Как избавиться от этого?
- Когда бывают перебои функционального происхождения?
- Когда бывают перебои в работе сердца органического происхождения?
- Какие исследования проходить?
- Как лечить?
- Что то с сердцем, замирает, аритмия
- Трепетание предсердий — симптомы и лечение
- Определение болезни. Причины заболевания
- В чём разница между трепетанием и фибрилляцией предсердий?
- Причины и факторы риска
- Симптомы трепетания предсердий
- Патогенез трепетания предсердий
- Классификация и стадии развития трепетания предсердий
- Осложнения трепетания предсердий
- Диагностика трепетания предсердий
- Лечение трепетания предсердий
- Медикаментозное лечение
- Электроимпульсная терапия
- Абляция
- Прогноз. Профилактика
Перебои (замирания) в работе сердца. Насколько это опасно? Как избавиться от этого?
Подобные проявления могут беспокоить несколько раз в год, в месяц, в день или даже не прекращаться, могут продолжаться секунды, минуты, несколько часов или дней подряд. В данной статье мы рассмотрим, именно, эпизодически возникающие перебои в работе сердца.
Из всего разнообразия аритмий самой частой причиной данных ощущений являются:
- экстрасистолия (внеочередные сокращения сердца)
- короткие пароксизмы тахикардий (эпизоды ускорения пульса)
Помимо перебоев в работе сердца в момент приступа можно испытывать следующие виды дискомфорта:
- одышку
- тянущие или жгучие боли в груди
- головокружение
- чувство нехватки воздуха
- чувство страха
Вариантов экстрасистол великое множество. Но главное их разделение – это наджелудочковые (менее опасные) и желудочковые
По происхождению экстрасистолия бывает органического и функционального происхождения.
Когда бывают перебои функционального происхождения?
О функциональном характере экстрасистол говорится, когда у человека нет значимых поражений сердца, и главной причиной перебоев является временное изменение электролитного состава сердца.
Чаще всего в данной ситуации экстрасистолы возникают в следующих случаях:
- Эмоционально-лабильные лица, имеющие признаки нейроциркуляторной дистонии
- Выраженные психические или физические перенапряжения
- Курение
- Злоупотребление кофе
- Злоупотребление алкоголем
- Использование наркотических препаратов
- Энергетики
Также могут возникать на фоне следующих заболеваний и состояний:
- Язвенная болезнь желудка
- Желчекаменная болезнь
- Грыжа пищеводного отверстия диафрагмы
- После обильного приема пищи
- Во сне
- Гормональные нарушения (например, дисфункция щитовидной железы в виде гипер/гипотиреоза)
- Шейный остеохондроз
- При приеме некоторых лекарственных препаратов
Когда бывают перебои в работе сердца органического происхождения?
Что касается экстрасистол органического происхождения, то это результат уже патологических изменений в самом сердце в виде следующих заболеваний:
- ИБС, например перенесенный инфаркт миокарда
- миокардиодистрофии
- кардиосклероз
- различные каналопатии (синдром удлиненного QT, синдром Бругада)
- наличие врожденных дополнительных путей проведения (например WPW синдром)
- дилятационная кардиомиопатия
- расширение предсердий
- миокардиты
- приобретенные и/или врожденные пороки сердца (например, дефект межпредсердной перегородки или стеноз аортального клапана)
- перикардиты и другие заболевания сердца
Причиной данной экстрасистолии является наличие очага, например, рубцовой ткани, что имеет неблагоприятное прогностическое значение.
Причины возникновения пароксизмальных (эпизодических) ускорений пульса, примерно, те же. При всех составляющих более безопасными являются наджелудочковые нарушения ритма, в отличие от желудочковых.
Какие исследования проходить?
Выяснить, какой именно вид нарушения ритма, можно следующими способами:
- Электрокардиография
- Суточный монитор ЭКГ (с учетом непостоянности перебоев, на мониторе их можно «не поймать», особенно, если перебои беспокоят выражено, но редко, в данной ситуации монитор необходим для исключения противопоказаний к назначению антиаритмической терапии)
- Чреспищеводное исследование (ЧПЭС), иногда этот метод называют чреспищеводное ЭФИ (является дополнительным, при наличии четких показаний, и заключается в стимуляции аритмии через пищевод
- Внутрисердечное электрофизиологическое исследование (ЭФИ) – это уже инвазивный метод, является «золотым стандартом» диагностики, купирования и хирургического лечения различных видов аритмий. Делается прокол либо в области лучезапястного сустава, либо в области паховой связки и далее внутри сосуда проводник идет к сердцу
- Эхокардиография для исключения структурных патологических изменений в сердце, приводящих к аритмии
- Стресс-эхокардиография (Стресс ЭХОКГ) – это, грубо говоря, УЗИ сердца под нагрузкой. Этот метод необходим для исключения ишемической природы желудочковых экстрасистол.
У пациентов, в особенности после 40 лет, появление желудочковых экстрасистол в 70% случаев связано с ухудшением кровоснабжения сердца, за счет появления атеросклеротических бляшек в коронарных артериях сердца (напомним, что эти артерии кровоснабжают само сердце и на ЭХОКГ (УЗИ сердца) не видны.
При проведении стресс-эхокг мы не видим эти сосуды, но можем оценить степень их функциональности.
Например, при закупорке коронарных артерий более 70% , на высоте нагрузки, мы увидим временное (обратимое) ухудшение работы сердечной мышцы и в зависимости от того в каком участке сердца произошло ухудшение, с большой долей вероятности мы можем судить какая из коронарных артерий поражена значимой бляшкой).
Как лечить?
Диагностика и лечение осуществляется врачом.
Прежде всего, необходимо убрать провоцирующие факторы (излишнее употребление кофе, эмоциональные и физические напряжения, соблюдать диету и т.д. ).
Если перебои не прекращаются, то, с учетом данных суточного монитора и др. исследований, назначаются различные антиаритмические препараты, как короткого, так и длительного действия, в зависимости от частоты и тяжести приступов.
Также используются различные препараты для коррекции метаболических нарушений в виде препаратов калия, магния, например, аспаркам (панангин), или метаболических препаратов в виде милдроната или триметазидина и так далее.
Если антиаритмическая терапия не помогает, тогда пациент консультируется с аритмологом и решается вопрос о выполнении более специфических методов диагностики (ЧПЭС, ЭФИ) и возможности хирургической коррекции аритмии в виде радиочастотной абляции.
Спасибо за внимание, друзья. До скорой встречи!
Источник
Что то с сердцем, замирает, аритмия
Здравствуйте, мне 30 лет, моя история очень сложная! У меня такая проблема: болею я уже с начала февраля месяца непонятно чем, началось всё с внезапного приступа, дискомфорт пульсирующей боли в груди,( потом прошла боль через минуту) потемнение в глазах, онемение левых конечностей, страх смерти, тяжесть в груди и тяжесть дыхания пульс был при этом спокойный. Продолжалось это часа полтора и не проходило, пришлось вызвать скорую, госпитализировали, в больнице сразу сняли ЭКГ, накололи лекарствами и поставили капельницу, уснул. С утра уже всё хорошо было, отлежал 7 дней за эти дни делали МРТ грудной области без патологий, ЭКГ, суточное ЭКГ и суточное Давление мериет. Все анализы в норме были, делали ФГС обнаружилась язва впервые выявленная 3мм всего, которая меня никогда не беспокоила, вообщем всё списали на нее, и лечили от язвы. Пару раз ночью просыпался в палате от чувства страха и неравномерного серцебиения. Выписавшись дома в этот же день вечером мне становится тяжело дышать, и чувство тяжести в груди я решаю замерить давление 98 на 26, пульс 120 аритмия- показал домашний электронный танометр,в момент замера сердце будто замирало на пару сек и вновь резко ускорялось, холодный пот прошиб, все тело начало трясти, опять скорая, госпитализация в неврологическое отделение, опять все анализы, ЭКГ ничего не находят, в больнице ещё было пару раз чувство страха и будто замирание сердца. Невролог меня выписывает через 4 дня со словами что я шизофреник) и посылает к психиатру даже как то обидно стало. Психиатр мне выписывает Афобазол и посылает с миром. После я прохожу в платной клиники УЗИ сердца и консультацию у кардиолога так для успокоения души, но ничего не находят по УЗИ, кардиолог выписывает мне карведилол 6.25 и магнерот! Ну пью я эти таблетки вроде всё ничего, работал. В общем всё бы ничего, и тут как бы всё понятно что Панические атаки, невротическое расстройство и тд, и надо лечится у психотерапевта! Но есть одно НО и оно пугает меня по сей день, начну с того что в ноябре я переболел Covid-19 в лёгкой форме без повреждения лёгких, но с высокой температурой 2 недели, и я тогда ещё почуял впервые за 30 лет что такое барахлит сердце, был какой то дискомфорт в области сердца, и небольшие чувства страха, забегая на перед никаких кроворазжижающих мне не выписывали после переболел и всё прошло, чувствовал себя отлично, занимался в зале так как хобби на уровне любителя до злаполучного февраля. Ну и вот, сейчас уже 29.04, и за последние 3 месяца я столько перечитал о панических атаках что знаю о них все! После того как меня выписали больше никаких атак небыло, да и не особо похоже это было на атаки те которые были, так как паническая атака длится 10-25 мин, и сопровождается тахикардией, холодным потом и тд, успокоишься, сделаешь дых гимнастику и все проходит. У меня же немного не совсем то было, длилось по 2-3 часа и не снималось никамими валерьянами сразу! Но это в прошлом было раза 3 так только. Меня сейчас волнует другое на протяжении 2.5 месяцев мне каждый день периодически бывает тяжело дышать и тяжесть гдето внизу груди, чувствую серцебиения в горле то совсем не чувствую и всё норм, особенно когда ложишься на спину и на меня давит будто гантель положили! Как правило с утра все норм, и я работаю не отвлекаюсь, начинается вечером где то с 18:00 и может это чувство быть до самого сна, вот этот воздушный шар в груди и тяжесть дыхания, и каждый день так, я уже свыкся привык, живу как обычно, в таком состоянии ездию за рулем и тд, ну а что делать раз не находят врачи ничего, язву я курс лечения пропил, панических атак никаких нет, и нет повода идти к психотерапевту. Но меня ещё настораживает вот что: при занятии спортом после физ нагрузки мое сердце начинает бится так что будто кулаком с нутри кто стучит по ребрам, и с замираниями с перебоями, и вот в момент этих перебоев кружится голова, сердце стучит быстро и периодически замирает и с толчком бьется быстро поновой. И вот уловка, при неврозах и пан атаках рекомендуют все спорт, а я этим заниматся немогу! Сегодня например после 20 мин тренировки такое было, после лег замерил давление 100 на 59, резко встаю в глазах темнеет, ложусь хорошо, и постоянно так после физ нагрузок плохо себя чувствую, причем незначительных. Раньше я и не такое в зале вытворял и все было отлично никогда не жаловался, здоров как бык был. Если не тренироватся вроде все отлично, разве что бывает тяжело дышать по вечерам! Поэтому я и пишу вам так как я не верю что у меня НЕВРОЗ, да и живу я в глубинке, у нас чтобы попасть на прием надо 2 недели ждать, лечится некогда, работаю без выходных практически, да ещё эта проблемма мешает жить нормально! Я ведь по здоровью был идеал, служил в Морской пехоте, вот как заболел короновирусом и начал болеть всем этим, уж очень подозрительно, может меокардит какой или перикардит который не видят на УЗИ и ЭКГ, обьясните мне пожалуйста хоть приблизительно что с моим сердцем, или ничего с ним нет, может какие таблетки напишите. Спортом я заниматся теперь не буду уж очень неприятные состояния после нагрузок!
На сервисе СпросиВрача доступна консультация кардиолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Источник
Трепетание предсердий — симптомы и лечение
Что такое трепетание предсердий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дедова Дмитрия Васильевича, кардиолога со стажем в 28 лет.
Определение болезни. Причины заболевания
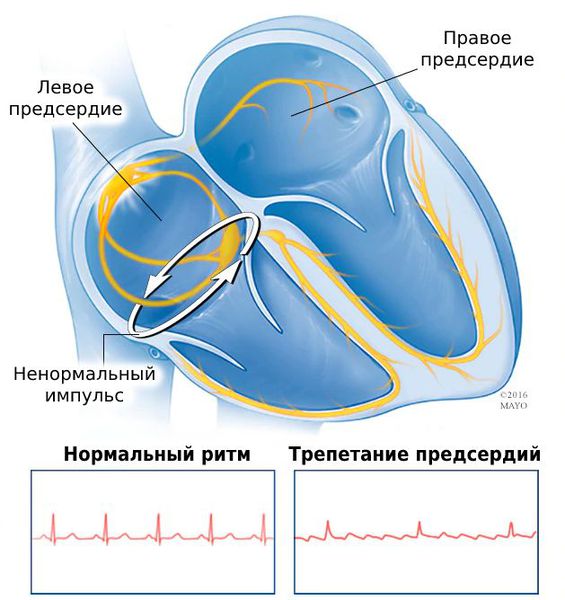
Трепетание предсердий — это нарушение сердечного ритма, при котором блокируется проведение электрического импульса по предсердиям [16] . При таком нарушении ритма предсердия сокращаются быстро и нерегулярно: 200-350 раз в минуту вместо 60-80 раз [1] [3] [6] .
Чаще трепетание предсердий встречается у мужчин. Причём с возрастом риск развития такого состояния увеличивается. Это связано с развитием сопутствующих заболеваний, таких как сахарный диабет , гипертония и алкоголизм [14] .
У части пациентов трепетание предсердий сочетается с фибрилляцией — другим нарушением ритма, при котором предсердия полностью перестают сокращаться, а желудочки сокращаются неполноценно и нерегулярно.
Такое сочетание патологий раньше называли термином «мерцание-трепетание», но сейчас его называют «фибрилляция-трепетание». По сути, мерцание, или мерцательная аритмия, — это русский перевод английского термина «atrial fibrillation», т. е. фибрилляция предсердий.
По частоте встречаемости трепетание уступает фибрилляции предсердий. Отчасти это связано с недостаточным количеством исследований по распространённости трепетания.
В чём разница между трепетанием и фибрилляцией предсердий?
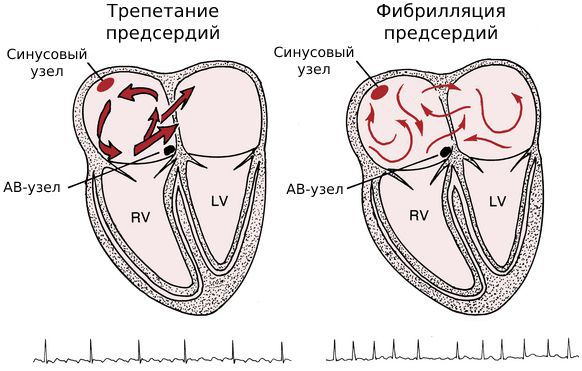
Т репетание предсердий труднее поддаётся медикаментозному лечению и быстрее приводит к сердечной недостаточности, чем фибрилляция.
Обе патологии связаны с сердечным импульсом. Разница в том, что при трепетании нарушена его проводимость, а при фибрилляции — генерация.
И в том, и в другом случае сердце продолжает беспрепятственно перекачивать кровь в нижние камеры сердца — желудочки [16] . Но иногда эти патологии сочетаются с полной поперечной АВ-блокадой . Такое сочетание называется синдромом Фредерика [17] . При этом синдроме нарушается не только сердечный ритм, но и насосная функция сердца.
Причины и факторы риска
Причина трепетания — нарушение проведения электрических импульсов по предсердию. Из-за частых сокращений предсердий не все импульсы доходят до желудочков.
Если нарушение проводимости не меняется, т. е. импульсы проходят ритмично, такое трепетание относят к правильной форме, если неритмично — к неправильной [18] .
Основными факторами , которые нарушают циркуляцию и проведение электрических импульсов, являются:
- различные формы ишемической болезни сердца — ИБС ;
- гипертония [4] .
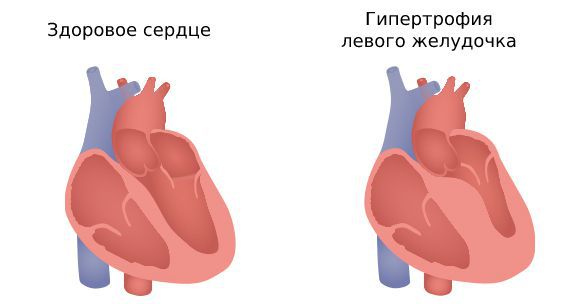
Появление и прогрессирование трепетания связано с увеличением массы левого желудочка [2] . Такое изменение миокарда называют гипертрофией левого желудочка [9] [10] . Чаще оно встречается у пациентов с ИБС, гипертонией и трепетанием предсердий.
Риск развития трепетания на фоне гипертрофии левого желудочка выше, чем на фоне ИБС и гипертонии без такого изменения миокарда.
Трепетание предсердий часто встречается при других состояниях :
- врождённых пороках сердца и ревматизме , особенно у пациентов с поражением митрального клапана;
- подъёмах артериального давления выше 140/90 мм рт. ст.;
- низком уровне калия в крови, вызванном заболеваниями пищеварительного тракта, передозировкой мочегонными препаратами, недопоступлением калия с пищей, обезвоживанием организма и нарушением водно-солевого баланса;
- кардиомиопатиях ;
- операциях на сердце;
- повышенном давлении в лёгочной артерии на фоне хронической сердечной или лёгочно-сердечной недостаточности, лёгочной эмболии и хронической ревматической болезни сердца с поражением клапанов;
- хронических заболеваниях лёгких, например лёгочной эмфиземе и ХОБЛ — хронической обструктивной болезни лёгких;
- гиперактивности щитовидной железы — гипертиреозе ;
- воспалении наружной оболочки сердца — перикардите;
- дефекте межпредсердной перегородки;
- дисфункции синусового узла — чередовании учащённого сердцебиения с замедленным;
- синдроме преждевременного возбуждения желудочка, или WPW синдроме — сопровождается приступами учащённого сердцебиения, слабости и одышки [1] .
Симптомы трепетания предсердий
Наиболее частые симптомы приступа трепетания предсердий:
- учащённое сердцебиение;
- чувство «перебоев в работе сердца»;
- волнение;
- страх;
- давление в груди;
- одышка;
- потемнение в глазах;
- головокружение ;
- слабость;
- повышение артериального давления.
У некоторых пациентов трепетание никак себя не проявляет. В таких случаях аритмию обнаруживают случайно во время скрининга или медицинского обследования по другому поводу [1] [3] [5] .
Патогенез трепетания предсердий
Развитие болезни связано с плохим сокращением предсердий на фоне нарушения сердечного ритма. Учащённое сердцебиение перегружает их: полость предсердий начинает увеличиваться, а объём выталкиваемой крови — уменьшаться. Эти изменения утяжеляют течение сердечной недостаточности. В итоге любая, даже небольшая физическая нагрузка, например уборка по дому, будет вызывать слабость или быстрое утомление.
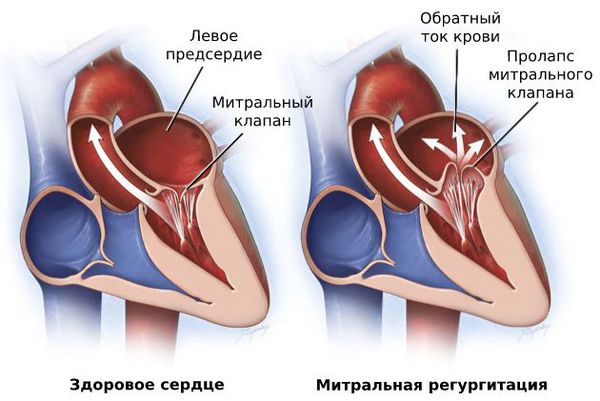
Со временем из-за повторяющихся приступов трепетания предсердий начинают расширяться желудочки сердца. Миокард слабеет, мышце становится сложнее сокращаться, что ведёт к митральной регургитации, т. е. обратному выбросу крови, и прогрессированию сердечной недостаточности [5] .
Из-за п риступов трепетания ухудшается кровоснабжение органов и тканей. Причинами ухудшения становятся:
- нарушение кровообращения в коронарных артериях, питающих мышцы сердца, — связано с частым сокращением сердца и уменьшением времени на расслабление миокарда;
- расширение и увеличение сердца — происходит в результате нерегулярных сокращений желудочков ;
- уменьшение сердечного выброса — возникает из-за неполноценного сокращения и кровенаполнения предсердий .
При трепетании предсердий на фоне ИБС сокращается время расслабления сердечной мышцы, кровь хуже поступает в коронарные артерии, в клетки миокарда поступает меньше кислорода. Эти нарушения сопровождаются чувством «давления за грудиной».
У людей с нарушением мозгового кровообращения трепетание предсердий может ухудшить память и нарушить двигательные функции [5] .
Классификация и стадии развития трепетания предсердий
Первая классификация разделяет все случаи трепетания предсердий на две формы:
- пароксизмальную — временную ;
- хроническую — постоянную.
Пароксизмальная форма возникает при заболеваниях сердца и органов грудной клетки. Для неё характерны спонтанные приступы трепетания, которые длятся от нескольких секунд до одной недели. В течение этого времени ритм сердца может временно восстанавливаться.
П ароксизмальная форма трепетания может перейти в постоянную, т. е. хроническую. Такая форма отличается своей устойчивостью: её проявления сохраняются больше недели.
Вторая классификация основана на частоте сердечных сокращений — ЧСС. В ней выделяют три формы трепетания предсердий:
- брадисистолическую, при которой ЧСС меньше 60 раз в минуту;
- нормосистолическую — ЧСС находится в пределах 60-90 сокращений в минуту;
- тахисистолическую — ЧСС больше 90 раз в минуту.
Брадисистолическая форма встречается при АВ-блокаде , передозировке сердечными гликозидами, например дигоксином , а также при постинфарктном кардиосклерозе.
Тахисистолическая форма характерна для пароксизмальных приступов трепетания предсердий. Она может возникнуть у людей с заболеваниями щитовидной железы, стенозом митрального клапана , поражением сердца из-за передозировки алкоголя, в случае дыхательной недостаточности, миокардита , повышения температуры, острого инфаркта миокарда, а также при приёме противоаритмических препаратов, таких как дизопирамид , хинидин и новокаинамид .
Третья классификация выделяет типы трепетания предсердий в зависимости от факторов, которые могли спровоцировать развитие этой аритмии. Всего их пять:
- гиперехолинергический, или вагусный тип — возникает при повышенной активности блуждающего нерва и парасимпатической нервной системы;
- гиперадренергический тип — возникает при повышенной активности симпатической нервной системы;
- гипокалиемический тип — возникает при дефиците ионов калия в организме, например при передозировке мочегонных препаратов;
- кардиодистрофический тип — возникает на фоне алкоголизма, сахарного диабета, гипер- и гипотиреоза ;
- застойно-гемодинамический тип — возникает при развитии сердечной недостаточности вследствие атеросклероза , кардиомиопатии и перенесённого инфаркта миокарда [5] .
Четвёртая классификация основана на результатах ЭФИ — электрофизиологического исследования сердца. В зависимости от циркуляции импульса трепетание бывает типичным и атипичным:
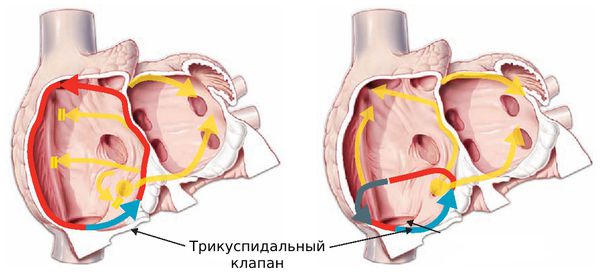
- при типичном трепетании импульс циркулирует в правом предсердии по «классическому» пути: против или по часовой стрелке вокруг трикуспидального клапана;
- при атипичном трепетании импульс циркулирует в левом предсердии или в правом, но по нетипичному пути.
Типичное трепетание предсердий составляет не менее 90 % случаев от всех трепетаний, и обычно характеризуется движением против часовой стрелки [18] .
Осложнения трепетания предсердий
Трепетание предсердий встречается у 25-35 % людей с фибрилляцией предсердий [15] . В этих случаях приступы трепетания могут усугубиться симптомами острой сердечной недостаточности: резкой слабостью, потливостью, головокружением, чувством нехватки воздуха, потемнением в глазах, ощущением перебоев в работе сердца, иногда потерей сознания. Появление этих симптомов связано с частым сокращением желудочков.
Обычно предсердия и желудочки при трепетании сокращаются в соотношении 2:1. Т. е., если предсердия сокращаются 300 раз в минуту, то желудочки — 150 раз. При увеличении проводимости импульса от предсердий к желудочкам, т. е. при соотношении проводимости 1:1, развивается острая сердечная недостаточность [7] .
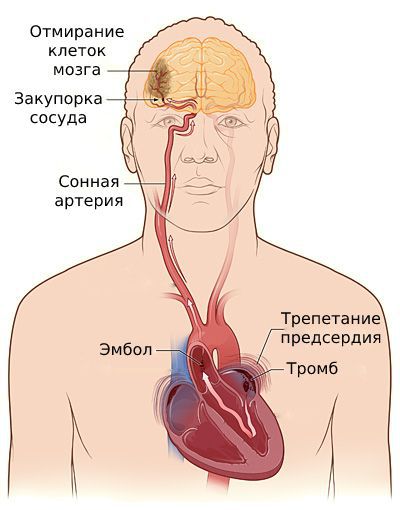
Помимо прочего, трепетание предсердий сопряжено с повышенным риском тромбообразования [11] . Не успевая прикрепиться к стенке миокарда, такие тромбы легко выбрасываются из предсердий, попадая в сосуды головного мозга, вызывая инсульт .
При попадании тромба в лёгочную артерию развиваются симптомы острой дыхательной недостаточности: выраженная одышка, боль в груди, слабость, головокружение, потеря сознания. Всё заканчивается внезапной сердечной смертью [5] [13] .
Диагностика трепетания предсердий
Основным методом диагностики трепетания является электрокардиография — ЭКГ . В отдельных случаях могут потребоваться:
- ЭХО-КГ для оценки состояния сердца, выявления тромба и выбора тактики лечения;
- лабораторные исследования для поиска возможной причины трепетания, например болезни щитовидной железы;
- оценка работы и состояния лёгких [14] .
ЭКГ позволяет определить частоту сердечных сокращений, выявить нарушение сердечного ритма и проводимости импульса. Также она может показать, был ли у пациента инфаркт миокарда, увеличен ли левый желудочек.
Процедура длится 5-10 минут. К груди обследуемого прикрепляют специальные присоски или электроды. Они фиксируют импульсы сердца и передают их на электрокардиограф.
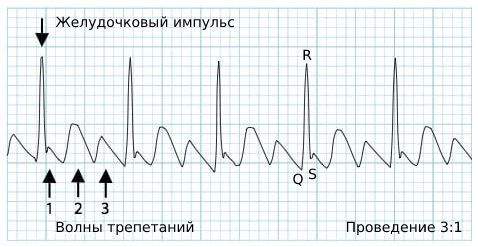
При трепетании частота предсердных волн на полученной кардиограмме обычно составляет 280-300 сокращений в минуту [6] [8] . Но в силу особенностей проводимости импульса от предсердий достигает желудочков только каждый 3-й, 4-й или 5-й импульс [12] . В таких случаях речь идёт о проводимости 3:1, 4:1 или 5:1.
Ритм сокращения самих желудочков правильный. Желудочковый импульс в норме, поэтому комплекс QRS не изменён.
Иногда при трепетании наблюдается проведение 1:1. Эта форма чаще встречается у детей и молодых людей. Такой форме болезни соответствует небольшая частота волн трепетания и не менее 220 сокращений предсердий в минуту. При этом каждый предсердный импульс доходит до желудочков. Но если частота сокращений увеличится до 300 раз в минуту, трепетание с таким проведением может привести к смерти.
Увеличение частоты сокращений при трепетании предсердий может привести к фибрилляции желудочков и остановке кровообращения. У отдельных пациентов трепетание с аналогичным проведением снижает частоту сокращений, приводит к внезапному уменьшению объёма выбрасываемой крови и потере сознания, т. е. к синдрому Морганьи — Адамса — Стокса [6] [7] .
Лечение трепетания предсердий
Медикаментозное лечение
Медикаментозная терапия предполагает приём препаратов, восстанавливающих синусовый ритм.
Основными антиаритмическими препаратами являются:
Комбинация этих антиаритмических препаратов увеличивает эффективность лечения.
Амиодарон и соталол — антиаритмические препараты III класса.
Амиодарон наиболее эффективен в качестве профилактики развития мерцательной аритмии, а также аритмии после перенесённого инфаркта. Он доказанно повышает выживаемость пациентов с тяжёлой недостаточностью кровообращения. Может улучшить сократительную способность миокарда [5] . Противопоказан при гипо- и гипертиреозе.
Соталол, как средство профилактики мерцательной аритмии, менее эффективен, чем амиодарон. Наиболее безопасной дозой этого антиаритмического препарата при трепетании предсердий считается 120 мг дважды в день. Но при угрожающих жизни нарушениях сердечного ритма доза соталола может достигать 640 мг в сутки. К наиболее частым побочным эффектам препарата относят симптомы расстройства пищеварительного тракта: боли в животе и диарею [5] . Противопоказан при ХОБЛ и тяжёлой бронхиальной астме .
Пропафенон — антиаритмический препарат Ic класса. Профилактическое действие у него слабее, чем у амиодарона и соталола. Длительный приём этого препарата увеличивает риск повторных приступов аритмии. Он может привести к таким побочным эффектам, как одышка, головокружение, рвота, изменение вкуса, запоры, головные боли, боли в животе, затуманивание зрения, атаксия и диарея [5] .
Верапамил — антиаритмический препарат IV класса. Его эффективность ниже, чем у амиодарона и соталола, а для профилактики приступов трепетания требуются достаточно высокие дозы. К побочным эффектам относят снижение сердечного ритма до 50 сокращений в минуту, гипотонию и прогрессирование сердечной недостаточности.
Среди сердечных гликозидов чаще используется дигоксин . Обычно этот препарат назначают при сочетании трепетания предсердий с недостаточностью кровообращения.
Антиаритмический эффект гликозидов развивается не сразу: примерно через две недели от начала лечения. При длительном приёме повышается риск передозировки. К другим причинам, повышающим риск передозировки, относят низкий уровень калия, магния, кислорода и высокий уровень магния в крови, почечную и печёночную недостаточность, пожилой возраст, тяжёлое общее состояние организма и приём мочегонных препаратов .
При необходимости приёма диуретиков следует отдавать предпочтение калий-сберегающим мочегонным средствам , например верошпирону . Одновременно с приёмом мочегонных препаратов нужно контролировать ритм сердца [5] .
Учитывая, что чаще трепетания предсердий возникают на фоне низкого уровня калия в крови, к стандартной медикаментозной терапии добавляют препараты калия:
Помимо прочего, всем пациентам с трепетанием и фибрилляцией предсердий показан приём антикоагулянтов , препятствующих образованию тромбов [5] [13] .
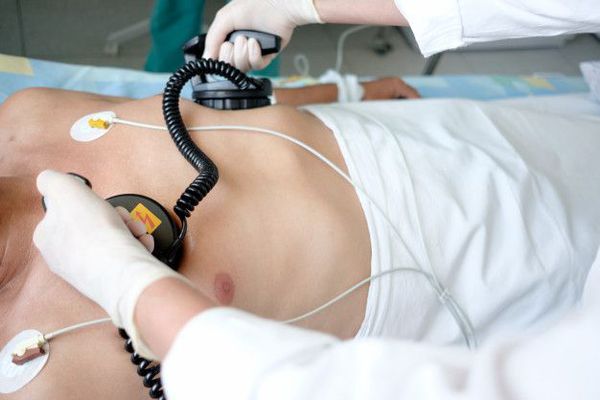
Электроимпульсная терапия
При появлении симптомов сердечной недостаточности предпочтение отдаётся электроимпульсной терапии — ЭИТ. Её проводят с помощью специального прибора — дефибриллятора. Один из его электродов фиксируют немного кнаружи от верхушки сердца, другой — справа от грудины. При трепетании предсердий и стабильном состоянии пациента начинают с разряда в 25 Дж.
После процедуры больной должен соблюдать постельный режим в течение дня. Ему назначают антиаритмическую и антитромботическую терапию. Функция предсердий восстанавливается через несколько дней после купирования приступа трепетания.
При отсутствии осложнений пациента выписывают из стационара через 6-7 дней после ЭИТ [5] . В редких случаях возможны осложнения: системная эмболия, желудочковая тахикардия, острая левожелудочковая недостаточность, фибрилляция желудочков, повреждение миокарда, экстрасистолия, гипертония, синусовая тахикардия и брадикардия .
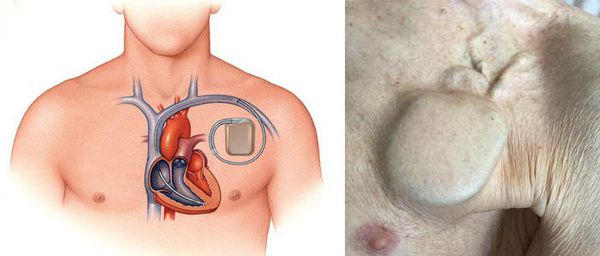
При сочетании трепетания предсердий с синдромом слабости синусового узла выполняется постоянная электрокардиостимуляция . Такое воздействие на ритм предсердий значительно снижает риск развития приступов трепетания.
Абляция
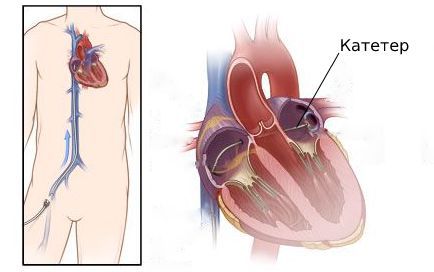
При типичном трепетании предсердий предпочтение отдаётся абляции — разрушению патологических электрических очагов.
Абляцию, которая проводится с помощью высокочастотных токов, называют радиочастотной. Разрушение патологических очагов с помощью низких температур, до −70 °C, называют криоабляциией.
При радиочастотной абляции через общую бедренную или подключичную вену в предсердие вводят катетер. С помощью электрических сигналов, которые подаются через катетер, врач находит аритмогенную зону и начинает воздействовать на неё через электрод. После этого врач повторно проверяет электрическую активность всех камер сердца, чтобы убедиться в эффективности процедуры, и заканчивает операцию. Эффективность такого метода — 95 % [14] .
Также возможны открытые операции на сердце , направленные на изоляцию предсердия. Однако они сложны в исполнении и не проводятся на пациентах с тяжёлой сердечной недостаточностью.
Прогноз. Профилактика
С увеличением длительности приступа трепетания прогноз ухудшается: восстановить и сохранить нормальный синусовый ритм становится всё сложнее. При появлении симптомов сердечной недостаточности в ближайшие три месяца синусовый ритм сохраняется только у 9,1 % пациентов.
Даже при тщательном подборе антиаритмических препаратов у большинства пациентов с пароксизмальной формой болезни возникает повторный приступ трепетания. В течение месяца рецидивы возможны у пациентов с кардиосклерозом и пороком сердца.
Вероятность ре цидива в первую очередь связана с размерами и массой предсердий. К другим факторам, повышающим риск повторного приступа трепетания, относят:
- ИБС и гипертонию;
- увеличение левого предсердия до 60 мм и больше;
- пожилой возраст — 65 лет и старше.
Повысить эффективность антиаритмической терапии позволяет комбинирование препаратов. Такая профилактика значит не меньше, чем купирование приступа трепетания. Во-первых, такая антиаритмическая терапия воздействует на разные «мишени» патогенеза аритмии. Во-вторых, комбинированная терапия позволяет уменьшить дозировку лекарств, а значит снизить риск развития побочных эффектов [5] [10] [11] [13] .
Так как болезнь может протекать бессимптомно, людям старше 65 лет рекомендуется делать ЭКГ. Во избежание повторных приступов трепетания пациентам с ИБС показано лечение основного заболевания [4] .
Источник