- Заново учиться дышать, глотать и ходить: как меняется жизнь после искусственной вентиляции легких
- Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
- Что такое ИВЛ?
- Показания к искусственной вентиляции легких
- Инвазивная вентиляция легких
- Кому и когда необходима инвазивная ИВЛ?
- Как работает аппарат инвазивной ИВЛ?
- Особенности оборудования для инвазивной вентиляции
- Неинвазивная вентиляция легких
- НИВЛ — что это?
- Когда применяется неинвазивная вентиляция легких?
- «Последняя мысль — мне все равно»: что чувствуют и о чем думают пациенты на ИВЛ
- Две недели в потустороннем мире
- Читайте также
- «Это не больно и не страшно»
- Состояние спокойствия и невозмутимости
- Сергей Саяпин
- медицина
Заново учиться дышать, глотать и ходить: как меняется жизнь после искусственной вентиляции легких
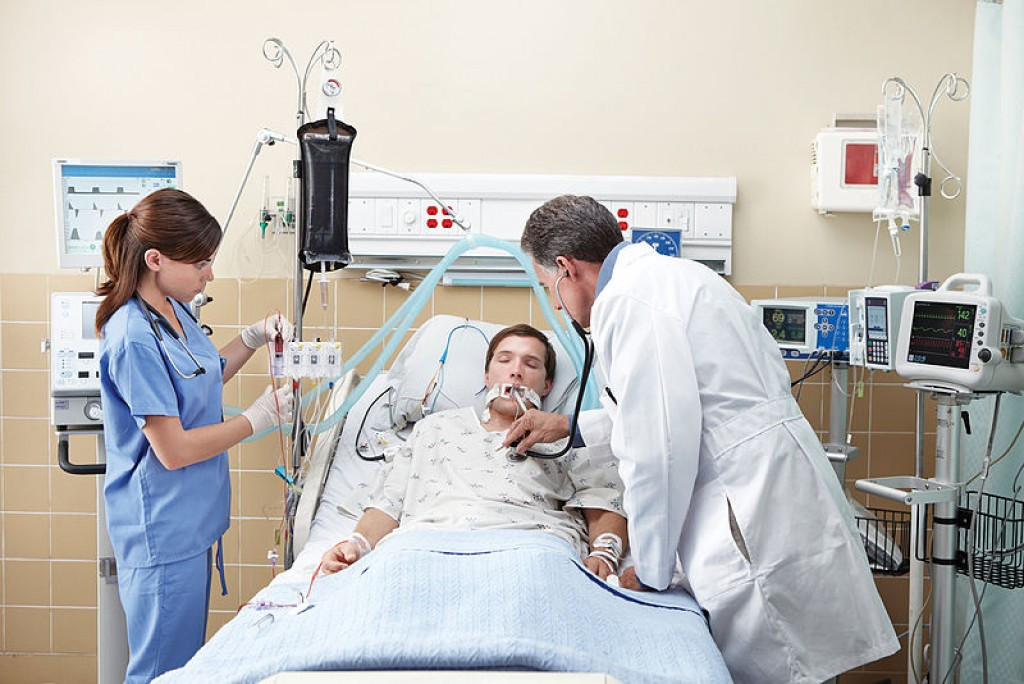
«Я не могу дышать. Не хватает воздуха. Я сдаюсь, сдаюсь», — так описывает агентству Bloomberg свои последние мысли перед погружением в искусственную кому Диана Агилар. Заболевание коронавирусом у нее подтвердилось 18 марта, когда ее доставили в больницу в Нью-Джерси. Но вирус начал разрушать ее легкие еще за несколько недель до этого. Температура поднималась выше 40 градусов. Ей было тяжело дышать, боль ощущалась во всем теле. В больнице ее подключили к аппарату искусственной вентиляции легких (ИВЛ): дышать самостоятельно Агилар почти не могла.
Bloomberg рассказывает, через что пришлось пройти Агилар и многим другим зараженным коронавирусом, которых подключили к ИВЛ.
Зачем нужна вентиляция легких. Обычный процесс дыхания можно описать так: кислород по трахее попадает в легкие, добирается до 600 млн мельчайших альвеол, через них всасывается в кровь и с ней разносится по всему организму, ко всем органам. Что происходит при коронавирусе:
- Коронавирус и вызываемое им воспаление, словно слизь, забивают эту систему. Зараженные клетки перестают функционировать — пережившие коронавирус сравнивают это состояние с ощущением утопления.
- Вторая проблема в том, что легкие становятся полем битвы иммунитета против вируса. Поскольку новый коронавирус не знаком организму, реакция иммунной системы может быть очень сильной. «Тело пытается привлечь как можно больше клеток иммунитета для борьбы с инфекцией. Они эффективно разрушают зараженные клетки, но могут повредить и здоровые», — объясняет доцент медицинского центра Лангон при Университете Нью-Йорка Кристофер Петрилли.
- Легкие заболевших COVID-19 уже не могут насыщать кровь достаточным уровнем кислорода для поддержания иммунной системы. В этот момент и требуется искусственная вентиляция легких.
Чем опасны аппараты ИВЛ. Интубация — «кошмарный момент» для каждого из многих тысяч пациентов, которые прошли через эту процедуру, пишет Bloomberg. Аппараты ИВЛ сейчас нарасхват из-за их способности поддерживать дыхание, но одновременно врачи опасаются их использовать — из-за вреда, который они наносят при небольших шансах, которые они дают. По статистике, больше двух третей подключенных к машинам пациентов все равно умирают, указало агентство. В Нью-Йорке погибают 80% или даже больше больных коронавирусом, подключенных к аппаратам ИВЛ, приводил статистику Associated Press.
Первые аппараты вентиляции легких появились в 1928 году, но врачи до сих пор продолжают изучать долгосрочные последствия их применения для здоровья людей, отмечает Bloomberg. «Даже если пациенты переживают вентиляцию легких, некоторые из них останутся очень слабыми. Может дойти до того, что они не смогут заниматься совершенно обычными вещами — бриться, принимать ванну, готовить еду, или окажутся прикованными к постели», — рассказывает агентству руководитель отделения интенсивной терапии больницы в Кливленде Хасан Кхули.
«Нам приходится вводить пациентам обезболивающее и снотворное, чтобы они смогли перенести дыхательную трубку в своих легких. Чем дольше человек подключен к аппарату и находится на седативных средствах, тем серьезнее другие последствия — снижение мышечного тонуса и силы, а также выше риск заразиться другой инфекцией в больнице», — говорит Ричард Ли, руководитель направления болезней легких и неотложной медицинской помощи в Калифорнийском университете в Ирвайне.
Мышцы, которые отвечают за дыхание, после подключения к аппарату ИВЛ атрофируются за несколько часов.
Риск смерти остается на уровне выше среднего еще как минимум год после отключения от аппарата ИВЛ. Уровень риска связан как с количеством дней, проведенных на вентиляции легких, так и с общим уровнем здоровья человека, заметило агентство.
Некоторые пациенты никогда не восстановятся, отметил Майкл Родрикс, главврач отделения интенсивной терапии в больнице университета Роберта Вуда Джонсона в Нью-Джерси. А тем, кто поправляется, часто приходится заново учиться таким базовым умениям, как ходить, говорить или глотать, добавил он. Могут пострадать и когнитивные способности: например, бухгалтеру будет сложно вернуться к работе, а пенсионер, который раньше был вполне самостоятельным, вероятно, не сможет сам управлять автомобилем и ходить за продуктами, рассказал Родрикс.
После окончания пандемии по всему миру будут тысячи людей, которые пережили вентиляцию легких, но качество их жизни — большой вопрос, отмечает Bloomberg. В США, пишет агентство, больницы уже готовятся к уходу за пострадавшими пациентами: некоторые отводят целые этажи для реабилитации. Другие стараются избежать использования аппаратов для заболевших коронавирусом. Для помощи таким людям разрабатывают и специальные устройства: например, для стимуляции мышц разрядами тока, благодаря которым пациенты «тренируются», даже если они без сознания.
Одна история. Диана Агилар была подключена к аппарату 10 дней, на протяжении которых практически постоянно была без сознания. Когда она очнулась, обнаружила, что ее запястья привязаны к кровати: так делают, чтобы пациент не пытался самостоятельно вытащить трубку, которая через трахею доходит до самых легких. У палаты Агилар собрались несколько врачей и медсестер: они прыгали, хлопали в ладоши и кричали ей: «Да, Диана, ты справилась!» Радость врачей была связана в том числе с тем, что многие пациенты, которые, как и Агилар, были подключены к аппаратам ИВЛ, не выжили. Диана еще не знала, что в соседней палате так же на вентиляции легких лежит ее муж Карлос. Они в браке уже 35 лет.
Карлос Агилар также заразился коронавирусом. Его подключили к аппарату лишь через несколько часов после того, как Диана очнулась после комы. Диана пересилила себя и смогла приподняться в кровати, чтобы заглянуть в окно соседней палаты, где был ее муж. Смартфон весил как кирпич, но Диана смогла сделать фото Карлоса, после чего вновь легла без сил.
Диана дважды лечилась от рака толстой кишки, у нее недостаток железа, повышенное давление и лишний вес. Она провела без сознания 10 дней и помнит лишь редкие моменты пробуждения, боль и неспособность говорить и двигаться. Карлос на здоровье раньше не жаловался. Он провел с аппаратом три дня: дремал или смотрел телевизор при достаточно слабом обезболивающем.
Некоторые пациенты после ИВЛ «практически теряют способность двигаться: некоторые ведут себя так, словно они парализованы, их мышцы еле могут двигаться», заявил Хасан Кхули. Чета Агилар смогла этого избежать.
Источник
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
- хроническая обструктивная болезнь легких (ХОБЛ);
- муковисцидоз;
- пневмония;
- кардиогенный отек легких;
- рестриктивные патологии легких;
- боковой амиотрофический синдром;
- синдром ожирения-гиповентиляции;
- кифосколиоз;
- травмы грудной клетки;
- дыхательная недостаточность в послеоперационный период;
- дыхательные расстройства во время сна и т. д.
Инвазивная вентиляция легких
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
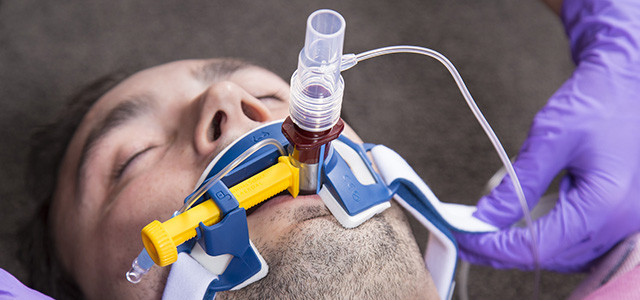
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
- отсутствие эффекта или непереносимость НИВЛ у пациента;
- повышенное слюнотечение или образование чрезмерного количества мокроты;
- экстренная госпитализация и необходимость немедленной интубации;
- состояние комы или нарушение сознания;
- вероятность остановки дыхания;
- наличие травмы и/или ожогов лица.
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
- Для краткосрочной ИВЛ эндотрахеальная трубка вводится в трахею больного через рот или нос. Для долгосрочной ИВЛ на шее пациента делается разрез, рассекается передняя стенка трахеи и непосредственно в ее просвет помещается трахеостомическая трубка.
- Через трубку в легкие подается дыхательная смесь. Риск утечки воздуха сведен к минимуму, поэтому больной гарантированно получает нужное количество кислорода.
- Состояние больного можно контролировать с помощью мониторов, на которых отображаются параметры дыхания, объем подаваемой воздушной смеси, сатурация, сердечная деятельность и др. данные.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
- Полностью берет на себя функцию дыхания, т.е. фактически дышит вместо пациента.
- Нуждается в регулярной проверке исправности всех клапанов, т.к. от работоспособности системы зависит жизнь больного.
- Процедура должна контролироваться врачом. Отлучение пациента от аппарата ИВЛ также предполагает участие специалиста.
- Используется с дополнительными аксессуарами – увлажнителями, откашливателями, запасными контурами, отсосами и т. д.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
- одышка в состоянии покоя;
- частота дыхания ЧД>25, участие в респираторном процессе вспомогательной дыхательной мускулатуры;
- гиперкапния (PaC02>45 и его стремительное нарастание);
- уровень Ph
Источник
«Последняя мысль — мне все равно»: что чувствуют и о чем думают пациенты на ИВЛ
Когда заболевшего COVID-19 подключают к аппарату искусственной вентиляции легких, это означает только одно — дела совсем плохи. Что чувствует человек в этот момент? Пациенты, которым удалось пережить эту сложную процедуру, рассказали свои истории «Доктору Питеру».
Две недели в потустороннем мире
60-летняя пенсионерка Ирина Прокофьева считает, что родилась во второй раз 13 апреля 2020 года. В Городской больнице № 2 она стала первой пациенткой с COVID-19, которая выжила на «вентиляторе» — две недели она была подключены к аппарату ИВЛ. Врачи оценивали ее состояние как крайне тяжелое и не скрывали от родных, что она может умереть в любой момент.
— Две недели я провела в каком-то потустороннем мире, — рассказывает Ирина Владимировна. — Этот другой мир я воспринимала как абсолютную реальность, в котором много чего происходит. Я понимала, что не могу оттуда выбраться. Помню ощущение ужаса и безысходности. И только благодаря двум моментам я поняла, что нахожусь в больнице. Однажды ко мне подошла медсестричка, протерла мне лицо влажной салфеткой и очень ласково сказала: «Ирина Владимировна, вы находитесь в реанимации, мы вас лечим, все хорошо». И это был для меня такой глоток реальности! Господи, я все-таки в этом мире. А второй раз со мной поговорил какой-то доктор. И это тоже произвело на меня сильное впечатление.
Момент пробуждения стал для Ирины Прокофьевой одним из самых счастливых мгновений в жизни.
— Меня разбудили доктора и сказали: «Мы решили, что вы можете дышать самостоятельно. Я так обрадовалась! Они меня усадили на кровати и достали из гортани трубку. Я сделала первый вдох, и задышала самостоятельно. Так началась моя вторая жизнь.
Когда я проснулась и начала самостоятельно дышать, ничего кроме счастья, я не испытывала.
Кома, в которой я находилась, очень влияет на двигательную способность мышц. Я дышу, пью, глотаю еду сама! Но — ты тряпичная кукла, которая не может не пошевелить ни рукой, ни ногой. Если тебя посадят и легонько ткнут пальчиком, ты упадешь. Еще две недели понадобилось на восстановление мышц, которые были абсолютно атрофированы. Да, я вышла из больницы 28 апреля на своих ногах, опираясь на ходунки. И дома я с ними ходила по квартире, шаг за шагом. Еще взяли в аренду кислородный аппарат, месяц я им пользовалась. Как только чувствовала, что задыхаюсь, сразу ложилась, дышала кислородом. Я часто в мыслях возвращаюсь к тому дню, когда вытащили трубки и я сделала первый вдох. Эта картинка меня не отпускает.
Читайте также
«Это не больно и не страшно»
Своими воспоминаниями об ИВЛ очевидцы делятся в тематических «ковидных» группах. Люди оказываются на «аппарате» не только из-за коронавируса. Привести к искусственной вентиляции легких может все что угодно — ДТП, перитонит, менингит. Но воспоминания об этом периоде жизни у всех одинаковое — это не больно и не страшно.
«Ничего плохого не было, наоборот. Снились мои маленькие дети, ради них хотелось поскорей выздороветь. Видела врачей, которые дарили мне игрушки. Снилось тепло, счастье, радость. Разное за три недели. Но хорошее, и никакой боли не было».
«Я видел сны, совершенно обычные — какие-то картинки из детства. Ни боли, ни малейшего дискомфорта, ни голода, ни жажды не испытывал. Запомнился сон, что я лежу на дне реки, надо мной прозрачная голубая вода, через которую я вижу небо и облака. Блаженный сон».
«Отец с многочисленными травмами после аварии был в коме на ИВЛ, почти две недели. Говорил, что ничего не снилось и не болело. Помнит дорогу, удар и вот он уже открыл глаза в больнице».
«Провел с менингитом в реанимации неделю в коме. ИВЛ, трахеостома, пункции из позвоночника. Ничего не помню, ничего не болело. Заснул, проснулся и все».
«Я отработала пять лет в реанимации. Могу точно сказать, что те, кто приходил в себя, многие слышали, что происходило вокруг, но в тоже время были где-то там, где им было хорошо и не страшно. Помню мужчину, у которого случилась клиническая смерть, но он вернулся. Мы его спрашивали, что он видел. Но, он сказал, что пообещал ТАМ ничего на земле не рассказывать».
«Я не умер, хотя все к тому шло. Что было «там, за чертой» сказать не могу, но могу сообщить, что будет на пороге. Последней вашей мыслью будет: «Все равно, мне — все равно».
Состояние спокойствия и невозмутимости
По словам врачей, во время медикаментозного сна человек ничего не чувствует. Он просто крепко спит.
Сергей Саяпин
медицина
— Люди на ИВЛ ничего не должны испытывать, потому что они находятся в состоянии седации, — говорит Сергей Саяпин, врач анестезиолог-реаниматолог.
Седация — это медикаментозный сон или, как пишут в медицинских журналах, «сноподобное» состояние умиротворенности, спокойствия и невозмутимости». Современная медицина позволяет сделать этот процесс безболезненным — человек получает снотворное средство и уходит в сон, в забытье, и уже не чувствует, как вводят эндотрахеальную трубку в трахею через рот или нос, как аппарат «дышит» его легкими. В особо критических случаях проводится трахеостомия, когда рассекают переднюю стенку трахеи и вводят трубку непосредственно в ее просвет.
Пациенты могут находиться на ИВЛ от двух до пять недель. Летальность высокая. По словам профессора Сергея Царенко, заместителя главного врача по анестезиологии и реаниматологии московской городской больницы № 52, в течение месяца переводится из ОРИТ в линейные отделения не более 15% пациентов, находившихся на ИВЛ.
«Остальные продолжают лечение или погибают. Есть основания предполагать окончательную летальность в этой группе не менее 60–65%», — говорит Царенко.
Многих пациентов волнует качество наркоза, которое якобы как-то может утяжелить или облегчить состояние медикаментозного сна — проще говоря, «плохой» наркоз спровоцирует кошмарные сны, а «хороший» — радостные.
— Не существует плохого или хорошего наркоза, — говорит Сергей Саяпин. — Существует подходящий наркоз для данного конкретного пациента в данной конкретной клинической ситуации. Главное, правильно применять препарат, и никаких кошмаров не будет. Сейчас снабжение больниц на нормальном уровне, жить и работать можно, нет такого, когда чего-то не хватает.
В начале эпидемии — весной 2020 года — аппараты ИВЛ в сознании обывателей воспринимались как единственное спасение при тяжелой форме ковида: «Не хватает воздуха в легких, дышишь с трудом? — Пусть за тебя подышит аппарат». Считалось, что чем больше закуплено в больницы аппаратов, тем больше жизней удастся спасти. Поэтому поначалу волновал вопрос — хватит ли на всех «вентиляторов». О том, какую опасность может представлять бактериальные осложнения при ИВЛ, тогда мало кто задумывался. Пациенты умирали от суперинфекции, с которой не могли справиться все существующие антибиотики.
«Главное, что мы поняли — пациента с очень низким насыщением крови кислородом, 75% и меньше, не надо немедленно интубировать и переводить на ИВЛ, — рассказывал в интервью „Доктору Питеру“ профессор Константин Лебединский, завкафедрой анестезиологии и реаниматологии СЗГМУ им. Мечникова, президент Федерации анестезиологов и реаниматологов России. — Для начала достаточно дать ему высокий поток кислорода, положить на живот, и сразу картина может совершенно измениться: например, сатурация поднимется до 95%. Этот момент мы стали понимать четко».
— Сегодня тянем с ИВЛ до последнего. Тем более, что уровень сатурации, который за время ковида все научились измерять с помощью пульсоксиметра, совершенно не коррелирует с клинической картиной, — рассказывает Сергей Саяпин, врач анестезиолог-реаниматолог.- Раньше при сатурации 80 и ниже человек был черный от гипоксии. Сегодня встречаются пациенты, у которых сатурация 80, а он лежит розовый, в сознании.
Источник