- Климактерический синдром
- Подробности о климаксе
- Климактерический период достаточно продолжителен, он включающий несколько этапов:
- Климакс: симптомы
- Климакс: лечение
- Лечение климактерической депрессии у женщин
- Постменопауза — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы постменопаузы
- Патогенез постменопаузы
- Классификация и стадии развития постменопаузы
- Осложнения постменопаузы
- Диагностика постменопаузы
- Лечение постменопаузы
- Альтернатива гормонотерапии
- Прогноз. Профилактика
Климактерический синдром
Физиологическ
Климактерический синдром связан с расстройствами не только в обменно-эндокринной системе женщины, а также нейровегетативной, но и психо-эмоциональной. Он протекает с индивидуальной для каждой женщины интенсивностью и продолжительностью. Но не всякая дама понимает, что у нее климакс, когда у нее появляется много морщин, постоянно меняется настроение, скачет давление, постоянно болит голова, учащается сердцебиение, усиливается потливость. Некоторые начинают ходить по врачам, жалуясь на здоровье, хотя такие недомогания объясняются очень просто – пришло положенное время.
Подробности о климаксе
Согласно наблюдениям, климакс возраст имеет разный, вернее, наступить он может как в 35, так и в 55 лет, но в среднем, как правило, начало его бывает в 50 лет.
Климактерический период достаточно продолжителен, он включающий несколько этапов:
1. Начинается все обычно в 45 лет с пременопаузы, когда снижается функция яичников.
2. Далее, где-то в 50 лет, наступает менопауза — яйцеклеток созревает мало, беременность маловероятна, менструации приходят все реже и, наконец, прекращаются совсем. Истинной менопаузу считают в том случае, если месячных не было в течение года.
3. Постменопауза продолжается до самой смерти. Гипофиз вырабатывает и фолликулостимулирующие гормоны, но яичники снижают продукцию эстрогенов. То есть, женщина лишена возможности производить потомство.
Естественные климаксы у женщин запрограммированы на генетическом уровне. Однако менопаузу можно вызвать искусственным путем при удалении яичников хирургически путем в связи с каким-либо серьезным заболеванием.
Климакс: симптомы
Протекает климактерический период в сопровождении определенных симптомов, выраженных в той или определенной степени: у одних женщин проявления сильнее, у других – слабее и даже почти незаметно. Групп таких признаков несколько:
- эмоционально-психические расстройства – депрессия, раздражительность, тревожность, перепады настроения, плаксивость, расстройство сна, невнимательность, снижение сексуального влечения, утомляемость и т.п.;
- вегето-сосудистые расстройства: приливы жара к лицу, сердечные боли, сильная потливость, головокружение, онемение конечностей, озноб, головные боли, понижение или повышение давления;
- нарушения работы эндокринной и обменной систем – атеросклероз, ожирение, заболевания сосудов и сердца, болезнь Альцгеймера, хрупкость костей – остеопороз;
- проблемы с половыми органами – зуд и жжение во влагалище, неприятные ощущения во время полового акта вследствие его сухости, боли;
- недержание мочи, частые мочеиспускания,
- появление морщин, сухость кожи, ломкость ногтей, выпадение волос,
Причиной таких проблем является тесная взаимосвязь вырабатываемых яичниками гормонов с работой всех систем и органов женского организма – при недостатке первых функциональность вторых начинает сбоить.
Сильнее всего симптомы климакса выражаются в течение двенадцати месяцев перед менопаузой, потом они снижаются и, через некоторое время, вовсе исчезают. Так происходит почти у 80% женщин.
Климакс: лечение

- вести здоровый образ жизни;
- постоянно посещать врача-гинеколога;
- не иметь вредных привычек;
- заниматься физкультурой;
- правильно питаться;
- должным образом организовывать работу и отдых;
- вовремя лечить все заболевания.
Однако большую роль в протекании климакса играет наследственность, поэтому даже при соблюдении всех этих условий может понадобиться помощь врача, не говоря о тех случаях, когда климакс протекает тяжело.
Терпеть его симптомы вовсе не обязательно, способов избавиться от них имеется множество:
- Фитотерапия подразумевает употребление травяных препаратов и сборов. У нее нет побочных действий и противопоказаний, кроме аллергии.
- Гормоназамещение – пополнение половых гормонов с помощью таблеток, подбираемых строго индивидуально. Данный вариант имеет, к сожалению, массу противопоказаний.
- Медикаментозная терапия устраняет психологические симптомы – тревожность, бессонницу, приливы, сосудистые проблемы и т.д
Отдельно стоит сказать о психотерапии. Климакс негативно влияет не только на внешний вид и здоровье женщины, но и на психику. Они сильно переживают по поводу:
- утраты репродуктивной функции;
- неполноценных половых отношений;
- потери былой красоты, проявлениями старости;
- низкой самооценки;
- социальных проблем;
- неудовлетворенности жизнью в целом.
Некоторые дамы так отчаиваются, что постоянно находятся в состоянии стресса, они ищут утешение в алкоголе, им даже приходят в голову мысли о самоубийстве. Так со временем может развиться психоз.
Поэтому занятия с психологом или психотерапевтом необходимы, чтобы настроиться на позитивный лад, думать о хорошем, поменять отношение к себе и к жизни, избавиться от тревоги, стабилизировать настроение. Неплохо в комплексе и психотерапией занятия йогой, массаж, рефлексотерапия.
Женщинам не стоит думать, что климакс – это завершение жизни и ничего хорошего их дальше не ждет. Посмотрите на известных актрис и певиц, блистающих на сцене в возрасте уже далеко «за пятьдесят». Они прекрасно выглядят, бодры и активны, почему бы и вам не зацикливаться на своем состоянии, а вести себя, как ни в чем не бывало, и радоваться жизни! Как у природы нет плохой погоды, так и в любом возрасте есть свои прелести и преимущества!
Источник
Лечение климактерической депрессии у женщин
Климакс – это пугающее слово для любой женщины. Он характеризуется угнетением половой системы в связи с наступлением определенного возраста (50 лет и выше). Менструация чаще всего прекращается, либо же идет крайне нерегулярно.
Для женщины менопауза – это новый этап жизни, своеобразное испытание. Для одних оно проходит быстро и безболезненно, для других же – с психологическими и физическими проблемами.
Со стороны нервной системы это могут быть депрессии, раздражение, плаксивость, смена настроения (еще минуту назад хотелось смеяться, а сейчас хочется плакать).
Внешность заметно меняется: кожа увядает, теряет упругость, на лице появляется морщинистая «сетка», а волосы активно выпадают. Также могут возникнуть проблемы со здоровьем:
- регулярные «приливы»;
- бессонница;
- скачки давления;
- головокружения;
- тошнота;
- снижение либидо;
- ожирение;
- остеопороз и т.д.
Естественно, далеко не всегда женщина может смириться с собой, новой. На этом фоне развивается климактерическая депрессия у женщин, лечение которая требует весьма серьезное.
Причины развития депрессии
Остановимся подробнее на том, почему у женщин развивается подобное состояние во время менопаузы:
- Гормональная перестройка приводит к колебанию уровня эстрогена в течение всего дня. Отсюда «бешеные» скачки настроения. Резко падает выработка серотонина, который отвечает за хорошее самочувствие.
- Психологический дискомфорт, связанный с неприятием негативных изменений внешности и приближением такой пугающей старости.
- Климаксу сопутствуют неприятные симптомы, которые также портят настроение: это и потливость, и частые позывы в туалет.
Симптомы
Важно понимать, что депрессия при климаксе требует лечения, ведь жизнь может стать просто невыносимой. Главное вовремя рассмотреть опасные симптомы.
- Резкий упадок сил – у вас нет никаких жизненных ресурсов, даже если вы полноценно выспались.
- Развивается боязнь общения – любой контакт становится в тягость, нет желания общаться с семьей, родственниками, тем более с друзьями и коллегами.
- Колоссально снижается самооценка по понятным причинам, отсюда еще большее стремление к уединению и добровольной изоляции.
- Перманентный пессимизм, отсутствие радости от вкусной еды, хорошего фильма, новой покупки.
- Вспыльчивость и раздражительность
Лечение
Лечение депрессии у женщин, конечно, необходимо. Ведь жизнь во время климакса не заканчивается. Она также может быть полна ярких красок, ароматов и событий.
Чтобы справиться с проблемой, необходимо обратиться к нескольким специалистам:
- Терапевт занимается проведением первичного осмотра, дает направления на анализы и обследования.
- Эндокринолог изучив результаты анализов , сделает вывод о гормональном фоне женщины . При необходимости он выпишет гормоны . Терапия предусматривает применения синтетического гормона . После его регулярного приема женщины отмечают положительные изменения в своем состоянии
- Кардиолог сможет исключить наличие заболевания сердечно-сосудистой системы.
- Невропатолог найдет причины раздражения, переменчивости настроения и также исключит определенные заболевания нервной системы, которые могут иметь подобные симптомы.
Очень важно понять, что под теми или иными проявлениями климакса не маскируются более серьезные заболевания. Если обследование показало, что болезней нет, можно заняться «ликвидацией» этих симптомов и лечением климактерической депрессии.
Тут на первый план выходит такой специалист, как психотерапевт. Климактерическая депрессия у женщин включает следующее лечение: медикаментозную терапию и сеансы психотерапии.
Что касается лекарств, тот тут можно говорить об антидепрессантах группы СИОЗС.Они хороши тем, что имеют минимальное количество побочных эффектов, действуют довольно быстро и легко переносятся организмом.
Профилактические меры
Наступление климакса неизбежно. Но женщина всегда может заранее «подстелить» себе соломы, чтобы менопауза проходило максимально комфортно. Как же это сделать?
- Начните принимать негормональные препараты на травах, которые максимально безвредны для организма.
- Очень хорошо расслабляет и избавляет от бессонницы массаж, хвойные ванны и йога.
Женщинам важно понять , что депрессивные настроения во время климакса – это не норма . Их не должно быть , с ними ни в коем случае нельзя мириться . Женщина имеет право в любом возрасте наслаждаться жизнью .
Важно начать шаги навстречу счастью . Сделать их самостоятельно очень сложно . Важно , чтобы рядом шел надежный специалист , врач , который знает свое дело !
Но в тоже время не стоит забывать о том, что можно немного помочь себе самим :
- Старайтесь выходить на люди . Если вам очень тяжело общаться с людьми , не делайте этого . Но важно находиться среди людей , больше гулять .
- Уделите внимание своей внешности . Да , проблемы с кожей налицо , но сейчас существует множество косметологических средств и процедур , которые помогут существенно улучшить внешний вид, сделать морщинки неглубокими и незаметными . Не стоит забывать о декоративной косметике и приятном для души шопинге . Даже небольшое обновление гардероба принесет массу удовольствия .
- Найдите новое хобби . Интересное занятие может скрасить вам дни и ускорит ваш выход их депрессивного состояния . Хобби может быть связано с рукоделием , танцами , кулинарией . Тут уже все зависит от ваших личных интересов .
Не относитесь к климаксу , как к трагедии , иначе ваша климактерическая депрессия только усугубится . Осознайте , что это временный этап жизни , который вы обязательно успешно пройдете . Воспринимайте его с позитивом настолько , насколько это возможно . Вы увидите , что спустя некоторое время депрессия начнет отступать , и со временем вы про нее забудете .
Источник
Постменопауза — симптомы и лечение
Что такое постменопауза? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Постменопауза — это один из периодов угасания репродуктивной функции, который начинается после менопаузы и длится до 65-70 лет или до конца жизни. Этот этап требует от женщины особого внимания к состоянию своего здоровья, так как в это время её организм подвержен развитию различных заболеваний.
Наступлению постменопаузы предшествуют пременопауза и сама менопауза [13] .
Пременопауза — это период, когда месячные становятся нерегулярными. Он может длиться несколько лет до наступления последней менструации.
Пременопауза может наступить в любом возрасте за 1-3 года до менопаузы. Возраст начала данного периода зависит от генетических и индивидуальных особенностей женского организма. На этапе пременопаузы у женщины начинают проявляться вазомоторные и эмоционально-психические расстройства: появляются приливы, отмечается неустойчивость настроения, изменяется гормональный профиль, который определяется по анализам крови. Как правило, в это время начинает повышаться уровень ФСГ — гормона гипофиза, стимулирующего работу яичников. Уровень эстрогенов может оставаться в норме за счёт усиленной выработки ФСГ.
Так как яичники начинают неравномерно вырабатывать женские половые гормоны, цикл становится нерегулярным, а со временем полностью прекращается. Это говорит о том, что процесс созревания и выхода яйцеклетки уже не происходит.
Хаотичный выброс гормонов в период пременопаузы может приводить к различным женским заболеваниям:
- гиперплазии эндометрия — чрезмерному разрастанию внутреннего слоя матки, который обычно отторгается во время месячных. Это нарушение приводит к аномальным маточным кровотечениям, которые не связаны с менструальным циклом;
- кистам яичников — разрастанию неовулировавших фолликулов под действием повышенного уровня гормонов гипофиза.
Менопауза — это период, при котором менструации отсутствуют на протяжении одного года. Как правило, менопауза развивается в возрасте 50-55 лет. Наличие менструальноподобных кровянистых выделений в более позднем возрасте может свидетельствовать о гинекологической патологии, порой очень серьёзной, такой как рак гениталий. Это повод немедленно обратиться к врачу.
Наступление постменопаузы сопровождается признаками климакса, который беспокоит практически всех женщин (за редким исключением) [1] . Его проявления зависят от исходного состояния здоровья, выработанных привычек поведения, адаптационных способностей организма, активности эндокринных систем и возможности вести здоровый образ жизни [11] . Средняя продолжительность климакса составляет около 5 лет [2] .
Симптомы постменопаузы
Все симптомы постменопаузы, сопровождаемой климаксом, можно разделить на три большие группы:
- вазомоторные и эмоционально-психические симптомы;
- урогенитальные и кожные симптомы;
- поздние обменные нарушения.
Вазомоторные симптомы особенно выражены в первые несколько лет постменопаузы. К ним относятся:
- приливы, при которых повышается потливость и появляются красные пятна на лице, шее и груди (так называемое «сосудистое ожерелье») — могу наблюдаться на протяжении 7 лет и дольше [13] ;
- головные боли;
- пониженное или повышенное давление.
Гипертония может носить «кризовый» характер с ярко выраженной психоэмоциональной окраской. Она сопровождается ознобами, сердцебиением, перебоями (аритмией), затруднением дыхания.
Эмоционально-психические симптомы возникают у 13 % больных [2] [7] . Они включают в себя раздражительность, сонливость, утомляемость, слабость, беспокойство, забывчивость, невнимательность, снижение либидо. У 10 % женщин в постменопаузе наблюдается депрессия [2] .
У 13 % пациенток симптомы климакса протекают атипично с проявлением признаков, присущих аллергии: крапивницы, отёков на лице, вазомоторного ринита, непереносимости некоторых лекарств и продуктов питания [4] . Эти проявления свидетельствуют об изменении иммунной реакции организма, которое произошло с наступлением менопаузы. Также пациентку могут беспокоить приступы бронхиальной астмы, которые не поддаются лечению традиционными методами.
Другим атипичным признаком постменопаузы является климактерическая миокардиодистрофия, которая сопровождается появлением боли в груди. Взаимосвязь между выраженностью такой боли и данными ЭКГ практически отсутствует: даже при выраженном болевом синдроме ЭКГ картина изменения либо незначительные, либо вовсе не выявляются.
Пациентки с таким нарушением обычно обращаются к терапевту с подозрением на ишемическую болезнь сердца. Но в отличие от ИБС, боли в сердце при климаксе постоянные и поддаются лечению гормональными препаратами.
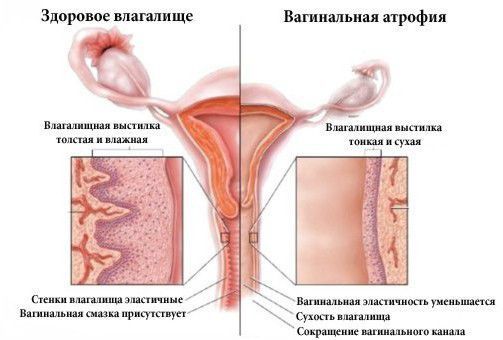
Урогенитальные расстройства встречаются более чем у 50 % женщин старше 55 лет. К таким расстройствам относятся:
- сухость во влагалище;
- боль и кровянистые выделения во время и после полового акта;
- зуд и жжение в области половых органов;
- частые, болезненные, непроизвольные мочеиспускания;
- потеря мочи во время сна, кашля, чихания и физических нагрузок;
- императивные (непреодолимые) позывы к мочеиспусканию;
- рецидивирующие циститы[4] ;
- снижение тонуса мышц промежности, которое приводит к опущению половых органов [5] .
Женщины чаще всего стесняются говорить об этих симптомах. Однако умалчивать о них во время приёма не стоит, так как они могут повлиять на постановку диагноза и тактику лечения.
К кожным признакам наступления постменопаузы относится резкое старение кожи — она становится сухой и морщинистой. Также сохнут слизистые оболочки, наблюдается ломкость ногтей, сухость и выпадение волос. Все эти изменения связаны с нехваткой эстрогенов, которая снижает образование коллагена в соединительной ткани.
У некоторых женщин усиливается рост волос на лице и снижается тембр голоса. Такие изменения вызываются усиленной выработкой андрогенов в яичниках при условии дефицита эстрогенов.
К поздним обменным нарушениям относятся:
- остеопороз — снижение плотности костей (обнаруживается у 30-50 % пациенток после 50 лет);
- сердечно-сосудистые заболевания;
- болезнь Альцгеймера.
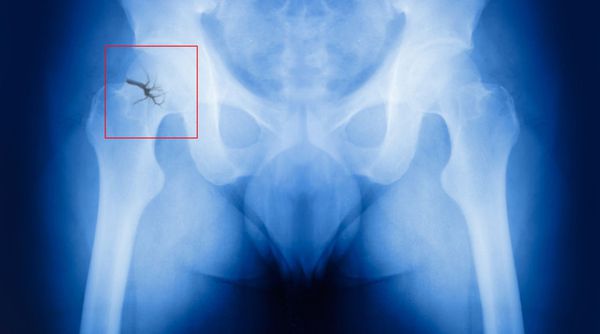
Развитию остеопороза в большей степени подвержены женщины с низкой массой тела, пристрастием к курению и алкоголю. Его возникновение сопровождается болью в костях. У 30 % при данном нарушении костная ткань становятся настолько хрупкой, что даже незначительные травмы приводят к переломам костей предплечья, таза и шейки бедра [5] . Рост медленно уменьшается, осанка нарушается, подвижность позвоночника и суставов ограничивается.
Все перечисленные симптомы постменопаузального климакса могут встречаться у любых женщин. Более лёгкое течение климактерического синдрома наблюдается у японок [6] .
Патогенез постменопаузы
В основе всех изменений в постменопаузе лежит отсутствие синтеза эстрогенов. Яичники как бы «выключаются» и перестают выполнять репродуктивную функцию, производить яйцеклетки и вырабатывать гормоны для поддержания условий развития беременности. В ответ на недостаток эстрогенов гипофиз начинает усиленно синтезировать гонадотропин ФСГ. Поэтому в анализах крови у женщин в постменопаузе повышен уровень гормона ФСГ и снижен уровень эстрадиола [13] .
Со временем функцию выработки эстрогенов для поддержания обменных процессов в организме берут на себя надпочечники. Также в метаболизм эстрогенов включается жировая ткань. Поэтому у женщин в постменопаузе преобладают такие фракции эстрогенов, как эстрон и эстриол. Однако компенсаторные возможности организма у всех женщин разные. Этим и объясняется разнообразие и выраженность клинических проявлений в постменопаузе.
На фоне нехватки эстрогенов постепенно развивается остеопороз, нарушается функция мочевыводящих путей и половых органов. В случае урогенитальных проявлений в клетках слизистой оболочки влагалища понижается уровень гликогена и лактобацилл, из-за чего кислотно-щелочной баланс влагалища увеличивается до 5,5-6,8 pH . Такое изменение создаёт благоприятные условия для присоединения инфекции, особенно активируется кишечная флора. В результате развивается стойкий атрофический кольпит (воспаление влагалища), который трудно поддаётся лечению.
Классификация и стадии развития постменопаузы
В зависимости от преобладания тех или иных возрастных проявлений постменопаузу принято делить на два периода:
- раннюю постменопаузу — первые 8 лет от окончания менопаузы;
- позднюю постменопаузу — более 8 лет после окончания менопаузы [1] .
В раннюю постменопаузу преобладают эмоционально-психические и вазомоторные нарушения, такие как частая смена настроения, чувство тревоги, плаксивость, раздражительность, бессонница, приливы, потливость и неустойчивость артериального давления. Эти нарушения возникают у 75 % женщин [1] .
Эмоционально-психические проявления обычно появляются ещё до наступления постменопаузы и беспокоят женщину в течение года после её окончания. Вазомоторные симптомы в виде приливов и других соматических проявлений присоединяются в самом начале постменопаузы и могут сохраняться в течение 3-5 лет.
Спустя 2-5 лет от начала постменопаузы проявляются урогенитальные симптомы в виде сухости влагалища, неприятных ощущений при половом акте, частом мочеиспускании и недержании мочи. Также в этот период начинаются изменения со стороны кожи, волос и ногтей.
В позднюю менопаузу на первый план выходят обменные нарушения в виде остеопороза, атеросклеротических поражений сосудов, нарушения мозгового кровообращения, болезни Альцгеймера и пр. Эти нарушения являются самостоятельными заболеваниями, требующими специфического лечения. Остеопороз, как правило, развивается постепенно и никак себя не проявляет. Его симптомы становятся заметными только спустя 10-15 лет после завершения менопаузы.
Тяжесть течения климактерического синдрома, который сопровождает постменопаузу, зависит от количества приливов в день. Согласно классификации учёного-гинеколога Е. М. Вихляевой, выделяют три степени тяжести климакса:
- лёгкая — до 10 приливов в сутки;
- средняя — от 10 до 20 приливов в сутки;
- тяжёлая — более 20 приливов в сутки, присоединение общесоматической симптоматики, значительно нарушающей состояние пациентки или приводящей к временной потере трудоспособности [12] .
Осложнения постменопаузы
У женщин с тяжёлыми приливами повышается риск развития гипертензии и сердечно-сосудистых заболеваний. Так как сосудистый тонус становится неустойчивым, снижается стрессоустойчивость, в крови повышается уровень холестерина, что в итоге может привести к развитию ишемической болезни сердца, нарушению мозгового кровообращения и деменции.
Одним из осложнений поздней постменопаузы является остеопороз. Он развивается из-за недостатка эстрогенов, который нарушает кальциевый обмен в организме. Кости становятся хрупкими, переломы возникают легко, буквально «на ровном месте».
Самый опас ный перелом в постменопаузе — перелом шейки бедра. Он никогда не срастается самостоятельно, т. е. без реконструктивных операций, и часто приводит к инвалидизации больных.
Замечено, что развитию остеопороза особенно подвержены худощавые пациентки. Это связано с дефицитом жировой ткани, которая принимает участие в синтезе эстрогенов. Поэтому у женщин с умеренно развитой подкожно-жировой клетчаткой уровень эстрогенов выше.
Ряд авторов к осложнениям постменопаузы также относят болезнь Альцгеймера [7] . Как правило, ею страдают люди старше 65 лет. Первые симптомы заболевания малозаметны. У пациентки нарушается кратковременная память, из-за чего она не может вспомнить недавно заученную информацию. Со временем болезнь прогрессиру ет до нарушения долговременной памяти, речи и ориентации в пространстве [1] . Как показали результаты исследования, риск появления данных симптомов у женщин, принимающих эстрогены во время постменопаузы, ниже, чем у других пациенток [15] .
К другим осложнениям постменопаузы можно отнести последствия психологических переживаний, связанные с климаксом. Бессонница и раздражительность приводят к невротизации больной, развивается быстрая утомляемость, плаксивость, невнимательность и синдром хронической усталости . Всё это значительно нарушает качество жизни женщины, приводя к потере работоспособности и «запуску» психосоматических заболеваний:
Панические расстройства и расстройства сна, онкологические заболевания, инфаркт миокарда, синдром раздражённого кишечника, сексуальные расстройства, ожирение, нервная анорексия, булимия, — эти и многие другие расстройства также имеют основания считаться психосоматическими осложнениями постменопаузы [2] .
Диагностика постменопаузы
Первый этап диагностики включает в себя физикальное обследование : измерение роста, веса и индекса массы тела. Это необходимо для выявления риска обменных нарушений [13] .
Далее врач смотрит на результаты общего и биохимического анализов крови и показатели свёртывающей системы. Они позволяют выявить осложнения менопаузы и поздние обменные нарушения, такие как повышение уровня холестерина, изменение соотношения липидов, нарушение работы почек, печени и поджелудочной железы, а также наличие сахарного диабета и анемии .
Также важно изучить гормональный профиль . В постменопаузе отмечается повышение ФСГ. При развитии обменных нарушений, связанных с поражением щитовидной железы, изменяется уровень ТТГ, а при микроаденомах гипофиза повышается уровень пролактина [11] .
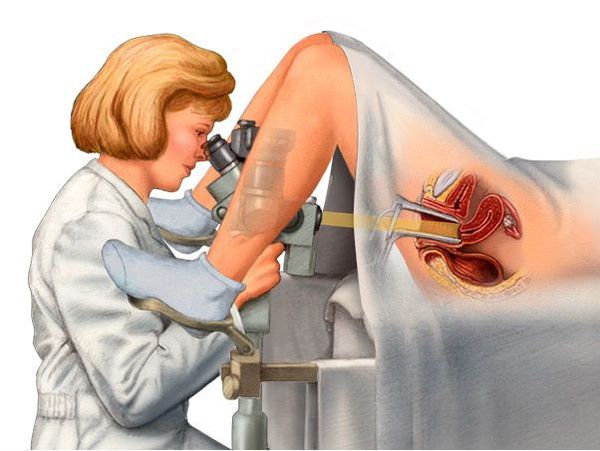
Обязательным является обследование на раковые клетки — цитология и кольпоскопия. Данные исследования проводятся раз в год в связи с высокой частотой развития рака шейки матки и вульвы в период постменопаузы.
Цитология — это исследование мазка, взятого с поверхности шейки матки и цервикального канала на раковые клетки. Предпочтение следует отдавать жидкостной цитологии, при которой биоматериал помещается не на стекло, как при традиционной цитологии, а в специальный контейнер с консервирующей жидкостью. Её информативность приравнивается к биопсии шейки матки.
Кольпоскопия — это исследование шейки матки под микроскопом с обработкой шейки матки кислотным реактивом и красителями. Оно позволяет выявить морфологически изменённые клетки и участки на слизистой шейки матки и вульвы.
С целью выявления опухоли в молочных железах следует проводить маммографию — рентгенологический снимок груди в двух проекциях: прямой и косой (при необходимости — в боковой). В постменопаузе маммографию можно проводить в любой день. При отсутствии патологии маммография проводится раз в два года. Если при обследовании выявляются такие отклонения, как фиброзно-кистозная мастопатия , кисты молочных желёз , липомы или кальцинаты, то маммографию следует проводить ежегодно, чтобы отследить возможные изменения и вовремя диагностировать онкологический процесс.
В некоторых случаях производится ЭКГ , УЗИ , МРТ или КТ . Данные обследования показаны при подозрении на развитие осложнений постменопаузы: кардиомиопатии , изменения со стороны сердца, сосудов, скелета и пищеварительной системы, а также при подозрении на опухолевый процесс.
Для выявления остеопороза производится остеоденситометрия — рентгенологическое исследование, направленное на оценку минеральной плотности кости и риска потенциальных переломов. Как правило, исследуются поясничный отдел позвоночника и бедренная кость, реже — предплечье, пяточная кость или скелет целиком. Остеоденситометрия выполняется по показаниям один раз в год. Особой подготовки к исследованию не требуется [9] .
Лечение постменопаузы
Лечение расстройств в постменопаузе должно начинаться с общих рекомендаций по изменению образа жизни : правильное питание, физическая активность, полноценный сон и отдых, устранение негативных факторов окружающей среды.
В последние десятил етия для лечения климактерических расстройств активно используются гормональные препараты. Они обладают рядом положительных эффектов:
- уменьшают частоту и тяжесть приливов;
- нормализуют настроение, снижают тревогу и чувство подавленности;
- замедляют процесс старения кожи, улучшают её внешний вид;
- способствуют профилактике остеопороза и переломов;
- снижают вероятность развития обменных нарушений и некоторых онкозаболеваний [10] .
Гормональное лечение проводи тся не менее одного года (в среднем длится 3-5 лет). Если приливы не возвращаются, то приём гормональных препаратов следует прекратить.
В целом необходимость в проведении гормонотерапии существует вплоть до 60 лет. В более старшем возрасте у пациенток доминируют соматические заболевания, поэтому потребность в приёме гормональных средств сменяется необходимостью проведения специального лечения возникших болезней. Исключение составляют гормональные мази и свечи для местной терапии урогенитальных проблем — при необходимости их можно применять пожизненно [3] .
Назначать гормональные препараты следует с учётом их противопоказаний . К ним относится наличие у пациентки сахарного диабета, сердечно-сосудистого заболевания, гипертонии, нарушения свертываемости крови, тромбофлебита, заболевания желчного пузыря, новообразования матки и яичников (в т. ч. миомы), опухоли молочных желёз и тяжёлых болезней печени. В некоторых случаях гормональные средства увеличивают риск возникновения онкологических заболеваний. Также исследования показали, что длительная заместительная гормональная терапия незначительно повышает риск развития болезни Альцгеймера, о чём пациентку следует предупредить [14] .
Среди средств для гормонального лечения постменопаузальных расстройств выделяют двуфазные препараты: цикло-прогинова, дивина, климен, климонорм и фемостон. Они рекомендуются женщинам, начиная с пременопаузы, т. е. когда менструации ещё не закончились, но возникают нерегулярно. При наступлении постменопаузы показаны препараты для непрерывного режима: фемостон конти, фемостон мини, анжелик, индивина, климодиен и клиогест.
В последнее время для лечения климактерических расстройств в постменопаузе и профилактики остеопороза применяется препарат ливиал (тиболон, ледибон). Он оказывает эстрогеноподобное действие на те органы и ткани, которые испытывают дефицит эстрогенов. Особенно данный препарат подходит для пациенток с депрессией. Его можно принимать длительно.
Монотерапия эстрогенами показана женщинам с удалённой маткой. Они могут использоваться в виде таблеток ( прогинова , эстрофем ), гелей ( дивигель , эстрожель ) или пластырей ( климара , дерместрил). Если же матка не удалена, то применять моноэстрогены также можно, но под прикрытием гестагенов.
При урогенитальных расстройствах назначают эстрогены в виде крема или свечей для местного применения, так как они стимулируют рост эпителия уретры. К таким препаратам относятся орниона , овестин , гинофлор Э , овипол клио и др. Местное лечение можно использовать длительное время, но непременным условием при этом должен быть ежегодный контроль мазков на онкоцитологию, трансвагинальное УЗИ матки и её придатков [11] .
Альтернатива гормонотерапии
Заместительная гормональная терапия не является единственным способ лечения климакса при постменопаузе. Помимо неё существуют негормональные препараты. Их принято назначать при лёгком и среднетяжёлом течении климакса или наличии противопоказаний к гормонотерапии [8] . К таким негормональным средствам относятся:
- противоклимактерические препараты и биодобавки : клималанин , климаксан , климадинон , климактоплан , феминал, иноклим и др. — они устраняют приливы, но не предотвращают развитие поздних осложнений постменопаузы;
- антидепрессанты ( асентра , пароксетин , флуоксетин , прозак ), обезболивающие ( лирика , габапентин ) и снотворные препараты — симптоматические средства, назначаются совместно с психотерапевтом. Доза используемых препаратов постепенно должна снижаться, но если симптомы климакса появляются вновь, то доза увеличивается.
Для лечения остеопороза в постменопаузе применяют бифосфонаты: фосамакс, бивалос, бонвива, фороза. Они замедляют «рассасывание» костной ткани и увеличивают плотность костей. Также обязателен приём витамина Д и препаратов кальция [6] .
В комплексном лечении постменопаузальных нарушений также используется психотерапия. Она помогает справиться пациентке с психологическими трудностями, возникающими во время постменопаузы, и предупредить развитие некоторых психосоматических осложнений.
Прогноз. Профилактика
Прогноз в развитии осложнений постменопаузы зависит прежде всего от образа жизни пациентки, её исходного уровня здоровья, наличия психотравмирующих ситуаций. Лучше всего постменопаузальные изменения организма поддаются коррекции в первые годы данного периода. Своевременное лечение позволяет контролировать проявления климакса, предупреждать развитие урогенитальных и обменных нарушений [13] .
Профилактика негативных последствий постменопаузы в первую очередь должна включать в себя изменение общего образа жизни:
- физические упражнения на свежем воздухе, быструю ходьбу не менее 40 минут в день, дозированные физические нагрузки не менее трёх раз в неделю (плавание, лечебная физкультура);
- отказ от вредных привычек;
- полноценный сон не менее восьми часов день [8] ;
- выполнение всех рекомендаций врача;
- правильное питание;
- дополнительный приём кальция для профилактики остеопороза;
- приём витамина Д по 800 МЕ в день [7] .
Правильное питание предполагает низкоуглеводную диету, богатую растительной клетчаткой, фрукты, хлеб из муки грубого помола, злаковые и молочные продукты, богатые кальцием. Необходимо ограничить употребление животных жиров и соли. Желательно два раза в неделю устраивать «рыбные» дни.
Кардинальным образом на течение постменопаузы могут повлиять заинтересованность пациентки в ведении активного образа жизни: рукоделие, чтение книг и другое хобби, любимая работа, совместные мероприятия с друзьями и родственниками, приносящие удовольствие. От этих критериев зависит течение постменопаузы и появление тех или иных осложнений [1] .
Источник